Если у больного диагностируется спондилез грудного отдела позвоночника, лечение предстоит долгое, сложное и непрерывное. Позвоночный столб является частью опорно-двигательного аппарата, которая испытывает наиболее сильные нагрузки. Чаще всего к врачам обращаются пациенты, у которых поражен шейный и поясничный участки спины.
Грудной спондилез обнаруживается довольно редко, так как средняя часть позвоночника лучше всего защищена от внешних воздействий. Однако спондилез грудного отдела позвоночника симптомы имеет настолько болезненные, что может полностью лишить человека работоспособности. Нужно рассмотреть, что такое спондилез грудной части позвоночника, причины, симптомы и лечение этого недуга.
Определение
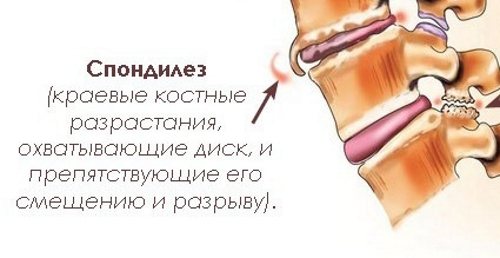
Спондилез грудного отдела – патологическое состояние, при котором наблюдается активное разрастание костной ткани позвонков в сочетании с изменениями ее состава, или без таких изменений. В результате такого процесса на позвонках образуются костные шипы и наросты, которые могут быть заметны даже через кожу в виде специфических бугорков. Опасность патологии в том, что ткань кости со временем замещает суставную, позвонки способны срастаться, что негативно сказывается как на состоянии самого позвоночника, так и нервных корешков и кровеносных сосудов, и артерий в позвоночном канале.
Ранее врачи считали, что срастание позвонков грудного отдела характерно для пациентов в возрасте старше 60 лет, так как сбой обусловлен возрастными изменениями в эндокринной системе. Но в последние годы замечено, что заболевание стремительно «омолаживается» — возраст пациентов становится все ниже.
Что такое спондилез грудного отдела?
По ряду причин у людей происходит постепенное изнашивание позвонков и уменьшение их в размерах. Это провоцирует начало ряда патологических изменений, которые затрагивают ткани, расположенные в непосредственной близости от позвоночного столба. Деформация позвонков сказывается на целостности кровеносных сосудов, нервов, мышц и связок. Сигналы, подаваемые поврежденными тканями, приводят к включению защитных сил организма. Чтобы предотвратить дальнейшую деформацию позвоночного столба, он начинает процесс образования остеофитов. Это костные наросты, препятствующие образованию грыжи, разрушению позвонков и хрящевой ткани.
Опасность данного явления состоит в том, что остеофиты срастаются между собой, лишая подвижности позвоночный столб. Кроме этого, костные образования в ходе разрастания давят на окружающие ткани, вызывая острые болевые ощущения.
Степени
Выделяют три степени заболевания по стадии прогресса патологического процесса:
- При первой степени наблюдается легкое снижение подвижности и гибкости, незначительное нарушение естественных изгибов позвоночного столба в грудном отделе;
- При второй стадии скованность в движениях достаточно значительная, на этом этапе присваивается инвалидность III группы;
- На третьей стадии формируется костная скоба – то есть полное окостенение отдела, что препятствует подвижности.
Лечение ту большинства пациентов начинается на первой стадии. При ответственном отношении к своему здоровью до инвалидности дело не доходит.
Причины болезни
Спондилез считается возрастной болезнью, поскольку появляется чаще у пожилых людей. Это объясняется тем, что с возрастом коллагеновые волокна становятся менее эластичными, изнашиваются, организм теряет определенное количество воды. Снижается тонус скелетных мышц, ослабляются связки, уменьшается тургор межпозвоночных дисков. Все эти изменения отражаются на состоянии всего организма. Часть структур принимают на себя чрезмерную нагрузку. Некоторые состояния приводят к усилению давления на определенную область опорно-двигательного аппарата, провоцируя развитие спондилеза. Причины его возникновения:
- неврологические болезни, которые сопровождаются нарушением тонуса мышц;
- неправильная осанка;
- нарушение минерального обмена;
- травмы позвоночника.
Но главным и решающим фактором остается изменение изгиба позвоночного столба. Заболевание встречается достаточно часто, с каждым годом болезнь «молодеет», врачи диагностируют спондилез не только у пенсионеров. Определена группа риска, входящие в нее люди наиболее подвержены развитию недуга. На развитие спондилеза оказывают влияние следующие факторы:
- курение;
- генетическая предрасположенность;
- стрессовая ситуация длительного течения;
- тяжелый физический труд;
- избыточная масса тела.
Причины
Точная причина, по которой развивается данное состояние, не установлена, однако выделены главные факторы, способствующие формированию наростов:
- Возрастные или не возрастные сбои в эндокринной системе;
- Генетическая предрасположенность к процессу, наследственность;
- Излишняя нагрузка на суставы, когда организм пытается «защитить» их и заменяет более «выносливой» тканью кости;
- Переломы и трещины в позвоночном столбе, когда, зарастив перелом, организм продолжает активно наращивать костную ткань;
- Гиподинамия, долгое пребывание в статичном состоянии с нагрузкой на грудной отдел, как сидение за компьютером;
- Плохой несбалансированный рацион, нарушенный метаболизм;
- Нарушение кровообращения;
- Избыточный вес.
Маловероятно, что какая-либо одна из этих причин может вызвать развитие патологии. Но при воздействии в комплексе, они значительно повышают такой риск.
Причины возникновения грудного спондилеза
В подавляющем большинстве клинических случаев это заболевание поражает пожилых и старых людей. Предпосылками к его развитию является ухудшение обмена веществ, естественный износ костных и хрящевых тканей.
Кроме этого, причины возникновения грудного спондилеза могут быть следующие:
- нерациональное питание, когда в пище мало кальция и много холестерина;
- ранения и травмы, повлекшие нарушение целостности позвоночного столба;
- малоподвижный образ жизни, приведший к ослаблению мышечного спинного каркаса;
- чрезмерные физические нагрузки, вызвавшие повышенную нагрузку на костные и хрящевые ткани;
- нарушение обмена веществ из-за различных инфекционных или онкологических заболеваний;
- врожденная патология позвоночника или нарушение осанки в процессе жизнедеятельности;
- генетический фактор, когда заболевание передается по наследству;
- вредные привычки, тормозящие все процессы в организме.
Остеохондроз является основным фактором, провоцирующим патологические изменения спины. Этой болезнью поражены практически все люди старше 30 лет. Остановить развитие остеохондроза и его трансформацию в спондилез можно, если своевременно и адекватно реагировать на первые признаки его появления.
Симптомы и признаки
Симптомы спондилеза грудного отдела позвоночника отличаются по яркости проявления в зависимости от этапа прогресса болезни. На средних и поздних стадиях главным признаком считается появление на спине по линии позвоночника твердых бугорков под кожей, которые и являются костными наростами. Но даже до такого сильного разрастания имеется выраженная симптоматика, такая как:
- Ноющая больв грудном отделе позвоночника при длительном стоянии, или наоборот активных физических нагрузках;
- Уменьшение гибкости позвоночного столба в этом отделе;
- Онемение верхних конечностей, покалывание в них;
- Слабость в мускулах рук;
- Боли спастического характера в мышцах;
- Ощущение напряжения и гипертонуса мышц в области груди и плеч.
Признаки могут проявляться как по-отдельности, так и совместно.
Лечение патологии
Успех лечения спондилёза грудного отдела позвоночника находится в прямой зависимости от того, в каком состоянии позвонки к моменту начала терапии. В целом терапия при заболевании преследует следующие цели:
- не допустить дальнейшего разрастания остеофитов;
- облегчить синдром трения костной ткани друг о друга;
- расслабить мышечное напряжение;
- укрепить мышцы, поддерживающие хребет, и хрящевые ткани межпозвонковых дисков;
- улучшить метаболические процессы в хрящевой ткани;
- уменьшить и снять болевой синдром.
На сегодняшний день существует масса методик терапии спондилёза – от консервативного медикаментозного лечения до радикального хирургического.
Как правило, заболевание требует комплексного лечения. Перечень терапевтических мероприятий, показанных конкретному пациенту, подбирается индивидуально.
Препараты
При лечении грудного спондилёза применяется сравнительно небольшой перечень групп медикаментов:
- Нестероидные противовоспалительные средства. Лекарственные препараты данной категории подавляют болевой синдром, устраняют воспалительный процесс, но не оказывают никакого влияния на первопричину появления патологии (разрастание остеофитов). Противовоспалительные способствуют снятию отёчности окружающих тканей, нормализации работы нервных окончаний, благодаря чему может быть также снят мышечный спазм. Как правило, при грудном спондилёзе показано применение Мовалиса, Диклофенака, Ибупрофена.
- Глюкокортикоиды. Если применение НПВС не оказало положительного эффекта при заболевании, и состояние пациента не улучшилось, доктором назначаются более сильнодействующие препараты – гормональные. Например, Метипред и Преднизолон.
- Хондропротекторы. Лекарственные средства назначаются с целью восстановления регенерации хрящевых тканей. Такие препараты, как Хондроксид, Дона, Структум существенно замедляют развитие патологии, особенно на начальных и средних этапах.
- Анальгетики. Новокаин и Баралгин применяется в виде инъекций, блокад нервных рецепторов в месте повреждения нервных окончаний. Средства позволяют восстановить трудоспособность пациента, быстро справиться с неприятными ощущениями.
- Миорелаксанты и витамины группы B. Препараты справляются с мышечными спазмами, благотворно влияют на нервную систему пострадавшего. Самые эффективные из них: Топирамат, Мидокалм, Мильгамма, Комбилипен.
Физиотерапия
Физиотерапевтические мероприятия благотворно сказываются не только на грудном отделе позвоночника, страдающем при спондилёзе, но и оказывают лечебное воздействие на организм в целом, что способствует ускорению выздоровления.
Лечение заболевания подразумевает направление пациента на такие процедуры, как:
- Лазеротерапия. За счёт лазера происходит стимуляция регенерации хрящей, костей. На фоне этих процессов снимается воспаление, подавляется болевой синдром.
- Ультразвук. Лечение ультразвуком улучшает кровообращение в районе позвоночного столба и состояние нервной ткани. Уходит отёчность и воспаление.
- Магнитотерапия. Магнитное поле благотворно влияет на обменные процессы в межпозвоночных дисках, суставах грудного отдела и мышцах пациента. Манипуляции способствуют устранению болевых ощущений, снятию воспаления.
- Иглоукалывание. В ходе процедуры специальные иглы вкалываются в болевые точки больного. Благодаря этому достигается расслабление мышц, нормализуется кровоснабжение тканей, улучшаются обменные процессы. Акупунктура является профилактикой развития спондилёза в других отделах позвоночного столба.
- Моксотерапия. Стимулирует заживление и восстановление соединительных тканей в дисках и связках позвоночника, улучшает кровообращение, прогревает и расслабляет напряжённые мышцы, усиливает эффект иглоукалывания.
- Стоун-терапия. Нагретые камни выкладываются вдоль грудного отдела позвоночника. С их помощью специалист прогревает и расслабляет мышцы, улучшает циркуляцию крови. Путём растирания спины нагретыми камнями достигается эффект снятия мышечного напряжения и стимуляция кровообращения.
- Гирудотерапия. Помогает убрать застой крови в мышцах спины, сосудистые отёки в области позвоночника, улучшает кровообращение, оказывает противовоспалительное действие.
- Вакуум-терапия. Создаёт приток крови, расслабляет мышцы, улучшает процессы метаболизма, питание соединительных тканей позвоночника.
Для снижения и устранения болевого синдрома, а также с целью улучшения микроциркуляции, назначаются и другие физиотерапевтические процедуры:
- диадинамические токи;
- озокерит;
- парафин;
- ультрафиолетовое облучение;
- электрофорез с Новокаином, Литием или Пелоидином.
Массаж
Мануальная терапия при спондилёзе грудного отдела позвоночника назначается с целью уменьшения болей и нормализации кровообращения шеи, рук и спины. Массаж грудного отдела позволяет избавиться от мышечной усталости, что благоприятно сказывается на самочувствии пациента. Назначать процедуры должен исключительно лечащий доктор, учитывая общее состояние пациента и клиническую картину заболевания.
Абсолютное противопоказание для проведения мануальной терапии – стадия обострения грудного спондилёза.
Существует перечень заболеваний, при которых посещение массажиста настоятельно не рекомендуется:
- болезни кожи;
- гипертония 3 степени;
- лихорадка;
- новообразования злокачественного и доброкачественного типа;
- острые воспалительные процессы;
- патологии сердечно-сосудистой системы;
- повышенная чувствительность кожных покровов;
- предрасположенность к кровоизлияниям.
В зависимости от зоны и метода воздействия различают несколько техник мануальной терапии. Пациенту проводится определённый тип массажа или применяться комплексное воздействие нескольких методик.
Любой массажный сеанс условно делится на две части:
- Устранение мышечного напряжения и расслабление больного.
- Улучшение трофики (процессов питания клеток) тканей и снижение болевых ощущений пациента.
При спондилёзе грудного отдела позвоночника показаны следующие виды массажа:
- восточный;
- классический;
- рефлекторно-сегментарный;
- самомассаж.
Вне зависимости от вида назначенного массажа проведение процедур должно осуществляться в соответствии с рядом правил, соблюдать которые должны как пациент, так и массажист:
- все массажные приёмы проводятся по направлению движения лимфы – снизу-вверх;
- пауза между приёмами пищи и процедурами составляет не менее 2 часов;
- первые процедуры должны проводиться в щадящем и укороченном режиме;
- по мере привыкания сила и продолжительность воздействия постепенно возрастает;
- по завершении процедуры больному требуется отдохнуть, если есть возможность, то принять душ;
- продолжительность курса составляет от 10 до 15 процедур;
- рекомендуемая длительность сеанса составляет от 15 до 30 минут.
Гимнастика
Как только острая форма грудного спондилёза миновала, больной может приступать к выполнению специальных упражнений. Лечебную физкультуру невозможно переоценить – это незаменимый инструмент в избавлении пациента от симптомов и улучшении общего состояния.
При занятиях особенно важно придерживаться плавных движений. Боли быть не должно. В случае её появления откажитесь от данного упражнения.
Рекомендуется выполнять следующий комплекс упражнений:
- Упереться в спинку кресла и положить ладони на затылок. На вдохе хорошенько разогнуть позвоночник. Повторить 5 раз.
- Плавно приподнимать и опускать плечи. Повторить не менее 10 раз.
- Потянуться на вдохе, поднимая руки вверх и концентрируясь на растяжке грудного отдела позвоночника. Повторить 5 раз.
- Совершать аккуратные вращения головой сначала влево, потом – вправо. Повторить не менее 5 раз на каждую сторону.
- Взяться руками за сиденье кресла и поднимать ноги по очереди. Повторить 5 раз на каждую ногу.
- Сидя в кресле, опустить руки вниз, приподнять голову. Полностью расслабить спину, упираясь в спинку.
Хирургия
Хирургическое вмешательство является крайней мерой в лечении спондилёза грудного отдела, когда более консервативные методы лечения не оказались достаточно результативными.
Чтобы помочь больному, назначается операция по удалению остеофитов. В ходе вмешательства хирурги расширяют пространство между повреждёнными позвонками с помощью специальных имплантатов. Таким образом, устраняется защемление кровеносных сосудов и нервных корешков, благодаря чему спина больного чувствует себя намного лучше, и пациент, пройдя курс реабилитации, может возвращаться к привычной жизни без боли.
Однако хирургическое вмешательство, как и другие способы лечения, устраняет лишь последствия болезни. Иными словами, операции оказывают временный эффект. Чтобы отсрочить появление новых остеофитов как можно больше, человеку необходимо соблюдать профилактические меры и чаще посещать докторов.
Народные средства
Нетрадиционная медицина не в силах самостоятельно справиться с патологией. Однако в комплексе с основной терапией она способна облегчить состояние больного. Наибольший эффект при грудном спондилёзе приносят:
- Белая омела. Молодые листья и побеги растения обладают болеутоляющим, расслабляющим, заживляющим, общеукрепляющим и сосудорасширяющим свойством. Уменьшить боли при спондилёзе поможет приготовленный из растения настой, для которого потребуются 1 чайная ложка белой омелы и стакан воды. Траву залить вскипячённой водой, накрыть крышкой и оставить настаиваться на ночь. С утра средство процедить. Полученным настоем смазывать поражённый участок спины. Обработку лучше проводить непосредственно перед отходом ко сну.
Плоды растения крайне ядовиты для человеческого организма, их ни в коем случае нельзя использовать. Применяйте исключительно побеги и листья.
- Американская агава. От болезненных симптомов спондилёза поможет избавиться собственноручно изготовленная настойка. Для её приготовления измельчить свежие листья агавы и залить спиртом (70%). На 100 грамм растения потребуется 100 миллилитров жидкости. Смешать перечисленные ингредиенты в стеклянной ёмкости из тёмного стекла и настаивать в течение недели, регулярно взбалтывая. Принимать полученный настой трижды в сутки по 20 капель, предварительно разбавив водой.
Несмотря на свою безусловную пользу, американскую агаву и средства на её основе могут принимать не все. Беременность и хронические болезни желудочно-кишечного тракта являются прямыми противопоказаниями.
- Подсолнух. Избавиться от избыточного количества солей в организме, которые регулярно сопровождают спондилёз грудного отдела позвоночника, поможет чай из измельчённого корня этого растения. Для его приготовления 1 чайную ложку измельчённого корня подсолнуха залить 1 стаканом «крутого» кипятка. Пить средство в течение месяца, ежедневно потребляя не менее 2 стаканов.
- Горячий душ. Простым и эффективным способом, который поможет оздоровиться, восстановить силы и энергию, является горячий душ. Направив струю горячей воды на область лопаток, больной почувствует заметное облегчение.
- Петрушка. Средства на основе корня этого растения достаточно эффективны и в то же время просты. Регулярное жевания корневищ способствует очищению организма и общему улучшению состояния больного грудным спондилёзом человека. Единственный недостаток этого народного средства – время. Чтобы петрушка доказала свою эффективность, понадобится принимать её корень на протяжении полугода.
Диагностика
Лечение спондилеза грудного отдела возможно только после постановки и подтверждения точного диагноза. Для диагностирования состояния используются следующие методы:
- Сбор анамнеза для установления наличия предрасполагающих факторов;
- Анализ врачом симптомов;
- Осмотр, проверка рефлексов и чувствительности в контрольных точках;
- Рентгенография позвоночника помогает визуализировать присутствие разрастаний на позвонках;
- Электронейрография позволяет оценить уровень вовлеченности в процесс нервной ткани;
- МРТ и КТ проводятся редко в качестве дополнительных способов постановки диагноза.
Дифференциальная диагностика не сложная – обычно удается достаточно быстро поставить точный диагноз.
Диагностика спондилеза
При первых признаках заболевания нужно посетить врача-вертебролога. Он проведет первичный осмотр, назначит нужное обследование. Если есть подозрения на ущемление нервов, нужна будет консультация невропатолога.
Врач проведет пальпацию позвоночного столба, чтобы поставить диагноз. Затем нужно выявить стадию недуга, характер и степень изменений в позвоночнике. Проведение диагностических мероприятий затрудняется наличием болевых симптомов, поэтому проводится медикаментозная блокада.
Потом проводятся исследования. Наличие остеофитов, их расположение, размеры позволяют выявить различные методы, рентгенография в том числе. КТ дает возможность увидеть, произошло ли сужение позвоночного канала.
На МРТ будут видны все патологические изменения, которые произошли в костной ткани. Можно будет оценить степень повреждения межпозвонковых дисков, степень срастания позвонков, диагностировать состояние нервных клеток, суставов, нервных стволов, сосудов. Для точного обследования состояния нервной ткани редко, но используется метод точной диагностики грудного отдела — электронейромиография.
Чтобы исключить синдром вертебральной артерии проводится ультразвуковое исследование сосудов. Для выявления очага воспалительного процесса — радиоизотопное сканирование.
Лечение
Как лечить спондилез грудного отдела позвоночника? Терапия осуществляется комплексно – совмещаются методы медикаментозной терапии, массажа и лечебной гимнастики. Иногда показано хирургическое вмешательство.
Медикаменты
Назначаются препараты следующих групп:
- Нестероидные противовоспалительные препараты (инъекции Диклофенака, таблетки Нурофен и Ибупрофен, мазь Вольтарен) помогают снять боль и убрать сопутствующее воспаление;
- Миорелаксанты (Толперизон) снимают болезненный спазм мышц;
- Поливитаминные комплексы с витамина группы В, калием и магнием улучшают состояние нервной ткани и передачу по ней импульсов.
Это базовые препараты, курс которых может улучшить самочувствие и притормозить патологических процесс.
Массаж
Массаж проводится специалистом. Он помогает восстановить кровообращение и питание тканей, особенно нервной. Также способствует снятию спазма мышц, повышает гибкость позвоночника и его подвижность. Не может проводиться в периоды обострений болевого синдрома. И не является самостоятельным способом лечения, так как эффективен только в сочетании с другими метода.
Операции
Хирургическое вмешательство показано при существенном ограничении подвижности, а также при значительном проявлении тяжелой нервной симптоматики, при возникновении параличей и т. д. При манипуляции удаляются костные наросты, и высвобождаются зажатые нервные корешки, а также сосуды и артерии. При полном срастании позвонков они бывают удалены и заменены на искусственные. Радикальное вмешательство является сложным, плохо переносится и назначается крайне редко.
Народные методы
Лечение народными средствами спондилеза грудного отдела позвоночника не может применяться в качестве основного, но оно вполне эффективно и полезно в качестве дополнения к медикаментозной терапии.
- Настойки репейника, березовых почек или листьев смородины принимают 2-3 раза в день перед едой;
- Рекомендуется в больших количествах употреблять курагу без термической обработки, так как это обогатит организм полезным в данном случае калием.
Перед применением таких методов необходимо проконсультироваться с врачом, так как бесконтрольный прием может только навредить.
ЛФК и гимнастика
Рекомендованные упражнения при спондилезе грудного отдела позвоночника:
- Откинуться на спинку кресла, ладо сцепить на затылке, на вдохе распрямить позвоночник. Повторить пять раз;
- Плавный подъем и опускание плеч;
- Поднимайте руки вверх на вдохе и тянитесь, растягивая грудной отдел;
- Держась за сиденье стула, поочередно поднимайте ноги;
- Осторожно поворачивайте головой поочередно в обе стороны.
В периоды обострений лечебная физкультура запрещена. Гимнастика при спондилезе грудного отдела позвоночника очень важна, и пренебрегать ею не стоит.
Способы лечения
Решая, как лечить это заболевание, врач принимает во внимание возраст, образ жизни и состояние здоровья пациента. В некоторых случаях больному рекомендуется сменить работу, чтобы не подвергать позвоночник излишним нагрузкам.
При лечении грудного спондилеза специалисты используют такие методы:
- Медикаментозный. Лекарственная терапия начинается со снятия болевого синдрома. Это позволяет избавить пациента от страха боли, которая сопровождает практически каждое его движение или глубокий вдох. Используются противовоспалительные и обезболивающие препараты, назначение которых проводится исключительно лечащим врачом. После применения мазей, настоек, таблеток и инъекций у пациента наступает существенное облегчение самочувствия. Когда болевой синдром устранен, начинается лечение непосредственно самого заболевания. Как правило, для этого используются хондропротекторы, миорелаксанты, анестетики, витаминные и минеральные комплексы. Эти препараты снижают остроту болевых ощущений, замедляют и останавливают процесс дегенерации хрящевой ткани. В некоторых случаях наступает частичное улучшение в виде регенерации тканей позвоночника.
- Физиотерапевтический. Данный метод предполагает механическое воздействие на поврежденный участок спины. Сначала применяется мануальная терапия. Опытный массажист снимает спазмы со спинных мышц, добивается их расслабления. Освобождаются нервные окончания, что способствует устранению болевого синдрома и значительному улучшению состояния больного. Хороший лечебный эффект дает использование процедур с применением электрических медицинских приборов. Используются токи различной частоты и напряжения, магнитные поля и ультразвук. Лечебная физкультура укрепляет спинные мышцы, улучшает кровообращение и обмен веществ в пораженных участках спины.
- Народный. Основан на использовании препаратов органического происхождения. Для снижения болевого синдрома, воспаления и спазма применяются продукты пчеловодства, пиявки и различные лекарственные растения. По согласованию с лечащим врачом больной может принимать настойки, отвары, накладывать на больное место компрессы и примочки.
Как правило, наилучшие результаты лечения спондилеза достигаются при использовании всех доступных методов.
Осложнения
Если медикаментозное либо хирургическое лечение не выполняется, то возможно прогрессирование процесса. В этом случае он может привести к тяжелым осложнениям, таким как:
- Стеноз позвоночного канала, в результате которого может нарушиться кровообращение, кровоснабжение головного мозга, происходить ущемление нервной ткани;
- Формирование хронического болевого синдрома из-за компрессии нервной ткани, нервных корешков;
- Повышенный риск инсульта из-за нарушения мозгового кровообращения в результате пережатия артерий;
- Хронические головные боли мигренозного или иного характера, развивающиеся по тем же причинам;
- Полная потеря гибкости и подвижности этого отдела позвоночника в результате уменьшения межпозвоночного пространства и срастания позвонков;
- Все это в комплексе способно привести к развитию обратимых или необратимых параличей верхних конечностей, слабости в руках и т. д.
Осложнения могут быть обратимыми и необратимыми. Потому очень важно своевременно пролечивать патологическое состояние для недопущения их развития.
Осложнения и последствия
Игнорирование симптомов и отсутствие грамотной терапии приводит к следующим осложнениям спондилёза грудного отдела позвоночника:
- импотенции и гинекологическим заболеваниям;
- недержанию мочи и кала;
- появлению межпозвонковых грыж и протрузий;
- проблемам с дыханием;
- сдавливанию внутренних органов;
- стенозу спинномозгового канала;
- уменьшению или полному отсутствию двигательной активности в нижней части туловища больного;
- хроническому болевому синдрому, который достаточно сложно купируется препаратами;
- частичному параличу.
Прогноз для спондилёза достаточно неутешителен: полностью излечить заболевание на сегодняшний день невозможно. Возможно только замедлить развитие патологии. Однако есть и хорошая новость – современная медицина позволяет устранить сопутствующую симптоматику болезни и обеспечить больному достаточный уровень качества жизни.
Профилактика
Какой-либо специфической профилактики данного состояния не предусмотрено. Можно лишь следовать общим рекомендациям для поддержания здоровья позвоночника:
- Избегать гиподинамии, вести подвижный образ жизни;
- Не подвергать себя излишним физическим нагрузкам, не поднимать тяжестей;
- Избегать травм позвоночника;
- Все его заболевания своевременно пролечивать, а при появлении беспокоящих симптомов, обращаться к врачу;
- Поддерживать здоровье эндокринной системы, особенно в пожилом возрасте;
- Правильно питаться, получать достаточное количество витаминов, минералов и микроэлементов;
- По возможности, спать на ортопедических подушке и матрасе, использовать только удобные кресла при работе за ПК и при вождении автомобиля;
- Следить за своей осанкой.
Следование таким рекомендациям не только снизит вероятность развития спондилеза, но и будет поддерживать здоровье всего опорно-двигательного аппарата.
Классификация
Согласно тяжести развития патологического процесса выделяют три его формы:
- спондилез 1 степени — небольшое изменение физиологических изгибов позвоночника, лёгкая ограниченность в движениях;
- спондилез 2 степени – существенная ограниченность в движениях, может присваиваться третья группа инвалидности;
- спондилез 3 степени — происходит формирование костяной скобы, что может практически полностью ограничивать подвижность человека.
Кроме этого, выделяют несколько степеней течения такого заболевания опорно-двигательного аппарата:
- медленно прогрессирующий;
- умеренно прогрессирующий;
- быстропрогрессирующий;
- молниеносного типа.
Следует отметить, что болезнь последних двух степеней очень редко развивается как самостоятельный патологический процесс. Чаще всего это следствие уже имеющихся заболеваний, а спондилез выступает осложнением.
Осложнения заболевания
При отсутствии грамотного лечения конкресценции позвонков повышается вероятность опасных последствий:
- Паралич.
- Искривление позвоночного столба вправо или влево относительно оси.
- Заболевания сердца.
- Деформация стопы вследствие удлинения, укорочения или трансформации формы связок, сухожилий и костей.
- Остеохондроз.
- Патологическое изменение костно-мышечного аппарата в области шеи, из-за которого проявляется неправильная постановка головы.
- Дополнительные пальцы.
- Врождённое отсутствие V позвонка поясничного отдела или его частичное сращение с крестцом.
- Наличие дополнительного поясничного позвонка, образующегося из первого крестцового, который теряет связь с крестцом.
- Высокое стояние лопатки.
- Гипоплазия и многие другие осложнения.
Исходя из всего вышеизложенного, можно заключить, что чаще всего заболевание возникает в период внутриутробного развития, поэтому специальные профилактические меры отсутствуют. Однако родители могут защитить будущего ребёнка от конкресценции позвонков. Для этого в период планирования беременности необходимо провести генетическое исследование. Только таким способом доктор сможет выявить риск рождения ребёнка с патологией и определить тактику действий.
Симптоматика
Полная или неполная конкресценция позвонков может быть установлена по ряду симптомов.
Среди таковых:
- Ограниченная подвижность отделов позвоночника, их недостаточная длина. Такой симптом можно диагностировать сразу после рождения.
- Отклонения в работе нервной системы. У больного может наблюдаться нарушения чувствительности кожных покровов. Часто они испытывают трудности с работой нижних конечностей, им тяжело ходить.
- Нарушение работы внутренних органов. Страдать от срастания позвонков могут различные системы, включая кровеносную, пищеварительную и другие.
- Частые головные боли. Они отмечаются у пациентов, страдающих от сращения позвонков с5 с6, а также с1 и с2.
Также на сращение шейных позвонков указывает слишком короткая шея, низкая линия роста волос, суженная голосовая щель. Людей с такой патологией можно отличить по особой посадке черепа — голова у них как будто вдавлена в плечи.
Виды врожденных аномалий позвоночника
Аномалии позвоночника могут быть:
- морфологическими,
- количественными,
- связанными с нарушенной дифференциацией (патологией остеогенеза).
Морфологические аномалии развития позвоночника
Морфологические аномалии бывают связаны с недоразвитием переднего или заднего отдела позвоночника либо обеих отделов:
- полупозвонки или клиновидные позвонки (высота тела передней и задней поверхности отличаются);
- плоскоклиновидные позвонки (ширина равна или больше высоты) — такие позвонки имеют прямоугольную, бочкообразную или вазообразную форму, а диски соответственно сплющены, вогнуты (бабочковидные) или выступают по бокам;
- неполное сращение дуги позвонка (спондилолиз);
- слияние позвонков;
- аномально подвижные позвонки.
Количественные аномалии развития позвоночника
К количественным врожденным патологиям относится увеличение или уменьшение количества позвонков в отделе из-за их слияния или высвобождения позвонка соседнего отдела.
Известны следующие примеры количественных аномалий:
- Слияние первого шейного позвонка Атланта (ассимиляция) с затылочной костью, из-за чего в шейном отделе — не семь, а шесть позвонков.
- Сакрализация — слияние пятого поясничного L5 и первого крестцового S1 позвонков (количество позвонков поясничного отдела становится равным 4); полная (истинная) сакрализация — сращиваются не только тела позвонков, но и поперечные отростки;
- неполная сакрализация — несмотря на гипертрофию поперечных отростков, сращивания между ними нет.
- Люмбализация — чрезмерная подвижность S1 из-за открепления от S2 (в поясничном отделе появляется «лишний» шестой позвонок).
Нарушения локальной дифференциации
Причиной таких аномалий становится порок развития, заключающийся в нарушении синтеза трех ядер окостенения (одно находится в теле позвонка, два — в дужке), из-за чего одна половинка позвонка и дуги не сращивается с другой половинкой: развитие позвонка останавливается на хрящевой стадии.
Диагностировать аномалию можно у новорожденных, и у детей, начиная с трехлетнего возраста:
- обычно к трем годам слияние ядер окостенения должно уже произойти, за исключением пояснично-крестцового отдела.
Примеры нарушенной дифференциации:
- spina bifida occulta — недоразвитие части позвоночника по причине незаращения дужек;
- spina bifida aperta (спинномозговая грыжа у новорожденных) — одновременное незаращение дужек и спинномозгового канала;
- передний и задний рахишизис — незаращение и позвонковых тел, и дужек;
- частичное или тотальное незакрытие крестцового канала;
- дисплазия тазобедренного сустава (врожденный вывих ТБС).
Факторы риска, причины
К развитию грудного спондилеза позвоночника могут приводить следующие факторы:
- травмы позвоночника;
- неравномерные нагрузки на позвоночник, ношение тяжелых предметов с нагрузкой наодну сторону;
- длительное нахождение в одной позе без перерывов на отдых, разминку (особенности сидячей работы);
- наследственная предрасположенность в структурному изменению позвоночника;
- пожилой возраст, при котором ослаблен мышечный каркас позвоночника;
- нехватка микроэлементов в организме, способствующих нормальному развитию костной ткани (дефицит кальция);
- нарушение кровообращения в грудном отделе позвоночника;
- избыточный вес, ожирение;
- длительное и систематическое нахождение на сквозняках.
Кроме этого, грудной спондилез может выступать побочным симптомом развития сколиоза или кифоза позвоночника.
Прогноз заболевания
Спондилез требует длительного лечения. Если оно начато на ранней стадии болезни, возможны хорошие результаты. Но полного выздоровления достичь не удастся. Комплексное лечение и регулярное наблюдение после лечения позволяет не допустить развитие осложнений: нарушение детородной функции, образование позвоночной грыжи, недержание продуктов выделительной системы, нарушение подвижности.
Чтобы не допустить повторного обострения, необходимо обеспечить сбалансированное питание, не подвергать опорно-двигательную систему стрессовым нагрузкам, избавиться от вредных привычек, заниматься щадящими физическими нагрузками.
Основные сведения о заболевании
Иногда слияние костных тканей относится к варианту нормы. К примеру, тазовые кости по мере взросления человека срастаются и становятся более крепкими. Конкресценция шейных позвонков, фрагментов копчикового или поясничного отдела является патологией. Не стоит переживать, если хрящевая ткань заменяется костной в период взросления. В таком случае блокирование позвонков является нормальным явлением.
Блокирование позвонков наблюдается, когда рядом расположенные фрагменты сливаются с позвоночным столбом. При полном синостозе (непрерывное соединение костей костной тканью) происходит блокировка тел позвонков, их отростков и дуг. При этом позвоночник не искривляется. Частичная конкресценция проявляется неполным поражением фрагментов позвоночника.
Медики выделяют 2 типа блокировки позвонков на шейном отделе:
- Конкресценция первого и второго позвонка (С1 и С2) связана с незаращением их дужек.
- При слиянии позвонка С1 и затылочной кости высота позвоночника ниже нормы.
В некоторых случаях наблюдается сращение дужек и отростков позвонков с рёбрами и другими смежными костями. Конкресценция шейных, копчиковых или поясничных позвонков возникает вследствие недоразвития или отсутствия межпозвоночной ткани. Почему возникает патология, до сих пор не известно. Как утверждают врачи, обычно заболевание формируется в период внутриутробного развития.
Случается так, что плод получает «вредный» ген от матери, отца или сразу от обоих родителей
Частичная или полная блокировка элементов позвоночного столба проявляется ещё в период внутриутробного развития. В зависимости от времени, когда выявили отклонение, медики выделяют 3 его фазы:
- С 15 по 20 неделю вынашивания плода.
- С 25 по 30 неделю.
- Блокировка позвонков после появления на свет.
В некоторых случаях нарушения развития позвоночника у плода можно диагностировать с 5 по 7 неделю беременности. В этот период позвоночные диски уже сформировались, а его структуры становятся более чёткими.
Характерные симптомы
Полное или неполное сращивание позвонков может быть диагностировано по ряду признаков, к которым можно отнести следующие:
- Ограничение подвижности позвоночных отделов. Этот диагноз ставят новорожденным.
- Нарушения функций нервной системы. У пациента обнаруживаются осложнения в работе нижних конечностей, затрудненная ходьба, пониженная чувствительность кожи.
- Неправильное функционирование органов. Сращивание позвонков может отразиться на различных органах и системах.
- Учащенные приступы головной боли. Встречаются у больных со сращиванием пятого и шестого позвонков, а также первого и второго.
- Укороченная шея может быть одним из признаков сращения позвонковых тел. При этом рост волос начинается низко, а голосовая щель характеризуется специфическим сужением. Люди, страдающие этим заболеванием, отличаются необычной посадкой черепа: их голова выглядит вдавленной в плечи.
Другое название патологии короткой шеи — синдром Клиппеля–Фейля. Эта редкая врожденная аномалия затрагивает шейные и грудные позвонки. Существует 2 вида этого заболевания. При первом сращение костей формируется на уровне первого шейного позвонка, который сращивается со вторым. В этом процессе могут участвовать и другие позвонки (С3, С4), но их число не может превышать 4. Второй случай предполагает сращивание позвонка С1 с затылочной костью.
Диагностика позвоночных аномалий
Выявить аномалии позвоночника можно только у ортопеда или хирурга.
- Морфологические или количественные аномалии определяются при помощи обычной рентгенографии: На рентгене выше виден грудной кифосколиоз, вызванный клиновидным позвонком L.
- Нарушения дифференциации диагностируются количественной компьютерной томографией:
ККТ визуализирует позвонок в 3-D изображении и определяет его плотность.
- Другой точный метод обследования МРТ позволяет подтвердить незрелый костный синтез — отсутствие слияния ядер окостенения.