Кисть человека состоит из множества мелких суставов. Благодаря этому пальцы могут выполнять довольно сложные движения: писать, рисовать, играть на музыкальных инструментах. Кисть участвует в любой бытовой деятельности человека. Поэтому разные патологии суставов в этой области сильно снижают качество жизни. Ведь из-за ограничения подвижности сложно становится выполнять самые простые действия.
А поражаются чаще всего суставы, так как это самое уязвимое и подвергающееся большим нагрузкам место. Из-за особенностей строения здесь может возникнуть воспаление, обменные нарушения или травмы. Одним из самых важных и подвижных сочленений кисти является пястно-фаланговый сустав. Он соединяет пястные кости с основными фалангами пальцев и обеспечивает подвижность кисти. Из-за своего расположения и функций эти сочленения чаще всего подвергаются различным патологиям.
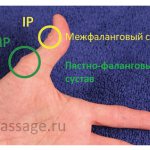
Структура пястно-фаланговых и межфаланговых сочленений рук
Соединения большого пальца являются блоковидным. На конце ладонной поверхности расположены два бугорка. В суставной капсуле находятся две косточки (латеральная и медиальная), на внутренней части которых гиалиновое хрящевое покрытие.
Строение костей и связок кисти руки человека
Межфаланговые суставы образуются из головок блоковидной формы и ямок с гребневидной серединкой фаланг пальцев кистей рук. С тыльной стороны суставная капсула тонкая, а с остальных сторон поддерживается коллатеральными и ладонными связками.
Межфаланговые суставы представляют собой блоковидные сочленения. Боковые связки не позволяют суставу совершать боковые движения. Движения соединения ограничены фронтальной осью, диапазон сгибания и разгибания фаланг — от 50 до 90º.
Представляет собой патологию дистальных суставов рук, сопровождающуюся дегенеративными и дистрофическими изменениями. Болезни в большей степени подвержены женщины: испытывают первые патологические признаки в период менопаузы. Важную роль в развитии такого заболевания играет наследственный фактор.
Причины
Главные факторы, провоцирующие развитие артроза межфаланговых суставов:
- наследственность;
- старение организма, вызывающие истончение хрящевых структур суставов пальцев с одновременным уменьшением в них водного содержания;
- нарушение процесса обмена веществ;
- заболевания инфекционного характера;
- травмы, ушибы и переломы;
- половая принадлежность. Как было сказано выше, артрозом межфаланговых суставов часто страдают женщины;
- специфическая направленность профессии, при которой происходит перегрузка дистальных суставов, из-за чего в них начинаются воспалительные и деструктивные изменения.
Симптоматика
Межфаланговый артроз суставов сопровождается следующими признаками:
- узелки Гебердена и Бушара, возникающие на дистальных и проксимальных отделах суставов;
- болезненность в межфаланговом пространстве;
- отечность пальцев;
- деформация фаланг, что может проявляться в искривлениях разной направленности;
- воспаление в дистальных суставах.
Для увеличения картинки щелкните по ней мышкой
Для болезни свойственен болевой синдром, имеющий тенденцию к усилению с прогрессированием степени тяжести, воспаления и отечности. Воспаление в суставах нарушает питание, поступаемое по кровеносным сосудам, что только усугубляет разрушение хрящевых структур.
Лечение
Терапия рассматриваемого заболевания требует комплексного лечения. С целью купирования болевого синдрома применяется лечение медикаментозными средствами. При обострении болезни врач назначит курсы инъекционных процедур или прием противовоспалительных средств нестероидной лекарственной группы.
Если межфаланговый артроз сопровождается мышечными спазмами, назначаются миорелаксанты. Все стадии развития артроза допускают применение хондропротекторов, которые показывают высокую терапевтическую эффективность на начальных этапах развития болезни, когда хрящи испытывают только первые признаки разрушения.
Гимнастика
В терапии межфалангового артроза помогает суставная гимнастика, посредством которой улучшается циркуляция крови, что улучшает питание больных пальцев микроэлементами. Такая особенность обуславливается тем, что хрящевая ткань самостоятельно не способна получать из крови необходимые питательные вещества, поскольку насыщение возможно только через жидкость, содержащаяся в суставе.
Гимнастика для суставов пальцев делает возможным повышение амплитуды движений, стимулирует кровообращение, что положительно сказывается на обменных процессах и кровяной микроциркуляции.
Физиотерапевтические процедуры
Современная физиотерапия также помогает в терапии межфалангового артроза. С этой целью применяются технические приборы, действие которых на пальцы рук обусловлено производится посредством волн, звука, лазера или электрического тока. Процедуры физиотерапии усиливают циркуляцию крови, снимают воспаление и купируют болезненность.
Нетрадиционная медицина
Альтернативные методы в лечении болезней суставов:
- гирудотерапия, представляющая собой лечение пиявками;
- апитоксинотерапия — пчелоужаливание;
- различные рецепты народной медицины.
Оперативное вмешательство
В случае запущенных форм межфалангового артроза прибегают к хирургическим вмешательствам, когда проводится замена поврежденного сустава искусственным. Несмотря на дороговизну операции, эксплуатационный срок протеза составляет до 15 лет.
Анатомия и структура фаланг
Пястно-фаланговые суставы образуют дистальные, средние, проксимальные и пястные кости. Благодаря высокой подвижности кистевых костно-суставных соединений, человек может производить различные движения:
- разгибательно-сгибательные;
- разведение-сведение;
- вращательно-круговые.
Различают 3 отдела мышц пясти, которые расположены с тыльной стороны ладошки. Это мышечные волокна среднего отдела ладонной поверхности, а также большого первого пальца и мизинца. В движение кисть приводят такие сухожилия:
- разгибателя пальцев;
- поверхностного и глубокого сгибателя.
Две связки сгибателя и разгибателя образуют влагалища для мышц. Фаланговые суставы удерживаются на месте коллатеральной соединительной тканью. В суставных капсулах с внутренней стороны ладони имеются дополнительные ладонные связки. Сложное переплетение с поперечными пястными соединениями не позволяет смещаться головкам пальцевых костей.
Ревматоидный артрит кистей
Артрит суставов кистей встречается чаще, чем артрит других конечностей, Так происходит потому, что эти суставы очень подвижны и постоянно подвергаются нагрузкам, механическим и температурным. Ревматоидный артрит — это воспалительный процесс в соединительной ткани и поражение суставов рук.
Симптомы артрита суставов рук:
- Боли в кистях, преимущественно по утрам.
- Общее недомогание, постоянное ощущение усталости.
- Скованность движений пястно-фаланговых и межфаланговых суставов.
- Деформация суставов.
- Онемение запястьев.
- Увеличение пораженного места в размере, повышение температуры.
- Искривление и набухание межфаланговых суставов.
Эффективность лечения артрита рук зависит от своевременно оказанной помощи больному. Лечение артрита рук начинается с применения противовоспалительных препаратов: нестероидных или гормональных. Препараты подбираются с учетом степени воспаления и индивидуальной переносимости лекарственных средств пациентом. Лекарственные средства могут быть в форме мазей, таблеток или инъекций.
Для восстановления хрящевой ткани применяют специальные добавки к пище — хондропротекторы. Из физиотерапевтических процедур высокую эффективность показал фонофорез, электрофорез, прогревание, водо- и грязелечение.
Специалисты рекомендуют проводить лечебную гимнастику и массаж, также полезно плавание. Важно обратить внимание на рацион питания. Нужно увеличить потребление продуктов, богатых витамином Е и D, есть больше овощей, фруктов, орехов, сельди и печени.
Для восстановления хрящевой ткани применяют специальные добавки к пище — хондропротекторы. Из физиотерапевтических процедур высокую эффективность показал фонофорез, электрофорез, прогревание, водо- и грязелечение.
Коллатеральные связки большого пальца – обзор функций
Для начала вспомним наименования двух суставов, о связках которых сейчас пойдёт речь. Пястно-фаланговый сустав – это средний сустав большого пальца, а межфаланговый сустав является дистальным суставом большого пальца. Эти суставы укреплены четырьмя коллатеральными связками: двумя локтевыми коллатеральными связками и двумя коллатеральными лучевыми связками.
ЛОКТЕВАЯ КОЛЛАТЕРАЛЬНАЯ СВЯЗКА ПЯСТНО-ФАЛАНГОВОГО СУСТАВА БОЛЬШОГО ПАЛЬЦА
Первая локтевая коллатеральная связка прикрепляется к медиальной стороне пястно-фалангового сустава, прямо рядом с перепонкой между большим и указательным пальцем. Её функция заключается в скреплении между собой двух костей большого пальца с медиальной стороны, чтобы ограничить его возможность к сгибанию вбок (попробуйте сделать это движение большим пальцем, и вы поймёте, что это практически невозможно).
Эта связка большого пальца чаще всего повреждается при различных травмах. Хроническое растяжение этой связки называют «палец егеря» – этот термин появился в 1950-х годах, когда у большого количества шотландских егерей диагностировали эту травму. Кроме того, острые повреждения этой связки называют «пальцем лыжника», поскольку зачастую локтевая коллатеральная связка пястно-фалангового сустава травмируется, когда человек, удерживая закреплённые петлями на кистях рук лыжные палки, резко падает – такое часто случается как у любителей, так и у лыжников-профессионалов. При повреждении этой связки даже простейшие действия, в которых участвует большой палец, вызывает боль – сложно схватить что-либо рукой или даже взять щепотку соли.
ЛУЧЕВАЯ КОЛЛАТЕРАЛЬНАЯ СВЯЗКА ПЯСТНО-ФАЛАНГОВОГО СУСТАВА
Лучевая коллатеральная связка пястно-фалангового сустава, расположенная на латеральной стороне большого пальца, также в некоторых случаях может получать повреждения. Однако травмы такого рода встречаются гораздо реже, чем травмы локтевой коллатеральной связки, поскольку лучевая коллатеральная связка не так легко и часто подвергается напряжению.
При повреждении любой связки большого пальца любые движения им вызывают боль. Область вокруг сустава может опухать. В результате человеку приходится реже использовать большой палец в ходе повседневной
активности, из-за чего начинается атрофия его мышц. Кроме того, поврежденные связки больше не могут прочно удерживать кости на своих местах, вследствие чего может наблюдаться нестабильность положения большого пальца. Со временем в пястно-фаланговом суставе могут возникнуть дегенеративные процессы, что приводит к остеоартриту.
ЛОКТЕВАЯ КОЛЛАТЕРАЛЬНАЯ СВЯЗКА МЕЖФАЛАНГОВОГО СУСТАВА
Локтевая коллатеральная связка межфалангового сустава по своим размерам очень мала, но её важность нельзя недооценивать – она стабилизирует медиальную сторону этого дистального сустава большого пальца. Она ограничивает вальгусное движение в суставе (наружу). Эта связка также очень часто травмируется при занятиях спортом.
Лучевая коллатеральная связка межфалангового сустава стабилизирует латеральную сторону этого дистального сустава большого пальца. Она ограничивает варусное движение в нём (внутрь) . Попробуйте подвигать большим пальцем, оценив подвижность межфалангового сустава. Сначала совершите несколько движений в этом суставе, используя его как шарнир – согните и разогните дистальную фалангу большого пальца. У вас получится согнуть палец примерно на 80-90 градусов, а разогнуть не более чем на 20-40 (многие вообще не могут разогнуть большой палец в этом суставе). Потом возьмите дистальную часть большого пальца за ноготь, и попробуйте согнуть его из стороны в сторону – вы увидите, что подобное движение в суставе практически невозможно благодаря двум важнейшим коллатеральным связкам – вместе они помогают защитить сустав от повреждений, ограничивая движение вбок (латеральное движение).
Затем согните палец в пястно-фаланговом суставе – диапазон подвижности должен так же составлять порядка 80-90 градусов. Разогнуть большой палец в пястно-фаланговом суставе у вас практически не получится. Опять же движения из стороны в сторону сильно ограничены, благодаря коллатеральным связкам.
Бен Бенджамин
Плюснефаланговые суставы стоп: особенности строения и заболевания
Тазобедренный сустав (рис ) образован вертлужной впадиной тазовой кости и головкой бедренной кости. Имеет дополнительные элементы: хрящевая губа, круговая связка, связка головки бедренной кости.
Сустав простой, по форме шаровидный (ореховидный, чашеобразный) и имеет три оси вращения: фронтальную, вокруг которой происходят сгибание бедра (движение его вперед) и разгибание (движение назад), сагиттальную, вокруг которой выполняются отведение и приведение, и вертикальную, вокруг которой возможны супинация и пронация.
Коленный сустав (рис ) образуется мыщелками бедренной кости, верхней суставной поверхностью большеберцовой кости и надколенником. Сустав сложный, имеет дополнительные элементы: мениски, крестообразные связки и коллатеральные связки.
Соединение костей голени. Между костями голени располагается межкостная перепонка. Кроме того, головка малоберцовой кости соединяется с большеберцовой костью при помощи сустава плоской формы. Дистальные эпифизы берцовых костей соединены синдесмозом.
Анатомические особенности ПФС
Анатомическое строение кисти включает небольшие косточки, связанные суставами. Саму кисть разделяют на три зоны: запястье, пястная часть и фаланги пальцев.
Запястье состоит из 8 косточек, выстроенных в два ряда. Три косточки первого ряда, имеющие неподвижные сочленения, и примкнувшая к ним гороховидная косточка, формируют общую поверхность и соединяются с лучевой косточкой. Второй ряд содержит четыре косточки, связанные с пястью. Эта часть подобна лодочке, со впадиной на ладони. В межкостном пространстве располагаются нервы, кровеносные сосуды вместе с соединительной тканью и суставным хрящом. Подвижность косточек одна относительно другой ограничена.
Суставная часть, связывающая лучевую кость с запястьем, обеспечивает вращение и перемещение. Формируется пястная часть с 5 косточками трубчатой структуры. Проксимальным участком они крепятся к запястью через недвижимые суставы. Противоположная сторона, называемая дистальной, скреплена с проксимальными фалангами подвижными сочленениями. За счет шарообразных пястно-фаланговых суставов происходит сгибание и разгибание пальцев, вращение ими.
Сустав большого пальца седловидный, что позволяет ему лишь сгибаться и разгибаться. В структуре пальцев кисти, кроме большого, имеется три фаланги: основная (проксимальная), средняя и дистальная (ногтевая). Связывают их блоковидные межфаланговые подвижные сочленения, позволяющие выполнять сгибающее и разгибающее движение. Большой палец двухфаланговый, отсутствует средняя фаланга.
Все кистевые сочленения с крепкими суставными капсулами. Одна капсула способна соединять 2-3 сустава. Для поддержки костно-суставного скелета служит связочная структура.
Роль и функции в организме
ПФС рук служат как бы разделителем между пальцами и кистью. Они выступают с внешней стороны при сгибании кисти в кулак. Сустав является основанием каждого из 5 пальцев и обеспечивает функциональную подвижность.
Четыре пальца кисти действуют в основном синхронно при обособленной функции первого пальца. Второй или указательный палец благодаря большей ловкости и независимости движений раньше выполняет захват предмета. Средний палец отличается от остальных по длине и массивности. Необходим для продолжительного удерживания захвата. Безымянный палец наделен развитым мышечным чувством и осязанием, а мизинец завершает захват и обеспечивает устойчивость кисти при перемещении.
Конструкция сустава обеспечивает подвижность вокруг фронтальной и сагиттальной оси. Сгиб и разгиб, движения отведения и приведения, круговые перемещения происходят вокруг этих осей. Сгибание и разгибание выполняется на 90-100 градусов, а приведение и отведение возможно на 45-50 только при разогнутых пальцах.
Подробное строение
Пястно-фаланговые суставы – это сочленения головок пястных костей и впадин оснований проксимальных фаланг пальцев. Суставы седловидны или мыщелковы. Головка пястной кости двояковыпукла, а само основание двояковогнуто и значительно меньше по площади.
Высокая подвижность объясняется существенным отличием суставных головок и ямок по размеру. Они могут активно двигаться к ладони, сгибаться и разгибаться с высокой амплитудой. Функция размашистых боковых перемещений, то есть отведения и возврата выражена меньше. Мышечно-сухожильный аппарат позволяет преобразовывать их во вращательные движения. Второй палец наделен наибольшей способностью к боковым смещениям и назван указательным.
В случае сходства суставных поверхностей возможность смещения была бы значительно снижена, что существенно ограничило двигательные возможности руки.
Связки
Межфаланговые суставы и ПФС характеризуются свободной и тонкой капсулой. Она фиксируется основательной связкой ладони и поперечно-пястными связками. С боковых сторон находятся коллатеральные связки, укрепляющие пястно-фаланговые сочленения и препятствующие латеральному сдвигу пальца в момент сгибания. Коллатеральные связки берут начало в ямках локтевой и лучевой части суставной поверхности пястных косточек и противоположной частью. Связаны с боковым и ладонным участком проксимальной фаланги.
Двумя связками удерживателя сгибателя и разгибателя на тыльной части ладони формируются фиброзные влагалища для мышц. Фиброзные влагалища и синовиальные пространства защищают сухожилия от травм. Добавочные связки находятся в ладонной части капсулы и называются ладонными. Волокна связки сплетены с поперечно-пястной связкой между верхушками II—V кости, удерживают верхушки пястных костей от смещения в разные стороны.
Межсухожильные ткани способствуют удерживанию мышцы разгибателя. Они связывают сухожилия пар пальцев: указательного и среднего, среднего и безымянного, мизинца и безымянного. Располагаются близко к ПФС. Основное сухожилие возле разгибающей мышцы делится на поверхностное, находящееся в центре и глубокое, располагающееся по бокам.
Мышечная структура
Суставная оболочка накрыта сухожилием сгибающей мышцы с тыльной стороны и сухожилиями червеобразной и межкостной мышц. Волокнами этих мышц поддерживается мышца сгибателя за счет расположения над ее сухожилиями. Сагитальными пучками называются волокна удерживателя. Они подразделяются на лучевой или медиальный, и локтевой или латеральный.
Ткани пучков располагаются тонким слоем на поверхности и более плотным в глубине. Поверхностный слой оплетает сухожилия сгибателя сверху и соединяется с сагитальным пучком с противоположной стороны. Глубже под сухожилием образовывается впадина в виде канала, стабилизирующего и поддерживающего сухожилие на одном месте.
Мышцы, позволяющие сгибать и разгибать пальцы, проходят по предплечью с тыльной стороны. Их волокна сухожилий протянулись по всей кисти к кончикам ПФС. Закрепляются они к средине и вершинам пальцев. Крайние пальцы, мизинец и указательный, имеют дополнительные разгибающие мышцы. Сухожилия этих мышц расположены в верхних точках соответствующего ПФС вместе с общим пальцевым разгибателем и уравновешены аналогичными структурами.
Особенности строения большого пальца руки
Подвижность суставов кисти позволяет брать и держать различные предметы. Выполнение этой задачи обеспечивается подвижностью большого пальца, противопоставленного остальным.
ПФС большого пальца при внешнем сходстве с остальными имеет отличия в строении. В первую очередь, отличается блоковидный сустав. Он седловидный и его суставная головка значительно больше, бугорки на ладонной стороне более развиты. Суставная капсула, на обращенной к ладони поверхности, с двумя сесамовидными косточками: латеральной и медиальной. Часть, обращенную в полость, покрывает гиалиновый хрящ, а между косточками проходит сухожилие длинного сгибателя.
Форма суставных поверхностей обеспечивает подвижность пальца в двух плоскостях: разгибание и сгибание, отведение и обратное движение. Эффективность хвата ладони обеспечивается особым строением связок и сухожилий на руке, при котором сгибание указательного пальца и мизинца направлено в сторону большого пальца.
Лечение и профилактика артроза плюснефалангового сустава
Артрозы стопы лечат, как правило, консервативным методом. Эффективной является физиотерапия: УВЧ, электрофорез, фонофорез и магнитотерапия. Когда консервативное лечение является нерезультативным, стероидные препараты вводят туда инъекционным методом.
Воспаление и болевой синдром в плюснефаланговом суставе снимают с помощью НПВП (нестероидные противовоспалительные препараты). Однако эти препараты негативно воздействуют на слизистую желудка, поэтому не назначаются пациентам с наличием гастрита или язвы желудка.
На последней стадии заболевания, при неэффективности консервативного лечения, может быть назначена операция. Цель операции — реконструировать плюсневые кости и зафиксировать соединение (процедура артродеза) с помощью эндопротезирования.
Артроз стопы возникает вследствие повышенной нагрузки на сустав, поэтому первой профилактической мерой заболевания будет снижение этой нагрузки. Для этого необходимо подбирать удобную обувь, на среднем каблуке. Также важно поддерживать вес в норме и отказаться от продуктов с высоким содержанием соли.
Артроз — заболевание, которое характеризуется разрушением хрящевой ткани суставов, что при отсутствии лечения приводит к их полному обездвиживанию и дальнейшим деструктивным изменениям. Артроз локализуется в разных частях тела, но часто патология поражает суставы пальцев верхних и нижних конечностей. Распространен артроз пястно-фаланговых суставов.
Движения в суставе
Это сочленение самое подвижное среди всех суставов кисти. У него довольно сложная биомеханика. Пальцы в этом месте могут выполнять такие движения:
- сгибание-разгибание;
- отведение-приведение;
- вращение.
Причем, последние движения доступны только для 4 пальцев. Большой имеет особое строение – всего две фаланги. Поэтому его пястно-фаланговый сустав является блоковидным – он может выполнять ограниченное число движений. Он только сгибается, все остальные движения блокируются и невозможны даже в пассивной форме. Это сочленение большого пальца повторяет форму и функции всех остальных межфаланговых суставов.
Пястно-фаланговые суставы остальных пальцев более подвижны. Это объясняется их особым строением. Основание фаланги немного меньше головки пястной кости. Их прочное соединение обеспечивается за счет фиброзно-хрящевой пластинки. С одной стороны, она служит для плотного контакта костей и стабилизации сустава, что особенно заметно при разгибании пальца. Но когда он начинает двигаться, эта пластинка скользит, обеспечивая большую амплитуду движений.
Особенностью этого сустава, благодаря которой палец может двигаться в разных направлениях, является эластичность его капсулы и синовиальной оболочки. Кроме того, спереди и сзади суставная капсула имеет глубокие карманы. Они обеспечивают скольжение фиброзно-хрящевой пластинки, и именно в этих местах прикрепляются сухожилия мышц, управляющих работой пальцев.
Советуем почитать статью:Почему болит большой палец на руке при сгибании
Большая подвижность этих сочленений возможна благодаря наличию двух типов связок. Одна прикрепляется к фиброзно-хрящевой пластинке и головке пястной кости. Она обеспечивает нормальное скольжение этой пластинки. Другие связки – коллатеральные, расположенные по бокам от пальцев. Они обеспечивают их сгибание и разгибание, а также немного ограничивают подвижность сустава. Например, при согнутом пальце невозможно его движение в боковой плоскости, то есть его отведение и приведение. Работой этого сочленения управляют также ладонная связка и межпальцевая поперечная.
В отличие от большого, который в пястно-фаланговом суставе сгибается менее чем на 90 градусов, остальные пальцы имеют большую амплитуду движений. Наименьшая подвижность у указательного пальца, он может согнуться на 90-100 градусов, не больше. Далее к мизинцу амплитуда движений, особенно пассивных, возрастает. А средний не может согнуться более 90 градусов даже пассивно из-за натяжения межпальцевой связки, мешающей его приближению к ладони.
Пястно-фаланговые суставы единственные в кисти могут разгибаться, правда, с небольшой амплитудой – не более 30 градусов. Хотя у некоторых людей подвижность пальцев может достигать такой степени, что они разгибаются под прямым углом. Кроме того, в этом месте есть возможность выполнять вращательные движения, как пассивные, так и активные. Но у каждого человека их подвижность разная.
Именно в этих местах чаще всего возникают боли при возрастных изменениях в тканях, после повышенных нагрузок или при других патологиях
Строение и функции
Кисть состоит из запястья, пястья и костей пальцев. Пять пястных костей на дистальных концах имеют головки, которые формируют пястно‐фаланговые суставы. Сочленения укреплены связками — коллатеральными, от боковой стороны пястных костей до основания фаланг, поперечными — между смежными головками.
Кисть руки
Кисть осуществляет сложные двигательные акты. Функция пястно‐фаланговых суставов — обеспечить удержание пальцами предметов и выполнение мелких, точных движений. Повреждение 3 и 4 пястно‐фалангового сустава существенно нарушает или полностью исключает функции кисти.
Травма пястно‐фалангового сустава на втором пальце левой руки имеет такой же механизм, причины, симптомы и последствия, как и на правой. Определение «доминирующей руки» имеет значение во врачебно‐трудовой экспертизе.
Анатомия стопы
Отдаленной частью нижней конечности является стопа, необходимая для удержания тела в вертикальном положении. Ее строение – это непростое соединение групп небольших костей, формирующих прочный свод для опоры корпуса при движении и в положении стоя. Такая конструкция и большое количество сочленений создают гибкую и прочную конструкцию. Контактирующий с землей нижний свод стопы называют подошвой, противоположную часть – тыльной стороной.
Из чего состоит скелет стопы?
Скелет человеческой стопы включает 26 косточек, разделенных на три части: предплюсну, плюсну и непосредственно фаланги пальцев.
- В части предплюсны насчитывается 7 костей. Это кубовидная кость, ладьевидная, пяточная, таранная, клиновидная медиальная и промежуточная кости.
- В структуру плюсны входит пятерка коротких косточек трубчатой формы. Они связывают предплюсну с проксимальными фалангами пальцев.
- Короткие косточки трубчатой структуры формируют фаланги пальцев. В соответствии с расположением они называются проксимальная, промежуточная и дистальная.
Межфаланговые соединения суставов пальцев ног называются плюснефаланговый, проксимальный и дистальный сустав. Строение первого пальца стопы похоже на большой палец кисти. У него лишь две фаланги, а у остальных пальцев три. Подвижность сочленений стопы аналогична соответствующим кистевым, но с ограничениями. Пальцы слегка отводятся в стороны и обратно, имеют развитое тыльное и чуть менее развитое подошвенное сгибание. У них разгибание больше сгибания.
Плюснефаланговые суставы
В месте связки головок плюсневых костей с нижней частью проксимальных фаланг находится плюснефаланговый шаровидный сустав. По тыльной стороне суставы пальцев ног закрыты разгибателями, а по подошве каналами сухожилий. С обеих сторон сочленения укреплены боковыми связками. Со стороны подошвы – межголовчатыми связками и сухожилиями.
Сустав первого пальца с внутренней стороны усилен сухожилием отводящей мышцы. С внешней стороны он примыкает к клетчатке межпальцевого промежутка. В подошвенной части капсула включает внутреннюю и наружную сесамовидные косточки.
Плюснефаланговый сустав второго пальца со стороны подошвы укрепляют волокна фиброзного канала мышц сгибателей. Сухожильные волокна межголовчатой связки и приводящей мышцы вплетены в капсулу. С внутренней стороны она поддерживается связкой сухожилий первой тыльной мышцы, а под связкой сухожилиями червеобразной мышцы.
Капсулу с внешней стороны укрепляют сухожилия тыльной межкостной мышцы. По обеим сторонам капсулы находится клетчатка межпальцевых промежутков. Головки всех плюсневых косточек оплетены глубокой поперечной связкой. Угол сгибания плюснефаланговых суставов маленький, что связано с высокой плотностью суставной сумки.
Виды травм 3 и 4 пястно‐фаланговых суставов
В клинической практике чаще встречаются травмы первого пястно‐фалангового сочленения. Это обусловлено анатомическими особенностями большого пальца, его подвижностью. Травма 3 и 4 пястно‐фалангового сустава бывает реже.
Механизм травмирующего воздействия — удар кулаком о твёрдый предмет, падение с упором на пальцы, сдавливание кисти. Открытые повреждения возникают при работе с режущими инструментами — бензопилой, станками, обрабатывающими дерево или металл.
Различают следующие виды травм 3 и 4 пястно‐фаланговых суставов:
- разрывы связок;
- вывихи сочленений;
- внутрисуставные переломы головки плюсневых костей и проксимального отдела основных фаланг пальцев.
Болезни и травмы пястно-фалангового сустава
Суставные заболевания
Многие недуги появляются вследствие травмирования, поэтому следует беречь и укреплять кисти рук.
Наиболее часто встречаются артриты различной этиологии, остеоартроз, бурсит. Краткая характеристика суставных недугов приведена в таблице:
| Заболевание | Причина | Проявление |
| Артрит ревматоидный | Аутоиммунные сбои | Припухлость |
| Деформация | ||
| Артрит псориатический | Развивается на фоне псориаза | Хруст |
| Сильная боль | ||
| Артрит подагрический | Отложение мочевой кислоты в суставах | Ограничение подвижности |
| Остеоартроз | Дегенеративно-дистрофическое разрушение ткани хряща | Скованность в суставах по утрам |
| Появление уплотнений в пораженном сочленении | ||
| Ризартроз | Деформация костной ткани хряща в месте сочленения | Боль |
| Хруст | ||
| Бурсит | Воспаление синовиальной сумки и скопление в ней суставной жидкости | Образование мягкой припухлости на месте поражения |
| Местная гипертермия и гиперемия | ||
| Болезненность при нажатии |
Травматическое повреждение
Закрытая форма
- Ушиб. Характеризуется травмированием мягких тканей кисти. Работоспособность руки не нарушена.
- Растяжение связок. Сопровождается частичным или полным разрывом волокон соединительной ткани, что приводит к ограничению двигательных функций.
- Вывих. Чаще всего повреждению подвергается первый палец. Характерные признаки: неестественная внешняя форма и утрата двигательной функции.
- Переломы. Этот вид травмы пястно-фаланговой кости бывает без сдвига костных отломков и со смещением. Фрагменты сломанной кости могут травмировать окружающие мышцы, сосуды и нервы.
Открытая форма
К этому виду относятся следующие повреждения:
- Перелом со смещением, при котором костные отломки прорезают кожу и образуется рана.
- Размозжение кисти. Характеризуется дроблением пястно-фалагновых костей, разрывом соединительной ткани, кровеносных сосудов, мышечных волокон и нервных окончаний.
Травма открытого типа характеризует остеомиелит — гнойное воспаление суставов. Возникает вследствие попадания в рану бактерий, способных вырабатывать гной. В отдельных случаях недуг развивается из-за внутреннего очага инфекций в организме. Заболевание имеет несколько форм и стадий и характеризуется образованием абсцессов и свищей на коже в области пораженного сустава.

Диагностика
Травма 3 и 4 пястно‐фалангового сустава клинически проявляется:
- болью, усиливающейся при движении;
- отёком мягких тканей;
- кровоизлиянием, гематомой в зоне повреждения;
- деформацией сочленения.
При разрыве поперечной пястно‐фаланговой связки пальпация выявляет повышенную боковую смещаемость основной фаланги пальца. При повреждении коллатеральной — ротацию травмированного пальца вокруг оси. Симптом выявляется при сжатой в кулак кисти.
При вывихе 3 и 4 пястно‐фалангового сустава палец укорочен, основная фаланга расположена под углом к тыльной поверхности кисти. При попытке придать ей нормальное положение, ощущается упругое сопротивление — симптом пружинящей фиксации.
Отсутствие головки пястной кости.
Характерным признаком перелома головок 3 и 4 пястных костей является отсутствие на тыльной поверхности кисти «косточки». Нагрузка по оси пальца болезненна. При внутрисуставных переломах основной фаланги, один фрагмент кости входит, вколачивается в другой. Палец укорачивается, но другие признаки (боковое и ротационное смещение) не определяются.
Общая характеристика
Пястно-фаланговые суставы кисти представляют собой шаровидные сочленения, имеющие сложное строение. Они образованы поверхностями головок пястных костей и оснований первых фаланг. После лучезапястного сустава эти являются самыми крупным и подвижными в кисти. Именно на них приходится основная нагрузка при любой работе руки. Немного отличается пястно-фаланговый сустав большого пальца из-за его особого строения, расположения и функций. Здесь он имеет седловидную форму, поэтому не такой подвижный. Но зато именно он отвечает за хватательные движения кисти.
Это сочленение можно легко увидеть, если сжать руку в кулак. При этом пястно-фаланговые суставы четырех пальцев образуют полукруглые выпуклости, отстоящие друг от друга примерно на 1 см. Наиболее заметен бугор в области среднего пальца. Из-за такого расположения эти сочленения сильно уязвимы и довольно часто подвергаются травматизации или различным патологическим процессам. При этом нарушается не только работа кисти, но и общая работоспособность человека.
Пястно-фаланговые суставы – самые подвижные в кисти, они могут сгибаться, разгибаться, двигаться в боковой плоскости и даже вращаться
Разрывы связок и вывихи
Вывих пястно‐фалангового сустава
Повреждения мягких тканей сочленений бывают разной степени тяжести. Травмирование связок сопровождается гематомой в окружающих сустав тканях, кровоизлиянием в полость сочленения. Разрыв поперечной связки происходит при резком смещении пальца в сторону. Коллатеральные связки повреждаются при осевом усилии, в сочетании с вращением.
Вывихи в 3 и 4 пястно‐фаланговых суставах возникают при изолированном ударе по одному пальцу, вызывающему его переразгибание, отклонение в тыльную сторону. Суставные поверхности разобщаются, головка пястной кости сдвигается в сторону ладони, основная фаланга пальца — к тыльной стороне кисти. Капсула сочленения разрывается и ущемляется между смещенными костями.
Способ восстановления боковой связки первого пястно- фалангового сочленения
Область применения: медицина, а именно травматология-ортопедия и хирургия кисти. Сущность: поврежденный конец связки мобилизуют вместе с регенератом, прошивают восьмиобразным швом, путем продольной тяги за нить устраняют ретракцию связки, а у места ее прикрепления просверливают канал в первой пястной кости в косом направлении, через который проводят нити восьмиообразного шва и концы их с натяжением фиксируют с противоположной стороны над кожей на марлевом шарике, что позволяет восстановить боковую связку на двухфалангеальном пальце. 6 ил.
Изобретение относится к медицине, а именно к травматологии-ортопедии и хирургии кисти. Может быть использовано при лечении свежих или застарелых повреждений боковой связки первого пястно-фалангового сочленения кисти.
Известны способ лечения повреждений боковой связки коленного сустава путем наложения погружных швов на связку и последующей гипсовой иммобилизацией [1] или погружной шов на поврежденную боковую связку первого пястно-фалангового сочленения кисти и также с последующей гипсовой иммобилизацией пальца до сращения поврежденной связки [2].Однако при использовании этих способов не достигается достаточная механическая прочность шва, ибо эти швы погружные с одномоментным натяжением концов нити, поэтому не обеспечивается дозированное натяжение шва. Погружные неудаляемые швы как инородное тело вызывают излишнее разрастание рубцовой ткани, не исключается возможность инфицирования с лигатурным свищом в послеоперационном периоде.Наиболее близким по своему техническому решению к заявляемому является способ пластики боковой связки проксимального межфалангового сустава, при котором из боковой порции разгибательного аппарата пальца формируют трансплантат на двух питающих ножках и, перемещая его к боковой связке, фиксируют [3].Данный способ предусматривает надежную пластику поврежденной боковой связки на уровне проксимального межфалангового сустава трехфалангеальных пальцев кисти и не может быть использовано на двухфалангеальном большом пальце кисти. В частности, при повреждении боковой связки первого пястно-фалангового сочленения кисти, ибо широкое основание основной фаланги первого пальца и широкая головка первой пястной кости анатомически не позволяют переместить часть боковой порции разгибательного аппарата первого пальца на позицию боковой связки первого пястно-фалангового сочленения.Сущность изобретения заключается в совокупности отличительных признаков, достаточных для достижения искомого технического результата, а именно — устранение деформации в пястно-фаланговом сочленении с восстановлением его нормальной функции.Сущность изобретения состоит в том, что конец поврежденной связки мобилизуют вместе с регенератом, прошивают его восьмиобразным швом, тягой за нить устраняют ретракцию связки, а от места ее отрыва в первой пястной кости просверливают канал в косом направлении с выходом на противоположную сторону кости, через который проводят нити восьмиобразного шва и концы их с натяжением фиксируют над кожей на марлевом шарике.Продольная тяга за свободные концы восьмиобразной нити позволяет устранить ретракцию боковой связки.Сохранение регенерата на мобилизованном конце связки обеспечивает большую площадь соприкосновения конца связки с местом прикрепления, улучшая его адаптацию.Трансоссальная фиксация нити повышает механическую прочность крепления связки к кости и позволяет дозировать степень натяжения восстанавливаемой связки. Использование съемного сухожильного шва исключает длительное пребывание инородного тела в капcульно-связочной ткани, чем исключается вероятность излишнего разрастания грубой рубцовой ткани вокруг шва и возникновения лигатурных свищей.Предлагаемый способ представлен на фиг.1-6. На фиг.1 — первый палец до операции, фиг.2 — рентгенограмма первого пальца до операциии, фиг.3 — первый палец после операции, фиг.4 — рентгенограмма первого пальца после операции, фиг.5-6 через 2 мес после операции.Способ осуществляют следующим образом.После обезболивания устраняют боковое отклонение первого пальца и достигнутое правильное положение пальца трансартикулярно фиксируют спицей Киршнера. Из бокового доступа обнажают область поврежденной связки, по контуру мобилизуют поврежденный конец связки вместе с регенератом и на него накладывают восьмиобразный шов мононитью. Создавая тягу за свободные концы нити, устраняют ретракцию связки. У места крепления боковой связки к первой пястной кости сверлом в косом направлении просверливают канал через всю кость с выходом сверла на противоположной стороне кости и проксимальнее. Свободные концы нити восьмиобразного шва проводят через костный канал и создают натяжение таким образом, чтобы мобилизованный конец связки плотно был фиксирован к пястной кости. После этого концы нити фиксируют с противоположной стороны над кожей на марлевом шарике. Послойные швы на рану. Спиртовая повязка. Гипсовая лонгета до заживления раны. Спицу и фиксирующий связку шов удаляют через 4 недели. Далее проводят ЛФК, тепловые процедуры до восстановления функции в пястно-фаланговом суставе.Клинический пример.Больная Д-ва 43 лет, история болезни N 4496. 28.12.99 г. поступила в отделение хирургии кисти НИЦТ»ВТО» с диагнозом: застарелое повреждение боковой связки по локтевому краю первого пястно-фалангового сочленения левой кисти трехмесячной давности. Из анамнеза: 26.09.99 г. на улице упала на 1 палец левой кисти и получила подкожный разрыв боковой связки первого пальца с отклонением пальца в лучевую сторону. После 20-дневной гипсовой иммобилизации деформация пальца не была устранена. Фиг.1, 2. 28.12.99 г. в отделении хирургии кисти произведена операция по вышеописанной методике: устранение деформации пальца, трансартикулярная фиксация спицей пястно-фалангового сочленения, мобилизация поврежденного конца боковой связки и фиксация его восьмиобразным съемным швом трансоссально к первой пястной кости. Кожные швы. Спиртовая повязка. Гипс только до заживления раны. Фиг.3, 4. Съемный шов и спица удалены через 4 недели после операции.Результат через 2 мес фиг.5, 6.Таким образом, предлагаемый способ восстанавливает целосность поврежденной боковой связки первого пястно-фалангового сочленения кисти, устраняет деформацию в первом пястно-фаланговом сочленении, улучшает функцию.Источники информации.1. Н.В.Корнилов, Э.Г.Грязнухин. Травматологическая и ортопедическая помощь в поликлинике, СПБ, 1994, 320 с., с. 130.2. А.Ф.Краснов, В.Ф.Мирошниченко, Г.П.Котельников. Травматология. — М., 1995 г., 455 с., с. 114-115.3. Авторское свидетельство СССР, 1502017, БИ 31, 1989, с. 21.
Формула изобретения
Способ восстановления боковой связки первого пястно-фалангового сочленения, включающий мобилизацию поврежденной связки и наложение шва, отличающийся тем, что конец поврежденной связки мобилизуют вместе с регенератом, прошивают его восьмиобразным швом, тягой за нить устраняют ретракцию связки, а от места ее отрыва в первой пястной кости просверливают канал в косом направлении с выходом на противоположную сторону кости, через который проводят нити восьмиобразного шва и концы их с натяжением фиксируют над кожей на марлевом шарике.
РИСУНКИ
,
,
,
,
,
Реабилитационные меры
1. Реабилитация после консервативного лечения
В случае выполнения всех врачебных рекомендаций при терапии такого вида артроза положительная динамика отмечается по истечении нескольких дней. Для этого назначаются препараты противовоспалительного действия.
В некоторых случаях становится необходимой внутрисуставная инъекция средствами кортикостероидной группы. Также важно подобрать специальную обувь. С целью достижения терапевтического эффекта полезно проводить разгрузку стопы на протяжении нескольких дней.
2. Реабилитация после операции
Процесс реабилитации по окончании хирургического вмешательства фалангова сустава занимает около пары месяцев. Зачастую в послеоперационном периоде возникает потребность в гипсовой шине и костылях с целью исключения нагрузки на ногу.
Боли в области суставов пальцев рук – это непременный признак какой-либо суставной патологии, при которой повреждаются структурные компоненты этих суставов. Прежде всего, болевые ощущения в области этих суставов могут быть связаны с различными аутоиммунными болезнями (
системной красной волчанкой, ревматоидным артритом, псориатическим артритом и др.
), при которых иммунные факторы вызывают поражение собственных суставных тканей.
Следующей основной причиной, которая может инициировать
боли в области суставов пальцев рук, может быть травматизм (
ушибы, вывихи, переломы костей, поражение связок
). Болезненность в этих суставах также может быть спровоцирована дегенеративными изменениями, происходящим в их суставных тканях. Такое часто можно наблюдать при
остеоартрозе
Анатомия суставов кисти руки
Кисть руки – это анатомическая область, которая находится ниже предплечья. Эта область по своей организации, пожалуй, самая сложная из всех остальных частей верхней конечности (
плеча, предплечья
). Вообще для удобства кисть руки принято разделять на две основные зоны. К первой зоне относят все анатомические структуры пальцев кисти руки. Ко второй, собственно говоря, причисляют саму кисть, то есть область, расположенную между основаниями пальцев кисти и нижними концами костей предплечья.
Каждая кисть руки состоит из множества костей, тесно сгруппированных между собой. С точки зрения анатомии в области кисти различают три основные группы костей. В первую группу входят кости запястья кисти. Эта группа находится ниже костей предплечья и выше (
проксимальнее
) чем все остальные группы (
пястных костей и фаланг пальцев
) костей кисти. Кости этой группы объединены между собой в два горизонтальных ряда – проксимальный (
верхний
) и дистальный (
нижний
). К проксимальному ряду костей запястья относят полулунную, ладьевидную, гороховидную и трехгранную кости. В дистальный ряд костей запястья входят трапециевидная, головчатая, крючковидная кости, а также кость-трапеция.
Третья группа костей является самой нижней (
дистальной
), служит скелетом пальцев кисти и представлена костями фаланг пальцев. Фаланги пальцев состоят из мелких длинных костей, которые последовательно размещаются друг за другом по продольной оси. Первый (
Особенности патологий
Из-за такого сложного строения пястно-фаланговых суставов и большого объема движений они чаще всего подвергаются травмам и различным патологиям. Боли в этом месте могут быть связаны с поражением суставной капсулы, поверхности головок костей, хрящевой пластинки или связок. Они затрудняют движения кисти и приводят к серьезным проблемам при выполнении обычных действий. Поэтому не стоит игнорировать первые симптомы патологий, чем раньше начато лечение, тем быстрее восстановится функция кисти.
Такие заболевания чаще всего встречаются у людей после 40 лет, что связано с возрастными изменениями в тканях и последствиями повышенных нагрузок. Причем, наиболее подвержены поражению суставов кисти женщины. Ведь в период менопаузы в их организме идет гормональная перестройка, что негативно отражается на работе всего организма. Кроме того, патологии пястно-фаланговых суставов могут возникать вследствие травм, повышенных нагрузок, переохлаждения или инфекционных заболеваний.
При появлении болей в кисти обязательно нужно обратиться к врачу для обследования и постановки точного диагноза. Ведь лечение разных заболеваний отличается, а симптомы их часто могут быть одинаковыми. Стоит посетить врача, если появляется боль при движении пальца или в покое, отек, покраснение кожи, ограниченность в движении кистью.
После проведения диагностических процедур обычно обнаруживается одна из следующих патологий:
- ревматоидный артрит;
- псориатический артрит;
- инфекционный артрит;
- остеоартроз;
- подагра;
- стенозирующий лигаментит;
- воспаление мягких тканей;
- травма.
Эти суставы часто поражаются артритом, при этом возникает боль и воспаление
Артрит
Чаще всего пальцы кисти поражаются артритом. Это воспалительное заболевание, поражающее полость сустава. Возникнуть артрит может как осложнение после общего инфекционного заболевания, травмы или же вследствие патологий иммунной системы. Суставы пальцев рук могут поражаться ревматоидным артритом, псориатическим или инфекционным. Общие симптомы этих заболеваний – это боль, отечность, гиперемия и ограничение подвижности.
Но есть у разных видов артрита отличия. Ревматоидная форма заболевания характеризуется хроническим течением и симметричностью поражения пальцев на обеих руках. При псориатическом артрите может развиться воспаление всего одного пальца. Но зато поражаются все его суставы. При этом он опухает и становится похожим на сосиску.
При инфекционном артрите воспаление связано с попаданием в полость сустава патогенных микроорганизмов. Поражается в основном одно сочленение. Возникает дергающая боль, часто очень сильная, отек, повышается температура. Иногда в суставной полости скапливается гной.
Артроз
Хроническое дегенеративное заболевание суставов – это артроз. Обычно оно развивается сразу в нескольких местах, но часто поражает основания пальцев. Характеризуется эта патология ноющими болями, возникающими после нагрузок, тугоподвижностью сустава, его деформацией. Все это приводит со временем к невозможности выполнять элементарные движения пальцами: застегнуть пуговицы, держать ложку, что-нибудь написать.
Артроз поражает хрящевую ткань, приводя к ее разрушению. Поэтому пястно-фаланговый сустав при этой патологии может быстро потерять подвижность. Ведь его особенность в том, что большой объем движений обеспечивается скольжением фиброзно-хрящевой пластинки. А при ее разрушении сустав блокируется.
Иногда встречается ризартроз, при котором изолированно поражается первый палец. Причинами разрушения хрящевой ткани в этом месте являются регулярные повышенные нагрузки на него. Ризартроз нужно дифференцировать от подагры или псориатического артрита, симптомы которых похожи, но лечение их сильно отличается.
Разрушение хрящевой ткани при артрозе приводит к сильной деформации суставов
Подагра
Это патология обменных процессов, в результате которой начинается накопление мочевой кислоты в крови и отложение солей в суставах. Обычно подагра поражает плюснефаланговые суставы на стопе, но у женщин она может возникнуть и на больших пальцах рук.
Заболевание развивается приступообразно. Во время обострения возникает резкая сильная боль в суставе, он отекает и краснеет. Становится невозможно прикоснуться к нему и двигать пальцем. Обычно приступ длится от нескольких дней до недели. Постепенно подагра может привести к деформации суставов и полной их неподвижности.
Воспаление связок
Если поражается кольцевая связка пальцев, говорят о развитии стенозирующего лигаментита. Основные симптомы патологии напоминают артроз – тоже возникают боли при движении. Характерной особенностью заболевания является ясно слышимые щелчки при движении, а иногда – заклинивание пальца в согнутом положении.
Похож на эту патологию тендинит – воспаление коллатеральных или ладонной связок. Но его особенностью является заклинивание пальца в разогнутом положении, часто согнуть его самостоятельно пациент не может.
Пястно-фаланговый сустав очень уязвим, особенно на большом пальце
Травмы
Травмы пястно-фаланговых суставов встречаются часто. Особенно подвержены им спортсмены, но травмировать кисть можно даже при выполнении домашней работы при неосторожном движении. Самой распространенной травмой в этом месте является ушиб, который сопровождается сильной болью и развитием гематомы. Двигать пальцем при этом больно, но все симптомы чаще всего проходят быстро даже без лечения.
Более серьезным повреждением является вывих. Пястно-фаланговый сустав может травмироваться при его переразгибании, например, во время занятий спортом или при падении. При этом возникает сильная боль, сустав деформируется и опухает. Довольно часто случается вывих большого пальца руки, так как он подвергается самым большим нагрузкам. А противопоставление его всей остальной кисти делает его уязвимым.
Фиброзные и синовиальные влагалища сухожилий пальцев кисти
Связки удерживатель сгибателей и удерживатель разгибателей имеют большое значение для укрепления положения проходящих под ними сухожилий мышц, особенно при сгибании и разгибании кисти: сухожилия опираются на названные связки с их внутренней поверхности, причем свяжи предотвращают отхождение сухожилий от костей и при сильном сокращении мышц выдерживают значительное давление.
Скольжению сухожилий мышц, переходящих с предплечья на кисть, и уменьшению трения способствуют специальные сухожильные влагалища, представляющие собой фиброзные или костно-фиброзные каналы, внутри которых находятся синовиальные влагалища
| влагалище синовиальное |
| нажмите для подробностей.. |
, в некоторых местах выходящие за пределы этих каналов. Наибольшее число синовиальных влагалищ (6—7) расположено под удерживателем разгибателей. В образовании каналов участвуют локтевая и лучевая кости, имеющие борозды, соответствующие местам прохождения сухожилий мышц, и фиброзные перемычки, отделяющие один канал от другого, которые идут от удерживателя разгибателей к костям.
Ладонные синовиальные влагалища принадлежат проходящим в канале запястья сухожилиям сгибателей кисти и пальцев. Сухожилия поверхностного и глубокого сгибателей пальцев лежат в общем синовиальном влагалище, которое простирается до середины ладони, достигая дистальной фаланги лишь пятого пальца, а сухожилие длинного сгибателя большого пальца находится в обособленном синовиальном влагалище, которое переходит вместе с сухожилием на палец. В области ладони сухожилия мышц, идущих ко второму, третьему и четвертому пальцам, на некотором расстоянии лишены синовиальных влагалищ и получают их вновь на пальцах. Лишь сухожилия, направляющиеся к пятому пальцу, имеют синовиальное влагалище, которое является продолжением общего синовиального влагалища для сухожилий сгибателей пальцев кисти.
Как проводят лечение?
Воспалительные заболевания лечатся консервативно, с помощью медикаментов и физиопроцедур.
Основа терапии пястно-фалангового сустава — противовоспалительные препараты, нестероидные и глюкокортикостероидные, которые для лучшего воздействия вводят внутрь сустава. В комплекс включают прием хондропротекторов и витаминных комплексов для улучшения регенерационных процессов организма. Из процедур используется магнитотерапия, фонофорез, электрофорез. Полезными будут занятия специализированной ЛФК.

| Если рассматривать кисть в целом, то, как и в любом другом отделе опорно-двигательного аппарата человека, в ней можно выделить три главные структуры: кости кисти; связки кисти, которые удерживают кости и образуют суставы; мышцы кисти.
Кости кисти Кисть имеет три отдела: запястье, пясть и пальцы. Кости запястья Восемь мелких по величине костей запястья имеют неправильную форму. Они расположены в два ряда. Проксимальный ряд составляют следующие кости, если идти со стороны большого пальца в сторону пятого пальца: ладьевидная, полулунная, трехгранная и гороховидная. Дистальный ряд составляют также четыре кости: многоугольная, трапециевидная, головчатая и крючковидная, которая своим крючком обращена к ладонной стороне кисти. Проксимальный ряд костей запястья образует выпуклую в сторону лучевой кости суставную поверхность. Дистальный ряд соединяется с проксимальным при помощи сустава неправильной формы. Кости запястья лежат в разных плоскостях и образуют желоб (борозду запястья) на ладонной поверхности и выпуклость на тыльной. В борозде запястья проходят сухожилия мышц-сгибателей пальцев. Ее внутренний край ограничен гороховидной костью и крючком крюч-ковидной кости, которые легко прощупываются; наружный край составлен двумя костями — ладьевидной и многоугольной. Кости пясти Пясть состоит из пяти трубчатых пястных костей. Пястная кость первого пальца короче остальных, но отличается своей массивностью. Наиболее длинной является вторая пястная кость. Следующие кости по направлению к локтевому краю кисти уменьшаются в длине. Каждая пястная кость имеет основание, тело и головку. Основания пястных костей сочленяются с костями запястья. Основания первой и пятой пястных костей имеют суставные поверхности седловидной формы, а остальные — плоские суставные поверхности. Головки пястных костей имеют полушаровидную суставную поверхность и сочленяются с проксимальными фалангами пальцев. Кости пальцев Каждый палец состоит из трех фаланг: проксимальной, средней и дистальной. Исключение составляет первый палец, имеющий только две фаланги — проксимальную и дистальную. Проксимальные фаланги являются наиболее длинными, дисталь-ные — наиболее короткими. Каждая фаланга имеет среднюю часть — тело и два конца — проксимальный и дистальный. На проксимальном конце находится основание фаланги, а на дистальном — головка фаланги. На каждом конце фаланги имеются суставные поверхности для сочленения с соседними костями. Сесамовидные кости кисти Кроме указанных костей кисть имеет еще сесамовидные кости, которые расположены в толще сухожилий между пястной костью большого пальца и его проксимальной фалангой. Встречаются также непостоянные сесамовидные кости между пястной костью и проксимальной фалангой второго и пятого пальцев. Сесамовидные кости расположены обычно на ладонной поверхности, но изредка встречаются и на тыльной поверхности. К сесамовидным костям относят и гороховидную кость. Все сесамовидные кости, равно как и все отростки костей, увеличивают плечо силы тех мышц, которые к ним прикрепляются. Связочный аппарат кисти Лучезапястный сустав В образовании этого сустава принимают участие лучевая кость и кости проксимального ряда запястья: ладьевидная, полулунная и трехгранная. Локтевая кость до поверхности луче-запястного сустава не доходит (она «дополняется» суставным диском). Таким образом, в образовании локтевого сустава наибольшую роль из двух костей предплечья играет локтевая кость, а в образовании луче-запястного сустава — лучевая кость. В луче-запястном суставе, имеющем эллипсовидную форму, возможны сгибание и разгибание, приведение и отведение кисти. Пронация и супинация кисти происходит вместе с одноименными движениями костей предплечья. Небольшое пассивное движение вращательного характера также возможно в луче-запястном суставе (на 10—12°), однако оно происходит за счет эластичности суставного хряща. Положение щели луче-запястного сустава определяется с тыльной поверхности, где она без труда обнаруживается через мягкие ткани; кроме того, ее положение определяется с лучевой и локтевой сторон. С лучевой стороны в области нижней лучевой ямки можно прощупать щель между латеральным шиловидным отростком и ладьевидной костью. С локтевой стороны прощупывается углубление между головкой локтевой кости и трехгранной костью, соответствующее локтевому участку полости луче-запястного сустава. Движения в луче-запястном суставе тесно связаны с движениями в среднезапястном суставе, который располагается между проксимальным и дистальным рядами костей запястья. Этот сустав имеет сложную поверхность неправильной формы. Общий объем подвижности при сгибании кисти достигает 85°, при разгибании также приблизительно 85°. Приведение кисти в этих суставах возможно на 40°, а отведение — на 20°. Кроме того, в луче-запястном суставе возможно круговое движение (циркумдукция). Луче-запястный и среднезапястный суставы укреплены многочисленными связками. Связочный аппарат кисти очень сложен. Связки располагаются на ладонной, тыльной, медиальной и латеральной поверхностях запястья, а также между отдельными костями запястья. Наиболее важными являются коллатеральные связки запястья — лучевая и локтевая. Первая идет от латерального шиловидного отростка к ладьевидной кости, вторая — от медиального шиловидного отростка — трехгранной кости. Между костными возвышениями на лучевой и локтевой сторонах ладонной поверхности кисти перекинута связка — удерживатель сгибателей. Она не имеет непосредственного отношения к суставам кисти, а является, по сути дела, утолщением фасции . Перекидываясь через борозду запястья, она превращает ее в канал запястья, где проходят сухожилия сгибателей пальцев и срединный нерв. Запястно-пястные суставы кисти Представляют собой соединения дистального ряда костей запястья с основаниями пястных костей. Эти суставы, за исключением запяст-но-пястного сустава большого пальца кисти, имеют плоскую форму и малоподвижны. Объем движений в них не превышает 5—10°. Подвижность в этих суставах, а также между костями запястья резко ограничена хорошо развитыми связками. Связки, расположенные на ладонной поверхности кисти, составляют крепкий ладонный связочный аппарат. Он соединяет кости запястья между собой, а также с пястными костями. На кисти можно различить связки, идущие дугообразно, радиально и поперечно. Центральной костью связочного аппарата является головчатая, к которой прикрепляется большее число связок, чем к какой-либо другой кости запястья. Тыльные связки кисти развиты гораздо слабее, чем ладонные. Они соединяют между собой кости запястья, составляя утолщения капсул, покрывающих суставы между этими костями. Второй ряд костей запястья помимо ладонных и тыльных связок имеет также межкостные связки. В связи с тем что кости дистального ряда запястья и четыре (II—V) кости пясти малоподвижны друг относительно друга и прочно связаны в единое целое образование, составляющее центральное костное ядро кисти, их обозначают как твердую основу кисти. Запястно-пястный сустав большого пальца кисти образован многоугольной костью и основанием первой пястной кости. Суставные поверхности имеют седловидную форму. В суставе возможны следующие движения: приведение и отведение, противопоставление (оппозиция) и обратное движение (репозиция ), а также круговое движение (циркумдукция). Благодаря противопоставлению большого пальца всем остальным пальцам значительно возрастает объем хватательных движений кисти. Величина подвижности в запястно-пястном суставе большого пальца составляет 45—60° при отведении и приведении и 35—40° при противопоставлении и обратном движении. Пястно-фаланговые суставы кисти Образованы головками пястных костей и основаниями проксимальных фаланг пальцев. Все эти суставы имеют шаровидную форму и соответственно три взаимно перпендикулярные оси вращения, вокруг которых происходят сгибание и разгибание, приведение и отведение, а также круговое движение (циркумдукция). Сгибание и разгибание возможны на 90—100°, отведение и приведение — на 45—50°. Пястно-фаланговые суставы укреплены коллатеральными связками, расположенными по бокам от них. С ладонной стороны капсулы этих суставов имеют добавочные связки, именуемые ладонными. Волокна их переплетаются с волокнами глубокой поперечной пястной связки, которая препятствует расхождению головок пястных костей в стороны. Межфаланговые суставы кисти Имеют блоковидную форму, их оси вращения проходят поперечно. Вокруг этих осей возможно сгибание и разгибание. Объем их в проксимальных межфаланговых суставах равен 110—120°, в то время как в дистальных — 80—90°. Все межфаланговые суставы укреплены хорошо выраженными коллатеральными связками. Фиброзные и синовиальные влагалища сухожилий пальцев кисти Связки удерживатель сгибателей и удерживатель разгибателей имеют большое значение для укрепления положения проходящих под ними сухожилий мышц, особенно при сгибании и разгибании кисти: сухожилия опираются на названные связки с их внутренней поверхности, причем свяжи предотвращают отхождение сухожилий от костей и при сильном сокращении мышц выдерживают значительное давление. Скольжению сухожилий мышц, переходящих с предплечья на кисть, и уменьшению трения способствуют специальные сухожильные влагалища, представляющие собой фиброзные или костно-фиброзные каналы, внутри которых находятся синовиальные влагалища , в некоторых местах выходящие за пределы этих каналов. Наибольшее число синовиальных влагалищ (6—7) расположено под удерживателем разгибателей. В образовании каналов участвуют локтевая и лучевая кости, имеющие борозды, соответствующие местам прохождения сухожилий мышц, и фиброзные перемычки, отделяющие один канал от другого, которые идут от удерживателя разгибателей к костям. Ладонные синовиальные влагалища принадлежат проходящим в канале запястья сухожилиям сгибателей кисти и пальцев. Сухожилия поверхностного и глубокого сгибателей пальцев лежат в общем синовиальном влагалище, которое простирается до середины ладони, достигая дистальной фаланги лишь пятого пальца, а сухожилие длинного сгибателя большого пальца находится в обособленном синовиальном влагалище, которое переходит вместе с сухожилием на палец. В области ладони сухожилия мышц, идущих ко второму, третьему и четвертому пальцам, на некотором расстоянии лишены синовиальных влагалищ и получают их вновь на пальцах. Лишь сухожилия, направляющиеся к пятому пальцу, имеют синовиальное влагалище, которое является продолжением общего синовиального влагалища для сухожилий сгибателей пальцев кисти. Мышцы кисти На кисти мышцы располагаются лишь на ладонной стороне. Здесь они образуют три группы: среднюю (в среднем отделе ладонной поверхности), группу мышц большого пальца и группу мышц малого пальца. Большое число коротких мышц на кисти обусловлено тонкой дифференцировкой движений пальцев. Средняя группа мышц кисти Состоит из червеобразных мышц, которые начинаются от сухожилий глубокого сгибателя пальцев и прикрепляются к основанию проксимальных фаланг второго-пятого пальцев; ладонных и тыльных межкостных мышц, которые располагаются в межкостных промежутках между пястными костями и прикрепляются к основанию проксимальных фаланг второго-пятого пальцев. Функция мышц средней группы состоит в том, что они участвуют в сгибании проксимальных фаланг этих пальцев. Кроме того, ладонные межкостные мышцы приводят пальцы кисти к среднему пальцу, а тыльные межкостные мышцы разводят их в стороны. Группа мышц большого пальца Образует на кисти так называемое возвышение большого пальца. Они начинаются на близлежащих костях запястья и пясти. Среди них различают: короткую мышцу, отводящую большой палец, которая прикрепляется к его проксимальной фаланге; короткий сгибатель большого пальца, прикрепляющийся к наружной сесамовидной кости, расположенной у основания проксимальной фаланги большого пальца; мышцу, противопоставляющую большой палец, идущую к первой пястной кости; и мышцу, приводящую большой палец, которая прикрепляется к внутренней сесамовидной кости, расположенной у основания проксимальной фаланги большого пальца. Функция этих мышц обозначена в названии каждой мышцы. Группа мышц малого пальца Образует возвышение на внутренней стороне ладони. К этой группе относятся: короткая ладонная мышца; мышца, отводящая мизинец; короткий сгибатель мизинца и мышца, противопоставляющая мизинец. Они начинаются от близлежащих костей запястья и прикрепляются к основанию проксимальной фаланги пятого пальца и.пятой пястной кости. Их функция определяется названием самих мышц. В статье использованы материалы: sportmedicine.ru Купить хендгам Как успокоить себя с помощью хендгама Необычные свойства хендгам Фото поделок из хендгама |
Лечение травмы локтевой коллатеральной связки
Сразу после травмы спортсмен должен приложить лед к суставу и держать большой палец поднятым, чтобы избежать повреждения Стенера. Немедленно обратиться к врачу.
В случае травмы первой степени на предплечье или кисть накладывают шину до исчезновения болевых ощущений; при повреждении второй степени на 3—4 недели накладывают гипсовую повязку; при повреждении третьей степени с расхождением концов связки гипсовую повязку накладывают на 4—6 недель. В случае выраженной неустойчивости сустава проводят хирургическое лечение, которое проводят в первые несколько недель после острой травмы. Сущность операции заключается в наложении удаляемого проволочного шва на разорванную или оторванную вместе с костной пластинкой связку (рис. 5) или фиксацию оторванного фрагмента с помощью спиц Киршнера
| спица Киршнера |
| (М. Kirschner) — тонкий металлический стержень, проводимый через кость для скелетного вытяжения или фиксации. … |
| нажмите для подробностей.. |
(Demirel M. and al., 2006).
| Рис. 5 — Наложение удаляемого шва на коллатеральную связку. |
Во время прохождения курса лечения спортсмен может возобновить тренировочные занятия на лыжах и другие виды спортивной деятельности при наложении защитной гипсовой повязки или шины. Гипс или шину на большой палец накладывают так, чтобы вызвать воздействия радиально отклоняющих сил на проксимальную фалангу, а также локтевое отклонение первой пястной кости под воздействием первой дорсальной
| дорсальный |
| dorsalis (dordum — спина) — край, поверхность или сторона тела, направленная вверх, против силы тяжести (для животных). У человека это спинная, задняя поверхность. Антоним — вентральный… |
| нажмите для подробностей.. |
межкостной мышцы, что может вызвать косвенное отведение пястно-фалангового сустава. Следует избегать аппозиции большого пальца, поскольку это может привести к отведению пястно-фалангового сустава. Пястно-фаланговый сустав должен быть согнут под утлом около 30°, тогда как межфаланговый — под углом 20°.
Повязка из стекловолокна должна быть достаточно жесткой, чтобы обеспечить возвращение к занятиям лыжами с минимальным риском повторной травмы. Шина не обеспечивает адекватной мобилизации и защиты. Шину можно применять после снятия гипсовой повязки для защиты травмированного участка во время физической нагрузки. Ее можно закреплять с помощью эластичного материала. Применение защитных средств после лечения травм второй-третьей степени можно прекратить примерно через 8—12 недель.
Спустя 4-6 недель спортсмен может вернуться к тренировкам, при условии полного выздоровления (это определяет лечащий врач), пройдя перед этим курс лечебной физкультуры.
Незалеченная травма локтевой коллатеральной связки может стать причиной периодической или постоянной нестабильности сустава, ослабления захвата, а также привести к артрозу
| (arthrosis: греч. arthron сустав + -osis: синоним: деформирующий артроз, остеоартроз, деформирующий остеоартроз) — дистрофическое заболевание суставов, обусловленное поражением суставного хряща. См. Остеоартроз… |
| нажмите для подробностей.. |
сустава. Хирургическое лечение запущенных случаев часто дает хорошие результаты.
Общая анатомия

Прежде чем переходить к описанию отдельных элементов соединения, следует остановиться на его анатомической характеристике. Все сочленения опорно-двигательного аппарата распределены на несколько групп согласно общей классификации. Это позволяет объединять их между собой по схожим признакам для удобства изучения:
- В первую очередь следует определиться с локализацией – лучезапястный сустав относится к соединениям верхней конечности. Точнее, он располагается в дистальной группе, то есть он расположен дальше всего от туловища.
- По числу костей, входящих в его состав, его можно без раздумий отнести к сложным соединениям. В общей сложности в нём имеется пять суставных поверхностей – четыре из них сформированы костями, а одна – треугольной хрящевой пластинкой.
- По форме сочленение является эллипсоидным – суставная поверхность костей с каждой стороны представляет собой вытянутую окружность. Такое строение не даёт ему хорошую опорную функцию, зато обеспечивает значительную подвижность.
Хотя запястный сустав состоит из пяти элементов, при движениях и в покое он представляет собой единую структуру, части которой тесно связаны между собой с помощью связок.
Кости предплечья
Вопреки заблуждениям, со стороны предплечья в формировании лучезапястного соединения участвует лишь одна суставная костная поверхность. Локтевая кость на конечном участке образует головку, которая соединяется с лучевой костью в виде малоподвижного дистального лучелоктевого сочленения. Поэтому со стороны предплечья сустав сформирован немного необычно:
- Ближе к запястью лучевая кость переходит в массивное утолщение, несущее на себе значительную часть нагрузки при движениях. Наружные и центральные отделы соединения образованы её широкой суставной поверхностью. Она не является идеально гладкой, имея углубление в центральной части. Такая форма обеспечивает надёжную фиксацию костей запястья, не давая им чрезмерно смещаться.
- Внутренний отдел сустава у человека образован треугольной хрящевой пластинкой, которая расположена внутри его полости. Она имеет относительно подвижное соединение с помощью связок с лучевой и локтевой костью. В целом, эта пластинка играет роль мениска, обеспечивая улучшение контакта между суставными поверхностями.
Особенностью лучезапястного сочленения является необычное соотношение между количеством костей – со стороны предплечья она лишь одна, хотя от запястья в его состав входят сразу три образования.
Кости запястья
Этот отдел, анатомически являющийся началом кисти, сформирован из множества небольших костных структур, связанных между собой прочными связками. Хотя запястье и считается относительно единой структурой, при движениях в нём всё же осуществляется небольшой объём движений. В состав лучезапястного сустава из него входит лишь нижний ряд, непосредственно прилегающий к лучевой кости:
- Если идти по направлению от большого пальца, то первой структурой является ладьевидная кость. Она отличается изогнутой формой, а также самыми крупными размерами, прилегая практически к 50% суставной поверхности со стороны предплечья.
- Центральное положение занимает полулунная кость, внешнее строение которой полностью соответствует названию. На нижней поверхности она имеет выемку, покрытую суставным хрящом. Этим образованием и происходит её соединение с противоположной стороной.
- Трёхгранная кость внешне напоминает пирамиду, вершина которой направлена к предплечью. На ней имеется суставная поверхность в форме окружности, которой она прилежит к наружному отделу сустава – в области треугольного хрящевого диска.
Связь всех перечисленных костей ещё и между собой позволяет расширить границы, и выделить сложный и комбинированный кистевой сустав – совокупность соединений запястья и лучезапястного сочленения.
Лучезапястный сустав
Его составляют лучевая кость и кости проксимального ряда запястья: трехгранная, полулунная и ладьевидная. Локтевая кость дополняется суставным диском и не доходит до лучезапястного сустава. Главную роль в образовании локтевого сустава играет локтевая кость. Тогда как лучезапястного — лучевая. Лучезапястный сустав по форме — эллипсовидный. В нем возможны отведение, приведение кисти, сгибание и разгибание. Небольшое пассивное вращательное движение (на 10-12 градусов) также возможно в этом суставе, но осуществляется благодаря эластичности суставного хряща. Через мягкие ткани легко обнаружить щель лучезапястного сустава, которая прощупывается с локтевой и лучевой сторон. С локтевой можно нащупать углубление между трехгранной костью и головкой локтевой кости. С лучевой стороны — щель между ладьевидной костью и латеральным шиловидным отростком.
Движения лучезапястного сустава тесно связаны с работой среднезапястного сустава, находящегося между дистальным и проксимальным рядами. Поверхность его сложная, неправильной формы. При сгибании и разгибании объем подвижности достигает 85 градусов. Приведение кисти в вышеназванном суставе достигает 40 градусов, отведение — 20. Лучезапястный сустав может совершать циркумдукцию, т.е. круговое движение.
Этот сустав укреплен многочисленными связками. Они находятся между отдельными костями, а также на латеральной, медиальной, тыльной и ладонной поверхностях запястья. Коллатеральные связки (лучевая и локтевая) играют наиболее важную роль. На локтевой и лучевой сторонах между костными возвышениями располагается удерживатель сгибателей — особая связка. По сути, она не относится к суставам кисти, являясь утолщением фасции. Удерживатель сгибателей превращает борозду запястья в канал, в котором проходят срединный нерв и сухожилия сгибателей пальцев. Продолжим описывать анатомическое строение кисти руки.
Кости и соединения костей кисти
Скелет кисти составляют кости запястья, кости пясти и кости пальцев (фаланги). Запястье состоит из восьми коротких губчатых костей, расположенных в два ряда, по четыре в каждом ряду:
- верхний: ладьевидная, полулунная, трёхгранная, гороховидная;
- нижний: кость-трапеция, трапециевидная, головчатая, крючковидная кости.
Нижние концы лучевой и локтевой костей соединяются с костями запястья, образуя сложный лучезапястный сустав, в котором возможно вращение по всем трём осям.
Кости нижнего ряда соединяются вверху с костями верхнего ряда, внизу — с костями пястья, а также между собой, образуя малоподвижные суставы.
Следующий ряд костей кисти образуют пястные кости. Костей пять, по числу пальцев. Основания их соединяются запястными костями. Фаланги пальцев так же, как и пястные кости, являются короткими трубчатыми костями. В каждом пальце имеется по три фаланги: основная (проксимальная), средняя и концевая или ногтевая (дистальная). Исключение составляет большой палец, который образован только двумя фалангами — основной и ногтевой. Между пястной костью и фалангами каждого пальца образуются подвижные сочленения.
Кисть имеет три отдела: запястье, пясть и пальцы.
Tupaia javanica, Homo sapiens
Кости запястья
Проксимальный ряд составляют следующие кости, если идти со стороны большого пальца в сторону пятого пальца: ладьевидная, полулунная, трёхгранная и гороховидная.
Дистальный ряд составляют также четыре кости: многоугольная, трапециевидная, головчатая и крючковидная, которая своим крючком обращена к ладонной стороне кисти.
На Ладье (ладьевидная кость) при Луне (полулунная кость) Трое (трёхгранная кость) ели Горох (гороховидная кость), И снимали с Крючка (крючковатая кость) рыбьи Головы (головчатая кость), Да сложили потом Трапециевидную (трапециевидная кость) Трапецию (трапеция).
Проксимальный ряд костей запястья образует выпуклую в сторону лучевой кости суставную поверхность. Дистальный ряд соединяется с проксимальным при помощи сустава неправильной формы.
Кости запястья лежат в разных плоскостях и образуют жёлоб (борозду запястья) на ладонной поверхности и выпуклость на тыльной. В борозде запястья проходят сухожилия мышц-сгибателей пальцев. Её внутренний край ограничен гороховидной костью и крючком крючковидной кости, которые легко прощупываются; наружный край составлен двумя костями — ладьевидной и трёхгранной.
Кости пясти
Пясть состоит из пяти трубчатых пястных костей. Пястная кость первого пальца короче остальных, но отличается своей массивностью. Наиболее длинной является вторая пястная кость. Следующие кости по направлению к локтевому краю кисти уменьшаются в длине. Каждая пястная кость имеет основание, тело и головку.
Основания пястных костей сочленяются с костями запястья. Основания первой и пятой пястных костей имеют суставные поверхности седловидной формы, а остальные — плоские суставные поверхности. Головки пястных костей имеют полушаровидную суставную поверхность и сочленяются с проксимальными фалангами пальцев.
Кости пальцев
Каждый палец состоит из трёх фаланг: проксимальной, средней и дистальной. Исключение составляет первый палец, имеющий только две фаланги — проксимальную и дистальную. Проксимальные фаланги являются наиболее длинными, дистальные — наиболее короткими. Каждая фаланга имеет среднюю часть — тело и два конца — проксимальный и дистальный. На проксимальном конце находится основание фаланги, а на дистальном — головка фаланги. На каждом конце фаланги имеются суставные поверхности для сочленения с соседними костями.
Сесамовидные кости кисти
Кроме указанных костей кисть имеет ещё сесамовидные кости, которые расположены в толще сухожилий между пястной костью большого пальца и его проксимальной фалангой. Встречаются также непостоянные сесамовидные кости между пястной костью и проксимальной фалангой второго и пятого пальцев. Сесамовидные кости расположены обычно на ладонной поверхности, но изредка встречаются и на тыльной поверхности. К сесамовидным костям относят и гороховидную кость. Все сесамовидные кости, равно как и все отростки костей, увеличивают плечо силы тех мышц, которые к ним прикрепляются.
Боли в фалангах пальцев рук лечение
Лечение может быть терапевтическим и хирургическим в зависимости от поставленного диагноза. Однако любое лечение боли в суставах пальца сводится к избавлению от недуга, снятию болевого синдрома, восстановления функций.
После диагностики недуга доктора назначают в качестве противовоспалительного средства ибупрофен, а при дистрофическом поражении прописывают терапию для восстановления хрящевой ткани с использованием хондропротекторных препаратов и массажей. При слишком сильной и острой боли врачи назначают мази, уколы и таблетки. Для консервативной терапии рекомендованы также лечебные ванны для суставов рук.
Хондропротекторы наиболее эффективны при лечении артроза при болях в фаланге пальца. Они снимают основной симптом и способствуют регенерации хрящей пораженных суставов, а также вырабатывают жидкость для смазки сустава. При переходе ризартроза на последнюю стадию развития, вызывающую разрушение сустава, эффективность препаратов снижается.
Для терапии при болях в фалангах медики назначают также противовоспалительные средства и анестетики:
- парацетамол;
- салицилаты;
- индометацин.
Болеутоляющее воздействие оказывают средства локального применения, а именно мази с анестезином, новокаином или ментолом.
Еще одним эффективным препаратом при лечении болей в фалангах пальцев рук является индометацин в таблетках, капсулах или инъекциях. Суточной дозой является 100-150 мг препарата, разделенная на несколько приемов.
Для борьбы с острыми болями, особенно при подагре, индометацин назначают по 0,05 г три раза в день, а при острых состояниях и обострениях пару раз в день препарат вводят внутримышечно по 60 мг. Курс лечения длится от одной до двух недель.
Если заболевание развивается из-за аутоиммунных недугов, то лечение проводится глюкокортикостероидными гормонами.
Часто медикаментозное лечение сочетают с массажем и специальными гимнастическими упражнениями. Если боль в фаланге пальца вызвана травмой, то необходимо оказать первую помощь при травме пальца и кисти.
В редких случаях, если заболевание, вызывающее боли в фалангах, сильно запушено, приходится прибегать к хирургической операции под местной анестезией. Правильное и эффективное лечение назначают врачи после проведения диагностики и всех обследований.
Для профилактики болей в фалангах пальцев необходимо не производить движения, которые могут их вызвать при определенном заболевании. Улучшить состояние сосудов и суставов позволяет растяжка, сгибание пальцев и выполнение элементарных упражнений, таких как сжатие и разжимание кулаков.
Народные средства для лечения боли в фалангах пальцев
Хорошо также помогают народные средства, если у вас болят фаланги пальцев. Представляем несколько популярных рецептов:
- Смешайте в равных пропорциях прополис и подсолнечное и кукурузное масло. Прополис предварительно растопите. Наносите полученную смесь в качестве мази 2-3 раза в день;
- Сделайте ванночки, взяв в равных пропорциях шалфей, череду, репейник, сабельник и полевой хвощ. Запарьте их и настаивайте в течение нескольких часов. Затем разведите 2 литра обычной горячей воды с литром настоя и принимайте ванной для рук;
- Сделайте спиртовую настойку из окопника. Возьмите 500 мил водки и 100 грамм листьев окопника. Измельчите их и на протяжении недели настаивайте на водке. Затем используйте как компресс.
Автор статьи: Василий Шевченко
Позвольте представиться. Меня зовут Василий. Я уже более 8 лет работаю массажистом и костоправом. Я считаю, что являюсь профессионалом в своей области и хочу помочь всем посетителям сайта решать свои задачи. Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю требуемую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с вашим специалистом.
Оценка 4.4 проголосовавших: 227
Анатомическое строение
Это сочленение сформировано основанием пястной кости, которая выходит из запястья и головкой первой (проксимальной) фаланги пальца. По форме они представляют собой что-то промежуточное между шаром и эллипсом. Большая амплитуда сгибания-разгибания осуществляется из-за состыковывающихся оснований костей, в которых форма одной вогнутая, а другой — выпуклая. По 3 сторонам сустава расположены связки, которые дают возможноность пальцу двигаться по кругу: ладонная и боковые коллатеральные.
Способность приведения-отведения лучше всего представлена в указательном пальце.
Диагностика патологий сочленения
Дальнейшая диагностика выполняется с помощью аппаратных методов:
- Рентгенологическое обследование показывает деформацию суставов и патологии. С его помощью обследуют и травмы.
- Компьютерная томография определяет состояние и структуру тканей.
- Магнитно-резонансная терапия дает четкое точное изображение костных, хрящевых и мышечных тканей, но запрещена людям с кардиостимуляторами, электронными имплантатами и другими устройствами.