Под МКБ-10 понимают международную классификацию болезней 10-го пересмотра. Ее основной смысл состоит в том, что любым заболеваниям в этой классификации присвоен определенный код. Его можно записать в амбулаторную карту, историю болезни, ну и самое главное – в документы Фонда медицинского страхования.
Порой диагнозы бывают очень громоздкими, ведь у некоторых пациентов имеется целый набор заболеваний. Вот здесь-то и приходит на помощь МКБ-10. Рассмотрим это на примере такого распространенного заболевания, как остеохондроз позвоночника. Остеохондроз в МКБ-10 относится к классу XIII, в который включены патологии костно-мышечной системы и соединительных тканей (коды с М00 по М99).
Юношеский остеохондроз: код по МКБ 10
Код по МКБ 10 остеохондроз позвоночника юношеский — М42.0 (болезнь Кальве, болезнь Шейермана, исключение составляет позиционный кифоз). В классификации МКБ 10, в разделе «Болезни костно-мышечной системы и соединительной ткани», в блоке «Дорсопатии» (код М40-М54) находится раздел «Деформирующие дорсопатии» (код М40-М43). Остеохондроз позвоночника в МКБ 10 находится под кодом М 42. М42 включает следующие коды:
- юношеский остеохондроз позвоночника М 42.0
- остеохондроз позвоночника у взрослых М 42.1.
- остеохондроз позвоночника неуточненный М 42.9.
Другие юношеские остеохондрозы находятся под кодом М92.
Симптоматика
Проявления пояснично-крестцового остеохондроза носят «размытый» характер: боль может отдавать в ноги, ягодицы, промежность, прямую кишку, поэтому бывает трудно определить, откуда происходит болевой синдром.
- болезненные ощущения в пояснице ( люмбаго ), отдающие в ногу ( ишиас );
- повышение температуры в данной области , отеки , покраснения;
- снижение чувствительности кожи;
- ограниченная подвижность, скованность позвоночника, особенно по утрам;
- с лабость мышц или онемение ног ;
- нарушение работы органов малого таза, репродуктивных функций;
- запор.
Обычно симптомы проявляются при остеохондрозе 1 степени (вызваны физическими нагрузками или резкими движениями) и становятся яркими при 2 степени заболевания. Это уже ноющие боли , почти непрекращающиеся, которые появляются вследствие защемления нервных окончаний.
На последних стадиях позвоночник сильно деформируется, боль возникает даже при незначительной активности (например при кашле ), так что человек избегает движений. 4-я степень чаще всего означает инвалидизацию.
Особыми симптомами отличается спондилоартроз. Боль в пояснице возникает при ходьбе, наклонах , и пациенты считают, что у них радикулит. Рентгенограмма не всегда «обнаруживает» спондилоартроз на 1 и 2 стадии его развития. На 3 стадии уже видны дистрофические изменения связок и хрящей, остеофиты (костные разрастания).
- скованность движений отмечается уже на первом этапе заболевания;
- поражены не только соединительные сегменты позвонков, но и связки, мышцы, хрящи;
- сдавливание сосудистых стенок и нарушение кровообращения (при остеохондрозе это – сдавливание межпозвоночных дисков), дистрофия хрящевой ткани.
Остеохондроз поясничного отдела: МКБ 10
Определение подкласса происходит после диагностики заболевания. Врач изучает результаты исследований пациента, рассматривает имеющиеся синдромы (корешковый, кардиальный, рефлекторный). При подозрении на остеохондроз поясничного отдела пациент направляется на дополнительные исследования почек и ЖКТ. Проводятся исследования на МРТ, КТ, рентгенограмма. Лечением остеохондроза занимается врач-невролог. По МКБ поясничный остеохондроз проводится в международной системе классификаций под кодом М42.16.
Диагностика
Диагностика остеохондроза позвоночника (МКБ-10 — М43-М99) включает в себя опрос, осмотр, неврологические пробы, а также клинические, биохимические и прочие исследования в соответствии с применяемыми стандартами оказания медицинской помощи и имеющимися симптомами вертебральной и вневертебральной патологии.
Жалобы пациента с остеохондрозом
Жалобы больного различаются в зависимости от формы заболевания.
Их выделяют две:
- Компрессионный остеохондроз.
- Некомпрессионный остеохондроз.
Жалобы при компрессионной форме:
- болевые ощущения, слабость мышц, онемение в зоне, иннервируемой спинномозговым корешком;
- расстройство функций тазовых органов;
- скованность, ограниченность движений.
Сила болевых ощущений зависит от степени и длительности сдавления.
При некомпрессионной форме жалобы больного различаются.
Так, болевой синдром может быть:
- локальным;
- рефлекторным;
- ангиодистоническим;
- висцеральным, и др.
Заболевание может начаться как с резкой сильной боли, так и с нарастающими хронизирующимися болевыми ощущениями.
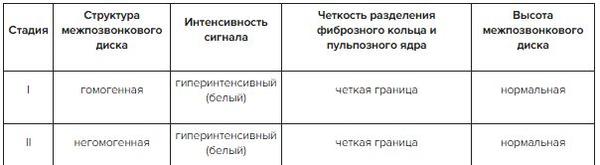
✔ Классификация дегенеративных изменений межпозвонкового диска, стадии в таблице в Системе Консилиум.
Раскрыть таблицу
Методы обследования
Обследование больного проводится в положении сидя или стоя, реже – лежа. Можно заметить, что он принимает патологическую позу с противоболевым сколиозом, а также изменением физиологических грудного кифоза и поясничного лордоза.
Необходимо уточнить, связаны ли эти изменения с болью при остеохондрозе, или они были ранее.
Врач кладет ладони рук на крылья подвздошных костей с обеих сторон и располагает большие пальцы на уровне ладоней, пальпируя таким образом паравертебральные мышцы и отмечая их болезненность.
Еще одна проба – попросить пациента зафиксировать таз руками или сесть на стул верхом. После этот нужно предложить ему проделать наклону вперед, назад, в стороны настолько, насколько это возможно.
Врач отмечает характер движений позвоночника, степень болевых ощущений и их локализацию. В норме все движения должны быть плавными и симметричными.
Также проводится проба с осевой нагрузкой на позвоночный столб (давление на голову и плечи) – она может быть достаточно неприятной и болезненной.
В ходе обследования больному могут назначить методы визуализации заболеваний позвоночника.
К ним относятся:
- МРТ.
- КТ.
- Спондилография.
- Рентгенография (прицельная или функциональная).
- Контрастная миелография.
- дискография.
Если наблюдается клинико-морфологическое несоответствие, необходимо проведение наиболее полного и детального обследования с привлечением всех доступных и возможных методов диагностики. Одного метода, как правило, недостаточно для постановки окончательного диагноза.
Остеохондроз шейного отдела: МКБ 10
Дистрофические изменения в позвоночнике проявляются нарушением трофики позвонков в области шеи, нарушением питания межпозвоночных дисков. Изменяется форма и объем межпозвоночного диска, шейный отдел позвоночника становится нестабильным. Происходит сдавливание нервных окончаний, растет напряжение спинных мышц. Ослабление фиброзного кольца, которое обхватывает межпозвоночный диск, приводит к развитию осложнений: нарушению функций головного мозга, развитию межпозвонковых грыж.
Шейный остеохондроз в МКБ 10 имеет код М42.12. В Юсуповской больнице, в отделении неврологии, проводят диагностику и лечение остеохондроза. Нередко остеохондроз имеет схожие симптомы с другими заболеваниями. Обладающие большим опытом работы врачи-неврологи проводят эффективную диагностику, выясняют причину, вызвавшую развитие заболевания и назначают лечение. Лечение остеохондроза может проходить как хирургическое, медикаментозное, применяются различные упражнения лечебной физкультуры, физиопроцедуры и другие методы лечения. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Автор
Григорий Олегович Гревцев
Инструктор ЛФК
Лечение остеохондроза
При обращении пациента с болями в спине, шее, конечностях и последующего установления диагноза «остеохондроз» (МКБ 10 – М43-М99) требуется проведение скорейшего неотложного консервативного или хирургического лечения при следующих состояниях:
- гипералгическая форма корешкового синдрома;
- паралитическая форма корешкового синдрома;
- каудомедуллярный синдром;
- вертеброгенная остро развивающаяся компрессионная миелопатия.
Большей части больных удается помочь при помощи эффективной консервативной терапии. Благодаря стационарному, амбулаторному или санаторно-курортному лечения зачастую удается добиться стойкой и продолжительной ремиссии.
При наличии клинико-морфологического соответствия больному показано оперативное лечение, позволяющее ликвидировать компримирующие сосудисто-нервные образования субстрата.
| Критерии оценки качества медпомощи при остеохондрозе позвоночника, в Системе Консилиум |
Медикаментозная терапия с использованием НПВС
При острых длительных болях в спине пациенту назначается прием нестероидных противовоспалительных препаратов – в идеале они включаются в терапевтическую программу как можно раньше, на 1-2 сутки заболевания. Наиболее предпочтительны сегодня селективные ингибиторы циклооксигеназы.
Важным компонентом лечения остеохондроза поясничного отдела позвоночника (МКБ — М43-М99) является использование местных средств, которые обладают рядом преимуществ перед препаратами для приема внутрь.
Это нестероидные противовоспалительные средства в форме кремов, гелей и мазей, способные проникать глубоко под кожу и подкожную клетчатку и блокировать болевые импульсы. Особенно эффективны препараты, представляющие собой сочетание НПВС и веществ, расширяющих капилляры. Также показано использование специальных пластырей с анестетиком.
При сильной боли пациенту назначаются лечебные блокады с использованием анестетиков и глюкокотикостероидных средств.
Дополнительно для купирования болевого синдрома используются лекарственные средства, улучшающие обмен веществ в межпозвонковом диске.
Это средства на основе:
- глюкозамина;
- хондроитина сульфата;
- витамина В.
При обострении назначают короткие курсы нестероидных противовоспалительных препаратов. При переходе ноцицептивной боли в нейропатическую показано назначение противосудорожных лекарственных средств и антидепрессантов. Это сочетание способно купировать боль нейропатического характера.
Наиболее эффективные методы лечения остеохондроза поясничного (МКБ — М43-М99):
- Лекарственный электрофорез гальваническими или импульсными токами.
- Электронейромиостимуляция.
- Ультрафонофорез.
- Лазеротерапия.
- Магнитотерапия.
- Верхвысокочастотная терапия (СВЧ).
- Крайне высокочастотная терапия (КВЧ).
- Ударно-волновая терапия.
- Пелоидотерапия.
- Медицинский массаж (ручной, вакуумный, подводный гидромассаж).
Физиотерапевтические методики:
- массаж электростатическим полем от аппарата «Хивамат»;
- ультрафиолетовое облучение в эритемных дозах;
- УВЧ-терапия;
- чрескожная электронейростимуляция;
- лазеротерапия;
- электрофорез анальгетиков или спазмолитиков импульсными токами.
По мере того, как интенсивность боли будет уменьшаться, лечение дополняется специальной лечебной физкультурой, направленной на расслабление мышечного корсета и вытяжение позвоночного столба, с постепенным подключением упреждений для укрепления мышц. На этом этапе очень эффективен ручной лечебный массаж.
При различных дорсопатиях показаны такие лечебные методики, как:
- Иглорефлексотерапия.
- Вакуум-рефлексотерапия.
- Электрорефлексотерапия.
- Фармакопунктура.
Дополнительно для достижения стойкой ремиссии, профилактики прогрессирования и вторичного обострения показано санаторно-курортное лечение на грязевых и бальнеологических курортах.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бердяев, А. Ф. Болезни и повреждения суставов и костей / А.Ф. Бердяев. — М.: Государственное издательство медицинской литературы, 2010. — 244 c.
- Екатерина, Алексеевна Андреева Как излечить боли в спине и болезни позвоночника. Лучшие проверенные рецепты / Екатерина Алексеевна Андреева. — М.: Рипол Классик, 2009. — 950 c.
- Боль в области коленного и плечевого суставов. Алгоритмы дифференциальной диагностики / И.В. Меньшикова и др. — М.: Медпрактика-М, 2011. — 144 c.
Основные медуслуги по стандартам лечения Подобрать лечение искусственным интеллектом
Консультации врачей |
| Консультация реабилитолога любаяврач к.м.н. — 2 клиникиврач — 41 клиника |
| Консультация психотерапевта любаяврач к.м.н. — 66 клиникврач — 325 клиникд.м.н., профессор — 41 клиника |
| Консультация нейрофизиолога любаяврач — 6 клиникврач к.м.н. — 1 клиникад.м.н., профессор — 1 клиника |
| Консультация невролога любаяврач — 959 клиникврач к.м.н. — 277 клиникд.м.н., профессор — 193 клиникичк рамн — 4 клиники |
| Консультация анестезиолога-реаниматолога любаяврач — 215 клиникврач к.м.н. — 52 клиникид.м.н., профессор — 33 клиники |
Рекомендации
Чтобы избежать обострения болезни, необходимо придерживаться таких рекомендаций:
- вести активный образ жизни;
- правильно и сбалансированно питаться;
- контролировать массу тела;
- заниматься ЛФК;
- систематически посещать врача.
Меры профилактики
Стоит внимательно следить за своим здоровьем. Отказаться от вредных привычек. Если работа связана больше всего с сидячим образом жизни, то не стоит лениться, делать небольшие физические занятия во время рабочего дня.
Нельзя допускать, чтобы конечности часто немели. Подбирайте для сна ортопедический матрас. Больше занимайтесь гимнастикой, следите за витаминами в организме и правильно распределяйте нагрузку на организм. Обращайтесь своевременно в поликлинику и не стоит игнорировать малейшую боль, потому что она может быть сигналом серьезного заболевания.
Полезно знать! Остеохондроз является серьезным заболеванием, с лечением которого не стоит тянуть. Если обнаружили малейший дискомфорт в области позвоночника, обратитесь к врачу в поликлинику. Такое действие поможет не только быстро избавиться от остеохондроза, но сохранить спину и вернуть эластичность позвоночным хрящам.
Источники
- https://yusupovs.com/articles/rehab/osteokhondroz-mkb-10/
- https://TvoyPozvonok.ru/osteoxondroz-v-mkb-10.html
- https://osteoz.ru/vidy/shejnyj/kod-po-mkb-10-shejnyj-osteohondroz.html
- https://sredstva-narodnye.ru/osteohondroz-mkb-10/
- https://pozvonki.com/main/mkb-10/
- https://osteostop.ru/bolezni/osteoxondroz/kod-po-mkb-10-osteoxondroz-pozvonochnika.html
[свернуть]
БОЛЕЗНИ МЫШЦ (M60-M63)
Исключены: дерматополимиозит (M33. -)мышечные дистрофии и миопатии (G71-G72)миопатии при:• амилоидозе (E85. -)• узелковом полиартериите (M30.0)• ревматоидном артрите (M05.3)• склеродермии (M34. -)• синдроме Шегрена (M35.0)• системной красной волчанке (M32. -)
M61.0 Миозит оссифицирующий травматическийM61.1 Миозит оссифицирующий прогрессирующий. Фибродисплазия оссифицирующая прогрессирующаяM61.2 Паралитическая кальцификация и оссификация мышц. Оссифицирующий миозит в сочетании с квадриплегией или параплегиейM61.
3 Кальцификация и оссификация мышц, связанные с ожогами. Оссифицирующий миозит, связанный с ожогамиM61.4 Другая кальцификация мышцыИсключены: кальцифицирующий тендинит (M65.2)• плеча (M75.3)M61.5 Другая оссификация мышцыM61.9 Кальцификация и оссификация мышцы неуточненная
Исключены: судорога и спазм (R25.2)миалгия (M79.1)миопатия:• алкогольная (G72.1)• лекарственная (G72.0)синдром «негнущегося человека» (G25.8)
синдром сдавления (T79.6)травматическая ишемия мышцы (T79.6)ишемическая контрактура Фолькмана (T79.6)M62.3 Синдром иммобилизации (параплегический)M62.4 Контрактура мышцыИсключена: контрактура сустава (M24.5)M62.
Причины
Развитие болезни обусловлено длительным воздействием патогенных факторов на организм. К развитию остеохондроза приводят такие факторы:
- системные заболевания – эндокринные, метаболические;
- инфекционные патологии;
- аутоиммунные нарушения;
- хирургические вмешательства;
- травматические повреждения;
- нарушение метаболических процессов;
- беременность;
- спондилоартроз;
- высокие физические нагрузки;
- недостаточно активный образ жизни.
Особенности заболевания
У распространенной формы остеохондроза имеются в большем количестве неврологические осложнения, более активно происходят нарушения функций внутренних систем в организме. При лечении данной патологии применяются медикаментозные средства, ЛФК, массаж, физиотерапевтические процедуры. Для терапии запущенных случаев – хирургическое вмешательство.
Особо обратить внимание необходимо на профилактические действия при остеохондрозе, даже в том случае, когда заболевание уже диагностировано. Излечиться намного труднее, когда остеохондроз преобразуется в генерализованную форму.
Гемартроз коленного сустава: что это такое, лечение колена
К последствиям артроза относят воспаления суставов, атрофические изменения в мышечных тканях и связках, нарушения походки. Также есть риск деформации нижней конечности.
Эндопротезирование коленного сустава
Из чего состоит сустав
Суставы представляют собой сочленения двух типов – простые, образуемые двумя костями, и сложными – их образуют три костные поверхности. Коленный сустав относится к последнему типу. У него есть две оси движения. Сустав укрывает суставная капсула. Он образовывает суставную полость с двумя оболочками – внешней и внутренней. Функциональное предназначение наружной оболочки – защита суставной полости. Кроме того, именно к ней крепятся связки.
Внутреннюю оболочку также называют синовиальной. Ее функциональное предназначение – выработка жидкости, служащей для смазки поверхностей костей – так им легче скользить, позволяя суставу выполнять сгибательные и разгибательные движения.
Суставные поверхности или эпифизы покрыты гиалиновым хрящом. Анатомически он выполняет две функции:
- амортизация;
- уменьшение степени трения.
У коленного сустава дополнительно есть хрящи, называемые менисками. Функционально они предназначены для стабилизации сустава, а также ослабления внешних воздействий (например, удар).
Клиническая картина патологии
Гонартроз или артроз коленного сустава относится к наиболее распространенным патологиям опорно-двигательной системы.
Как показывает медицинская статистика, заболевание диагностируется примерно у 1/5 населения Земли. Большую часть больных составляют женщины.
Однако с приближением к пенсионному возрасту статистика распространения по половому признаку уравнивается.
Факт: порядка 70% людей, проживающих на Земле и достигших возраста 70 лет, страдают от гонартроза коленного сустава. На артроз коленного сустава код по МКБ 10 М17 приходится порядка 34% всех случаев диагностированной патологии.
Развитие патологии чаще всего начинается с поражения тканей, покрывающих хрящ. Этот процесс протекает бессимптомно пока не достигнет максимума своей выраженности. Из-за этого диагностика патологии происходит на стадии деструктивного изменения хряща.
Развитию артроза коленного сустава способствуют такие факторы:
- повышенная нагрузка физического типа;
- утрата хрящом функциональной устойчивости или резистентности к стандартным нагрузкам – хождение, сгибание и разгибание. Как следствие – патологические процессы.
- генетическая предрасположенность;
- нарушения метаболического и эндокринного типа;
- изменения возрастного характера;
- нарушения костно-мышечной системы, напрямую не связанные с воспалительным процессом в коленных суставах.
Повышенная нагрузка на хрящ наблюдается в таких случаях:
- хроническое, т.е. постоянное, травмирование в небольших объемах. Такое связывают с профессиональной деятельностью, бытовыми факторами, спортивными нагрузками;
- избыточный вес (в этом случае у больных часто развивается двусторонний гонартроз, код по МКБ 10 М17.0 — М17.5);
- травмы сустава независимо от происхождения.
Дестуктивные процессы в суставном хряще вызываются длительными микротравмами поверхностей костей, которые образовывают сустав, или одномоментными травмами. Медицинской практикой установлено, что геометрию сочленения приводят такие нарушения процесса развития, как дисплазия. В результате перечисленных факторов хрящ утрачивает свою природную упругость, целостность и, соответственно, способность амортизировать сустав, снижать степень трения.
Патологические процессы в хряще приводят к тому, что из соединительной ткани образовываются тяжи. Их предназначение – компенсация изменений в работе сустава. В результате этого объем синовиальной жидкости увеличивается, изменяется ее природный состав.
Нарушения в суставном хряще последствием имеют разрастание костных окончаний, особенно, если большой объем нагрузок сохраняется. В итоге – образование остеофитов, состоящих из тканей кости и хряща. Дальнейшее прогрессирование заболевания распространяется на мышечные ткани, вызывая их атрофирование, нарушение кровообращения, нарастание патологических процессов в суставах.
Появление болевых ощущений – главная причина посещения врача. На первых стадиях патологии они носят нерегулярный характер, возникая во время движений, переохлаждения, длительном пребывании в неудобном положении. По мере прогрессирования заболевания болевой синдром приобретает постоянный характер, интенсивность выраженности повышается.
Начальные стадии гонартроза сопровождаются ощущением «скованности», которое отмечается больным после сна или дневного отдыха. Подвижность коленного сустава ограничивается, чувствительность снижается. Болевой синдром имеет разную интенсивность.
Длительная ходьба, резкая смена положения тела природно не должны сопровождаться никакими звуками. Щелчки, хруст – первые тревожные сигналы, говорящие о начале развития воспалительного процесса.
Артроз в ряде случаев сопровождается не ограниченностью, а, напротив, избыточной подвижностью коленного сустава. В медицине подобное состояние называется «болтающийся сустав». При осмотре у больного наблюдается неприродная подвижность по горизонтали. Все это происходит на фоне снижения чувствительности нижних участков ног.
- Нарушения функционального плана
Анатомически на коленный сустав возложено выполнение двух функций – двигательной и опорной. Из-за развития артроза выполнение их нарушается. Функциональные нарушения могут выражаться в ограниченности амплитуды движения или, напротив, избыточной, неприродной подвижности. Сустав «расшатывается» из-за нарушения целостности капсульно-связочного аппарата, разрастания мышц.
Дегенеративно-дистрофические изменения со временем становятся причиной дисфункцией нижней конечности в целом. Внешне это выражается в хромоте, скованных движениях. При отсутствии лечения конечность начинает деформироваться, что становится причиной снижения трудоспособности и дальнейшей инвалидизации.
- конечность изменяет свои размеры, деформируется;
- сустав сначала незначительно, а позднее сильнее опухает;
- тактически ощущается избыточность объема суставной жидкости;
- кожные покровы внешне изменяются – появляется капиллярная сетка, увеличивается пигментация.
Этиопатогенез
Причинами разрушения хрящевой ткани могут быть перенесенные в анамнезе инфекционные или кристаллические артриты (ревматоидный, реактивный артриты, подагра, псориатические артропатии), острая или хроническая перегрузка сустава (спортивная, весовая), травма, гиподинамия у возрастных больных. Все это вызывает нарушение метаболизма, снижение уровня протеогликанов, потерю воды.
Первые проявления заболевания — это боль в коленных суставах при физической нагрузке, после долгой ходьбы, при охлаждении, в холодную мокрую погоду, при подъеме и спуске с лестницы, поднятии тяжестей. Больной бережет ногу. Возникает хромота. По мере развития заболевания отмечаются хруст, крепитация, затруднение движения, деформация сустава.
Что это такое и от чего развивается?
Основной, своего рода физиологической причиной развития остеохондроза является вертикальное положение человека. Из-за прямохождения нагрузка на позвоночник значительно повышается, если сравнивать людей с животными.
В ходе постоянно повышенного давления на скелет со временем межпозвоночные диски изнашиваются, теряют эластичность и не могут выполнять свою базовую – амортизирующую – функцию. Можно сказать, что каждый человек предрасположен к деструктивным изменениям в опорно-двигательном аппарате.
При повышении и так серьёзной нагрузки на шею, вероятность развития остеохондроза увеличивается. Основной провоцирующий фактор появления шейно-грудного остеохондроза – неравномерная нагрузка. Сюда входят чисто бытовые причины:
- ношение сумки на одном плече или в одной руке;
- неестественная поза при сидении на стуле с упором на одну сторону тела;
- сон в неудобной позе.
Увеличивать риск развития патологии также могут:
- малоподвижный, сидячий образ жизни;
- избыточный вес;
- чрезмерные физические нагрузки;
- некоторые виды профессиональной детальности (например, работа на вибрационных платформах).
Но не всегда остеохондроз шейно-грудного отдела развивается из-за прямого воздействия на позвонки.
Провоцировать развитие заболевания могут:
- травмы;
- возрастные изменения в скелете и в кровоснабжении позвоночника;
- постоянное нервно-эмоциональное перенапряжение;
- нарушение обмена веществ;
- дефицит витаминов;
- врождённые дефекты позвоночника;
- аутоиммунные заболевания;
- генетическая предрасположенность;
- неполноценный рацион питания;
- курение.
Строение сустава
Коленный сустав соединяет в себе три кости: бедренную, большеберцовую и надколенник, укрывающий сустав спереди. Соединяющиеся площадки бедренной и большеберцовой костей неровные, поэтому между ними находится плотный гиалиновый хрящ для амортизации нагрузки (мениск). Костные поверхности внутри сустава тоже покрыты хрящем.
Все составляющие сустава удерживают связки: боковые медиальная и латеральная, крестообразные передняя и задняя. Снаружи все это покрыто очень прочной суставной капсулой. Внутренняя поверхность капсулы выстлана синовиальной оболочкой, которая густо кровоснабжена и образует синовиальную жидкость. Она питает все структуры сустава путем диффузии, так как в хрящах нет кровеносных сосудов.
Сустав — это сочленение как минимум двух костей. Такой сустав называют простым. В коленном суставе, сложном, имеющем 2 оси движения, сочленяются три кости. Сам сустав укрыт суставной капсулой и образует суставную полость. Она имеет две оболочки: внешняя и внутренняя. Функционально наружная оболочка защищает суставную полость и служит местом крепления связок. Внутренняя оболочка, называемая также синовиальной, вырабатывает специальную жидкость, которая служит своего рода смазкой для трущихся костных поверхностей.
Сустав образуется суставными поверхностями составляющих его костей (эпифизами). Эти окончания имеют на своей поверхности гиалиновый (суставной) хрящ, выполняющий двоякую функцию: уменьшение трения и амортизацию. Для коленного сустава характерно наличие дополнительных хрящей (менисков), выполняющих функции стабилизации и ослабления ударных воздействий.
Структура МКБ
МКБ состоит из 21 класса, каждый кодируется буквой латинского алфавита. Классы обозначают:
- Заболевания определённых органов и их систем;
- Болезни, возникшие во время беременности и постнатальном периоде;
- Травмы;
- Инфекции;
- Общие болезни.
Народные методы
Лечение народными средствами позвоночника — распространенный способ среди населения. Его преимуществом является возможность самостоятельного приготовления средств в домашних условиях и натуральность компонентов.
Для приготовления используют:
- травы;
- цветы;
- продукты пчеловодства;
- глину;
- купорос;
- спирт.
Народные препараты делят на внутренние и наружные. Внутренние лекарства действуют на ткани позвонков, стимулируя организм регенерировать поврежденные области. Наружные средства разогревают внешний слой мышечной ткани и вызывают приток крови и кислорода к очагам воспалений.
Рецепты
В домашних условиях готовят такие лекарства:
- Настой из листьев щавеля. Для приготовления растение измельчают и заливают теплой водой. После средство настаивают, фильтруют и кипятят. Препарат предназначен для ежедневного приема внутрь.
- Ванна с медным купоросом. В емкость засыпают 50 г вещества. Вода приобретает синеватый оттенок. Ванну принимают в течение 20 мин. Частое проведение противопоказано, сеансы проводят раз в 3 дня.
- Свекольный компресс. Из свежего овоща добывают сок и смешивают его с измельченной кожицей растения. В смесь добавляют 15 мл керосина. Компресс накладывают на поясницу на несколько часов.
- Растирка из хрена. Сок растения смешивают со спиртом или водкой в пропорции 1 к 1, используют для внешней обработки проблемной зоны.
ПОРАЖЕНИЯ СИНОВИАЛЬНЫХ ОБОЛОЧЕК И СУХОЖИЛИЙ (M65-M68)
Исключены: хронический крепитирующий синовит кисти и запястья (M70.0)текущая травма — см• травмы связки или сухожилияпо областям телаболезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением (M70. -)
M65.0 Абсцесс оболочки сухожилияПри необходимости идентифицировать бактериальный агент используют дополнительный код (B95-B96).M65.1 Другие инфекционные (тено)синовитыM65.2 Кальцифицирующий тендинитИсключены: плеча (M75.3)уточненные тендиниты (M75-M77)M65.3 Щелкающий палец. Узелковая болезнь сухожилияM65.4 Теносиновит шиловидного отростка лучевой кости [синдром де Кервена]M65.8 Другие синовиты и теносиновитыM65.9 Синовит и теносиновит неуточненный
Включены: разрывы тканей, вызванные приложением к ним обычныхусилий, как следствие уменьшения прочности тканейИсключены: синдром сдавления ротатора (M75.1)травматический разрыв (при приложении к нормальным тканям чрезмерной силы) — см• травмы сухожилия пообластям тела
M66.0 Разрыв подколенной кистыM66.1 Разрыв синовиальной оболочки. Разрыв синовиальной кистыИсключен: разрыв подколенной кисты (M66.0)M66.2 Спонтанный разрыв сухожилий разгибателейM66.3 Спонтанный разрыв сухожилий сгибателейM66.4 Спонтанный разрыв других сухожилийM66.5 Спонтанный разрыв неуточненных сухожилий. Разрыв мышечно-сухожильного соединения нетравматический
Исключены: ладонный фасциальный фиброматоз Дюпюитрена (M72.0)тендинит БДУ (M77.9)ксантоматоз, локализованный в сухожилиях (E78.2)
M67.0 Короткое пяточное [ахиллово] сухожилие (приобретенное)M67.1 Другая контрактура сухожилия (влагалища)Исключена: с контрактурой сустава (M24.5)M67.2 Синовиальная гипертрофия, не классифицированная в других рубрикахИсключен: ворсинчато-узелковый [виллонодулярный] синовит, (пигментный) (M12.2)M67.3 Мигрирующий синовит. Токсический синовитИсключен: палиндромный ревматизм (M12.3)M67.4 Ганглион. Ганглион сустава или сухожилия (влагалища)Исключены: киста:• синовиальной сумки }• синовиальной оболочки } (M71.2-M71.3)ганглион при фрамбезии (А66.6)M67.8 Другие уточненные поражения синовиальной оболочки и сухожилияM67.9 Поражение синовиальной оболочки и сухожилия неуточненное
Комплекс упражнений
Чтобы справиться с патологией, обязательно нужно заниматься лечебной гимнастикой. Выполнение специальных упражнений помогает укрепить позвоночник и усилить мышечный корсет. Все движения должны быть щадящими и выполняться под контролем инструктора. В период обострений заниматься запрещено.
Выполнение ЛФК упражнений помогает справиться с болью, улучшить кровообращение в тканях, прилегающих к позвоночнику, и оздоровить организм.
Не стоит делать упражнения при появлении боли или дискомфорта. Лучше всего заниматься под присмотром врача. К самым простым упражнениям можно отнести следующее:
- Встать, делать наклоны головой в разные стороны. В самой нижней точке задерживаться на 5 секунд. Всего нужно выполнить 10 раз.
- Выполнять вращения плечами вперед и назад. Сделать 10 повторений.
- Делать наклоны туловищем в разных направлениях.
Позвоночник, пораженный остеохондрозом