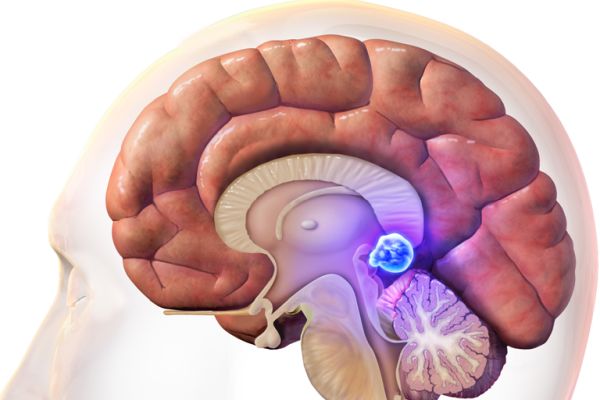
Пинеалома – это опухоль эпифиза, бывает доброкачественной, смешанной и злокачественной, чаще находят у детей. Первые долгое время протекают без симптомов, а обнаруживаются только при крупных размерах. Возникают приступы головной боли, с тошнотой, нарушением зрения и движений глаз. Возможны резкие изменения аппетита, веса, питьевого поведения, раннее или позднее половое созревание.
Чтобы поставить диагноз, необходим осмотр невропатолога, окулиста, МРТ. Для лечения нужно удалить пинеалому, но обычная операция с трепанацией черепа очень опасна. Поэтому применяют стереотаксическое разрушение – несколько лучей фокусируют в центре опухоли. Прогноз при раннем обнаружении доброкачественного новообразования и своевременном удалении благоприятный.
Морфология
Клетки паренхимы пинеальной железы – пинеалоциты или пинеоциты, имеют полигональную форму. Также имеются глиальные клетки — глиоциты. Недавно обнаружены еще 4 вида клеток:
- интерстициальные эндокриноциты;
- периваскулярные фагоциты;
- нейроны;
- пептидергические нейроноподобные клетки.
Полностью значение железы до сих пор не выяснено, это объясняется ее маленькими размерами, глубиной и сложностью расположения. Точно о ее влиянии на работу внутренних органов пока что известно очень мало.
Диагностика герминомы головного мозга
Первой ступенью диагностике герминомы головного мозга является опрос и неврологическое обследование пациента, позволяющие врачу выявить симптомы гидроцефалии и признаки поражения серединных структур. С помощью эхо-энцефалографии можно выявить повышение внутричерепного давления, а так же эхо признаки смещения серединных структур головного мозга при больших размерах опухоли.
Следующим шагом при диагностике герминомы головного мозга является обследование при помощи КТ и МРТ головного мозга. Томография позволяют выявит опухолевый характер образования, а так же его размеры и расположение. У 40% пациентов выявляется характерный признак — опухолевая инфильтрация зрительных бугров а так же наличие в середине петрификата (симптом бабочки).
Вспомогательным методом в диагностике герминомы и оценке состояния заболевания может стать анализ крови на биохимические маркеры: хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП) и плацентарной щелочной фосфатазы (ПЩФ).
Окончательные выводы можно сделать по результатам исследования материала опухоли, которые получают в результате проведения стерео токсической биопсии. Но этот метод не всегда имеет достаточную достоверность из-за неоднородности опухоли. Наиболее точные результаты можно сделать на основании морфологическоего исследования опухоли после ее удаления.
Учитывая высокую радиочувствительность гермином головного мозга, и сложности хирургических вмешательств на серединных структурах мозга, нейрохирурги считают наиболее целесообразным проведение стерео токсической биопсии при подозрении на герминому головного мозга.
Функции эпифиза
Полностью его предназначение неизвестно. Пинеальная железа вырабатывает гормоны: мелатонин, серотонин, пинеалин, адреногломерулотропин, диметилтриптамин.
Из серотонина образуется мелатонин, он синхронизирует циркадные ритмы, т.е. сна и бодрствования. 80% мелатонина образуется именно в эпифизе.
Мелатонин – продукт серотонина; тормозит развитие гонад (половые железы человека – яичники и яички). Мелатонин вырабатывается в полной темноте, при появлении малейшего источника света его количество уменьшается и он перестает синтезироваться.
Это происходит потому, что эпифиз получает информацию от сетчатки глаза, являясь частью фотонейроэндокринной системы. После полового созревания выработка меланина уменьшается.
Эпифиз помогает в регуляции электролитного обмена, в раннем возрасте воздействует на комплекс других эндокринных желез: ЩЖ, гипофиз, кортикальный слой надпочечников. Принимает участие в росте и половом созревании; имеет функциональные связи с другими отделами мозга. Напрямую влияет на яичники и яички; у детей он тормозит их работу.
Точно выявлены следующие функции шишковидной железы: снижает выделение СТГ, тормозит половое созревание, развитие новообразований, отвечает за ориентацию во времени и пространстве.
Серотонин – гормон счастья, отвечает за эмоциональный фон, создавая хорошее настроение. Адреногломерулотропин – регулирует синтез гормонов надпочечников, отвечающих за электролитный баланс.
Эпифиз регулирует обмен Р, К, Са, магния. Оказывает большое влияние на гонадотропный гормон.
Пинеалин – изучен меньше других. О нем известно только то, что он снижает сахар крови.
Диметилтриптамин (DMT) – некоторые исследователи предполагают, что он отвечает за сновидение и ясновидение, около смертные переживания.
Пинеоцитома шишковидной железы
Пинеоцитома шишковидной железы может протекать скрыто до тех пор, пока не достигает крупных размеров. Тогда она проявляется симптомами нарушения оттока ликворной жидкости (головная боль, тошнота), нарушением зрения, трудностью координации движений.
Общее влияние на организм заключается в изменении функций яичников, яичек, бывает раннее или позднее физическое и половое созревание. Прогноз зависит от характера опухоли, степени ее злокачественности и возможностей для лечения – удаление или стереотаксическое разрушение.
Анатомическое расположение шишковидной железы
Мифология
Эпифиз это как раз та железа, изучение которой проводилось в последнюю очередь. Из-за того, что эпифиз расположен слишком глубоко и так неясен, он обрастал различными домыслами и мифами, как и все неизвестное. Веками эпифиз считался вместилищем души, как говорили
Рене Декарт и Леонардо да Винчи, это «седло души». Также пинеальная железа считалась третьим глазом, потому что стимулируется под действием света – импульсы, поступающие от сетчатки глаз.
Кроме того, для шишковидного тела возможны вращательные движения, похожие на движения глазного яблока. В строении железы имеется подобие хрусталика и некоторые рецепторы, напоминающие глазное яблоко, но недоразвитое. Йоги называют эпифиз шестой чакрой, и если ее развить, можно добиться сверх способностей и стать ясновидящим.
Где находится пинеальная область головного мозга
Пинеальной называется область головного мозга между большими полушариями приблизительно по центру черепной коробки. В этой зоне расположена шишковидная железа, по латыни пинеа, что означает сосновая шишка. Она имеет размер горошины (1,2х0,8 см) и прилегает к путям оттока спинномозговой жидкости, 3 и 4 желудочку. Поэтому увеличение в размерах эпифиза существенно нарушает циркуляцию крови внутри мозга.
Эпифиз считается железой, так как вырабатывает гормоны, но его функции ближе к нейроэндокринной системе, регулирующей основные процессы жизнедеятельности:
- суточные ритмы, меняющиеся от уровня внешней освещенности;
- давление крови;
- процесс старения;
- иммунитет;
- приспособление к смене часовых поясов;
- бодрствование и умственную активность;
- функции других желез внутренней (особенно половых) и внешней секреции (пищеварительных).
Из-за того, что эпифиз может улавливать световые и магнитные волны, изменения расположения полюсов земли, его считают внутренним навигатором и даже приписывали ранее роль третьего глаза, энергетического центра.
Высокая активность органа отмечается у детей, поэтому и пинеаломы чаще обнаруживают в юном возрасте. Основная функция его в этот период – тормозящая. Под влиянием гормона эпифиза мелатонина подавляется синтез половых стероидов, в меньшей степени угнетаются гипофиз и щитовидная железа.
Патологические явления
Заболевания, которые могут возникать в пинеальной зоне, это воспаления, опухоли, нарушения циркадных ритмов; кисты, дистрофии и атрофии, нарушения кровообращения и врожденные патологии. Чаще других возникает ритма бодрствования и сна.
Причина этого кроется в приеме некоторых ЛС, частом пользовании сотовой связью (смартфоны, планшеты) и ноутбуками. Все эти технические новшества излучают синий цвет, и эпифиз долгое время работает без отдыха. Сон становится поверхностным, человек подолгу не может заснуть. А днем у него постоянная сонливость.
Кисты – возникают тогда, когда закупоривается проток эпифиза и отток гормонов становится невозможным. Очень редко киста может быть паразитарной (эхинококк).
Пинеалома – очень редкое поражение, возникающее при повышении активности эпифиза. Оно доброкачественное. При нем баланс электролитов нарушается, появляется сонливость и цефалгии. Воспаления эпифиза – они обычно вторичны. Их причиной может стать ТБ, менингит, сепсис, абсцесс мозга. Симптомы чаще всего от основного заболевания.
При ЧМТ, АГ, тромбоэмболии – возможны нарушение кровотока в пинеальной зоне, симптомы общемозговые.
СД, цирроз печени, лейкозы, тяжелые инфекции, отравления ядами – вызывают дистрофию и атрофию железы.
Опухоли эпифиза, инфекции могут приводить к развитию ранней макрогенитосомии – преждевременному половому и физическому развитию. У девочек оно может отмечаться до 9 лет, у мальчиков – до 11 лет. Сопровождается умственным недоразвитием.
Протекает заболевание очень медленно, из проявлений можно отметить дневную сонливость, апатичность ребенка, развитые мышцы при низкорослости и коротких конечностях.
Половые органы также развиты. ВЧГ с тошнотой и рвотой также присутствует.
Классификация опухолей по размерам и частоте встречаемости:
- А — расположение в цистерне четверохолмия, диаметр не больше 2,5 см — 10% встречаемости;
- В — локализация в III желудочке в задних его отделах, диаметр до 2,5 см — 12% частоты;
- С — смешанный вариант, диаметр уже до 4 см — 32%;
- Д — образование полностью завладело цистерной четверохолмия и задние отделы III желудочка, может врастать в один из боковых; размер 6-7 см — 41%.
- Е — размеры гигантские, размеры более 7см -5%. Занимает всю полость III желудочка, часть IV желудочка и врастает в оба боковых.
Значимость лечения опухолей пинеальной области головного мозга
Опухоли пинеальной области и задних отделов третьего желудочка (в дальнейшем — опухоли пинеальной области) являются глубинно расположенными новообразованиями головного мозга разнообразной гистологической природы. Среди населения Европы и Северной Америки они составляют всего 0,5-1% от всех интракраниальных опухолей и более чем 2/3 из них являются злокачественными.
Их хирургическое лечение считается одним из наиболее сложных разделов нейрохирургии.
В этом нет ничего удивительного, если представить расположение этих опухолей — практически в геометрическом центре головного мозга, в окружении крупных венозных коллекторов, повреждение которых чревато самыми тяжелыми последствиями. Один из самых блистательных нейрохирургов H.Cushing в 1932 г. писал, что ему «…. никогда не удавалось выполнить полноценный доступ к опухоли шишковидного тела, чтобы оправдать попытку ее удаления».
Для того чтобы операции на этой области мозга стали доступными и успешными, потребовались такие условия, которыми не располагал H.Cushing — методы диагностики, используемые в настоящее время: рентгеновская компьютерная томография и магнитно-резонансная томография, операционный микроскоп с высокой разрешающей способностью, микрохирургическая техника, безопасные хирургические доступы и методики хирургического удаления опухолей, а также возможности современной анестезиологии и реаниматологии. Благодаря этим достижениям, опухоли, располагающиеся в пинеальной области, стали доступными и их удаление опытными хирургами сопряжено со сравнительно малым риском.
Путь к успеху был долгим и трудным. Большая заслуга в этом принадлежит ряду известных хирургов XX века, среди которых необходимо упомянуть F.Krause, W.E.Dandy, J.L.Poppen, предложивших доступы к пинеальной области, а также наших современников — B.M.Steln, K.G.Jamieson, C.Lapras, K.Sano, G.Pendl, E.A.Neuwelta и некоторых других нейрохирургов, накопивших значительный личный опыт лечения больных с опухолями этой локализации.
Наиболее крупной серией наблюдений располагает В.М.Stein, который вместе с J.N.Bruce в 1998 г. обобщил результаты хирургического лечения 160 больных. Результаты, достигнутые ими, впечатляют. Не менее блестящие результаты, но в меньшем числе наблюдений, были получены J.H.Wood et ah, R.Jooma and B.Kendall, H.J.Hoffman etal, K.Sano, E.A.Neuwelt et al, C.Lapras et al, M.S.B.Edwards et al, S.Luo et al., Shirane R. et al.
Основные достижения no лечению этой патологии суммированы в двух изданиях обобщающей монографии «Surgery of The Third Ventricle», вышедшей в 1987 и 1998 годах под редакцией M.L.J.Apuzzo.
История развития проблемы лечения опухолей пинеальной области в России определенным образом отражает то, что происходило в мире. Одна из первых операций при опухоли пинеальной области была выполнена Л.М.Пуссеппом в 1910 году. Из исследований по этому разделу нейрохирургии следует выделить работу К.Я.Оглезнева (1972), систематизировавшего доступы к пинеальной области и изучившего ее анатомию. В 1982 г Э.Л.Клумбис проанализировал большой клинический материал, накопленный в Институте нейрохирургии им. акад. Н.Н.Бурденко РАМН (155 наблюдений) и сформулировал некоторые принципы лечения опухолей этой локализации.
При разработке методов изучения результатов хирургического лечения неоднородных групп опухолей, к которым, в частности, относятся новообразования пинеальной области, важна не только обобщенная оценка достижений разных клиник, но и анализ серий наблюдений отдельных хирургов, владеющих всем спектром применяемых при них хирургических вмешательств. Это позволяет на основе единых классификационных и методологических подходов более адекватно оценивать преимущество того или иного вида операций или использованных схем комбинированного лечения.
Условия Института нейрохирургии им. акад. Н.Н.Бурденко РАМН позволили за сравнительно короткий период времени накопить большой опыт по лечению больных с опухолями пинеальной области. С 1976 г. по 2003 г. в стационаре обследовано и пролечено более 700 больных. Из них прямому хирургическому вмешательству подверглись около 330 больных.
Опыт Института соответствует общей тенденции развития данной проблемы в других странах: период, когда эти операции были сопряжены с большим риском, сменился ситуацией сегодняшнего дня, когда послеоперационная летальность снизилась до 2% и имеет тенденцию к дальнейшему снижению.
Существенное улучшение условий для ранней диагностики привело к тому, что заметно уменьшилось число больных, поступающих в институт в далеко зашедшей, порой неоперабельной стадии заболевания.
Опыт многих исследователей показал, что лучевая и химиотерапия являются эффективными методами лечения ряда опухолей пинеальной области (в первую очередь злокачественных). Одна из задач этого исследования — проанализировать эффективность этих методов лечения, обосновать показания к их применению.
Значимость лечения и проблемы возникающие в ходе лечения
Касаясь проблемы лечения опухолей пинеальной области в целом, следует отметить, что сложность ее заключается в труднодоступности этих новообразований, расположенных в самых центральных отделах мозга, и большом их биологическом разнообразии. Пинеальная область и задние отделы третьего желудочка — сосредоточение опухолей разной гистологической природы, разной степени злокачественности и склонности к инфильтративному росту и метастазированию. Разнообразие этих опухолей требует и разных подходов в лечении. Методы лечения всех опухолей мозга, и в том числе опухолей пинеальной области, могут быть разделены на следующие группы:
1 — удаление опухоли; 2 — удаление опухоли в комбинации с лучевой и химиотерапией; 3 — лучевая терапия самостоятельно или в сочетании с химиотерапией, но без необходимости хирургического удаления опухоли.
В соответствии со сказанным, могут быть выделены три группы опухолей пинеальной области:
1) доброкачественные, в большинстве своем хорошо отграниченные новообразования — тератомы, пинеоцитомы, менингеомы, холестеатомы, фокально растущие глиомы и некоторые другие;
2) различные злокачественные опухоли пинеальной области — пинеобластомы, злокачественные глиомы, анапластические эпендимомы и пинеоцитомы, злокачественные герминативноклеточные опухоли (за исключением термином) — эмбриональная карцинома, хореокарцинома, опухоль желточного мешка;
3) герминомы. Выделение термином в самостоятельную группу обусловлено их высокой чувствительностью к лучевому воздействию и химиотерапии, что исключает необходимость их обязательного хирургического удаления. Такое понимание терапевтических возможностей в определенной степени упрощает задачу распознавания опухолей пинеальной области. Главное — из большого разнообразия опухолей, локализующихся в пинеальной области, вычленить группу термином.
Итак, когда ясен подход к выбору наиболее адекватного лечения опухолей пинеальной области, важно проследить всю последовательность решений и необходимых исследований, которые в конечном итоге позволят найти оптимальный способ лечения в каждом конкретном случае.
Первое звено в диагностической цепочке — определение наиболее ярких симптомов, которые позволяют заподозрить у больного опухоль пинеальной области. В типичных случаях решение этой задачи не вызывает больших трудностей. Предположение об опухоли должно возникнуть в тех случаях, когда признаки внутричерепной гипертензии сочетаются с симптомами локального поражения среднего мозга, и в первую очередь — с глазодвигательными нарушениями.
Следующий шаг — применение диагностических методов — компьютерная томография (КТ)
, магнитно-резонансная томография (МРТ) , на основании которых ставится диагноз опухоли, определяется ее точная локализация и характер роста.
Ключевой вопрос, возникающий при обследовании больных с опухолями пинеальной области, на который мы попытались ответить в своем исследовании, в какой степени данные КТ и МРТ исследований позволяют разграничить различные группы опухолей.
Итог этих исследований таков: с большой точностью может быть распознана группа доброкачественных, хорошо отграниченных опухолей — тератом, пинеацитом, узловых глиальных опухолей, холестеатом и некоторых других.
При злокачественных инфильтративно растущих опухолях диагностическая задача намного сложнее — здесь нет абсолютно надежных признаков, которые позволяли бы различить такие опухоли, как пинеобластома, злокачественная глиома, злокачественная герминативноклеточная опухоль.
Естественно, самое важное, попытаться ответить на вопрос: есть ли достоверные признаки, которые бы позволили отличить герминому от других злокачественных новообразований пинеальной области? Анализируя наш материал, мы обнаружили, что только при герминомах при КТ и МРТ исследованиях может быть обнаружен симптом «бабочки» — инфильтрация зрительных бугров и срединно расположенный петри-фикат.
Этот симптом может быть обнаружен приблизительно у 40% больных с герминомами. Характерным для этих опухолей можно считать метастазирование опухоли в инфундибуллярную область третьего желудочка и распространение ее по эпендиме боковых желудочков. Герминомы чаще встречаются у мальчиков подросткового возраста. К сожалению, достоверность этих признаков невелика, они могут быть и при других опухолях пинеальной области, и прежде всего при таких злокачественных герминативных опухолях, как эмбриональный рак, хориокарцинома, злокачественная тератома.
Определение у больных биологических маркеров — альфа-фетопротеина, бета-хорионического гонадотропина — позволяет разграничить группу так называемых негерминогенных герминативноклеточных опухолей от других, упомянутых выше опухолей пинеальной области. Однако в связи с редкостью последних, применение опухолевых маркеров имеет сравнительно небольшую ценность. В общей сложности в большом числе случаев вопрос о разграничении »чистых» термином с другими злокачественными опухолями пинеальной области остается открытым. Какими же в этой ситуации должны быть дальнейшие диагностические шаги, чтобы выбрать наиболее рациональный путь лечения больного?
Ряд нейрохирургов предлагает проведение стереотаксической биопсии. Другие считают стереотаксическую биопсию недостаточно надежным диагностическим методом из-за неоднородности структуры опухоли и считают более обоснованным прямое хирургическое вмешательство с последующим тщательным исследованием гистоструктуры опухоли в разных ее отделах.
В нашей практике мы широко применяли и стерео-таксическую биопсию и удаление опухоли с целью уточнения ее гистологической принадлежности и выработки алгоритма последующего лечения; однозначного ответа на вопрос, чему должно быть отдано предпочтение, пока нет. В каждом конкретном случае решение должно быть индивидуальным, с реальной оценкой риска прямого вмешательства.
Конечный результат применения различных диагностических исследований — это принятие решения о необходимости прямого удаления или отказ от него. Упрощая и несколько схематизируя ситуацию, мы считаем обоснованным прямое удаление опухоли в следующих ситуациях: при всех отграниченных доброкачественных опухолях, при злокачественных опухолях, за исключением тех случаев, где был установлен диагноз —герминома на основании стереотаксической биопсии или при выявлении симптома «бабочки».
Противопоказания для удаления опухоли возникали также при диссеминации опухоли или при грубом (необратимом) поражении срединных структур мозга, инфильтрированных злокачественной опухолью. Если решение о необходимости удаления опухоли принято, возникает задача выбора хирургического доступа.
Проблема доступа к опухолям пинеальной области на протяжении ряда десятилетий была одной из наиболее сложных в связи с локализацией опухоли в глубинных, жизненно важных структурах мозга и близостью основных венозных коллекторов — галеновой вены и ее притоков.
Были предложены разнообразные хирургические подходы к опухолям пинеальной области, из которых практическое значение имеют два основных — затылочный с рассечением тенториального намета и инфратенториальный супрацеребеллярный. Значительно реже используется передний транскаллезный доступ со стороны бокового желудочка через щель, образованную боковой поверхностью зрительного бугра и крышей третьего желудочка — субхороидальный доступ.
Выбор оптимального доступа должен основываться на тщательном изучении топографии опухоли, ее отношения к таким структурам мозга, как четверохолмная пластинка, сильвиев водопровод, задние отделы третьего желудочка, тенториальный намет.
Наш опыт, равно как и опыт других хирургов, позволяет считать, что затылочный доступ с рассечением тенториального намета показан при больших опухолях, значительная часть которых располагается супратенториально. Небольшие и среднего размера опухоли с успехом могут быть удалены с применением инфратенториального подхода.
Субхороидальный доступ предпочтительнее при новообразованиях, локализующихся преимущественно в задних и средних отделах третьего желудочка.
В ряде случаев, там где опухоли распространяются в сильвиев водопровод и четвертый желудочек, возникает необходимость в применении подходов к опухоли через четвертый желудочек или в использовании комбинированных доступов.
Задача хирургического лечения больных с опухолями пинеальной области не ограничивается только удалением опухоли. Важной самостоятельной проблемой может быть лечение гидроцефалии, очень часто возникающей при опухолях этой локализации.
Подход к лечению гидроцефалии определяется многими факторами и решение о способе лечения гидроцефалии должно быть индивидуальным.
Мы считаем важным сформулировать некоторые принципы в лечении сопутствующей опухоли пинеальной области гидроцефалии.
При отграниченных доброкачественных опухолях в большинстве случаев нет необходимости в выполнении шунтирующих операций, поскольку удаление опухоли приводит к нормализации ликвороциркуляции. Исключением может быть тяжелое состояние больных, признаки дислокации мозга и выраженность гидроцефалии.
В подобной ситуации возможно двоякое решение: использование до удаления опухоли наружного дренирования желудочков для стабилизации состояния больных и создания более благоприятных условий для удаления опухоли; при крайней степени гидроцефалии оправдано проведение шунтирующей операции с целью уменьшения желудочков мозга и создания более благоприятных условий для удаления опухоли с меньшим риском послеоперационного коллапса мозга, обрыва корковых вен и возникновения субдуральных гематом.
При злокачественных опухолях, продолженный рост которых возможен даже после успешного радикального удаления и применения лучевой и химиотерапии, шунтирование желудочков имеет профилактическое значение, но может провоцировать диссеминацию процесса.
При герминомах и других опухолях в стадии диссеминации шунтирование желудочков — непременное условие, позволяющее проводить облучение и химиотерапию.
При опухолях пинеальной области наиболее оправданной операцией, направленной на нормализацию ликвороциркуляции, следует считать эндосокпическую перфорацию дна третьего желудочка. Главное преимущество этой операции заключается в сохранении близких к нормальным механизмов ликворопродукции и ликворорезорбции и отсутствие инородных тел в мозге, всегда опасных как источник инфекционных осложнений.
По этой причине до сих пор не утратило своего значения предложенная Торкильдсеном вентрикулоцистерностомия. Следует обратить внимание также на тот факт, что после вентрикулоцистерностомии никогда не бывает спадения желудочков, а следовательно остаются благоприятные условия для осуществления прямого удаления опухоли.
До сих пор наиболее часто применяемая шунтирующая операция при опухолях пинеальной области — вентрикулоперинеостомия. Эта операция в силу ее сравнительной простоты и отработанности методики проводится практически повсеместно. Тем не менее этот метод лечения гидроцефалии имеет ряд существенных недостатков, главным из которых следует считать наличие в мозге инородных тел и, следовательно, достаточно высокий риск инфекционных осложнений и опасность спадения желудочков мозга. Отсутствие ликворных пространств может резко ухудшить условия удаления опухоли, если в этом возникает необходимость.
Анализ наших наблюдений позволил выявить важную и тревожную закономерность — после проведенных ранее шунтирующих операций значительно снижается возможность радикального удаления опухоли и возрастает риск неблагоприятных исходов. Причина этого — непосредственный благоприятный эффект от шунтирования желудочков мозга. В результате исчезновения симптомов внутричерепной гипертензии состояние больных улучшается, многие из них «забывают» о болезни и обращаются вновь к врачу лишь тогда, когда на первый план начинают выступать симптомы локального поражения ствола мозга. К этому моменту, опухоль, как правило, достигает гигантских размеров и по сути дела становится неоперабельной.
Эту закономерность постоянно надо иметь в виду и очень важно не терять контроль за больным, чтобы не упустить тот благоприятный момент, когда опухоль может быть удалена с минимальным риском.
При удалении злокачественных опухолей пинеальной области всегда надо иметь в виду, что после операции в связи с прогрессией опухоли возможно нарушение циркуляции ликвора по сильвиеву водопроводу. Этот факт делает оправданным создание во время удаления опухоли дополнительных путей циркуляции ликвора.
С этой целью, как показал наш опыт, могут быть использованы следующие вмешательства:
а) интраоперационная перфорация дна третьего желудочка, выполняемая под прямым визуальным контролем (эта операция, ранее не описанная в литературе, может быть осуществлена после удаления опухоли при использовании затылочного транстенториального доступа); б) стентирование сильвиевого водопровода как со стороны четвертого, так и со стороны третьего желудочка; в) «внутренний» вентрикулоцистернальный анастомоз (отведение ликвора с помощью катетера из третьего или бокового желудочков в затылочную цистерну).
При современном уровне диагностики и хирургической техники удаление опухоли пинеальной области может проводиться со сравнительно низким риском тяжелых осложнений и летальных исходов. За последние 10-15 лет летальность после удаления опухолей снизилась и не превышает 1,5%. Тем не менее, удаление больших инфильтративных опухолей пинеальной области может осложниться нарастанием очагового поражения мозга и, в первую очередь, нарастанием глазодвигательных нарушений. Основная причина неблагоприятных последствий — нарушение кровообращения и кровоизлияние в ложе не полностью удаленной опухоли.
При злокачественных инфильтративно растущих опухолях лечение не должно ограничиваться только удалением опухоли. Важными компонентами комплексного лечения являются лучевая терапия и химиотерапия.
Лучевая терапия особенно эффективна при лечении термином. Во многих случаях с ее помощью можно достигнуть полного излечения больного или длительного безрецидивного периода. Пятилетняя выживаемость может быть достигнута у 95% больных, а 10-летняя — у 88%. Использование химиотерапии, главным компонентом которой являются платиносодержащие препараты, в комбинации с лучевой терапией, позволяет добиться столь же благоприятных результатов и при меньшей дозе облучения.
При других злокачественных опухолях также обосновано применение лучевой и химиотерапии, но их эффективность значительно ниже.
Важной особенностью опухолей пинеальной области является их склонность к метастазированию по ликворным пространствам. Пути предупреждения диссеминации опухоли пока точно не определены — не доказана обоснованность облучения спинного мозга с целью профилактики спинальных метастазов.
Если вопросы, связанные с техникой хирургического удаления опухоли пинеальной области представляются в значительной степени решенными, то значение лучевой и химиотерапии в комплексном лечении опухолей пинеальной области требует дальнейшего уточнения.
Итак, мы вкратце проследили последовательность решения проблем распознавания опухолей пинеальной области, определения показаний к операции, выбора наиболее адекватного доступа, нормализации ликвороциркуляции и обоснованности комплексной терапии.
В завершении мы считаем важным привести схему-алгоритм обследования и выбора лечения различных опухолей пинеальной области (рис.202).
Рис. 202. Алгоритм лечения опухолей пинеальной области (объяснения в тексте). АФП — альфа-фетопротеин; ЗТ доступ — затылочный транстенториальный доступ; ИС доступ — инфратенториальный супрацеребеллярный доступ; КТ — компьютерная томография; ЛТ — лучевая терапия; МРТ — магнитно-резонансная томография; МТЗ — опухоль пинеальной области с метастазами; ОПО — опухоль пинеальной области; СТБ — стереотаксическая биопсии; в-ХГЧ — бета-хориопичсский гонадотроиин человеческий; XT — химиотерапия. На основе КТ и МРТ устанавливается диагноз — опухоль пинеальной области:
• производится анализ крови с целью выявления опухолевых маркеров — альфа-фетопротеина и хорионического гонадотропина человека (ХГЧ)
, в зависимости от результатов которого выделяются две группы больных — с отрицательным и положительным результатами;
• по данным КТ и МРТ больные с опухолями пинеальной области подразделяются натри группы: с метастазами (3), без метастазов (2) и группа больных, у которых по клинико-рентгенологическим данным подозревается наличие герминомы, независимо от наличия метастазов (1);
• больные, относенные к 1-й группе, при выявлении у них рентгенологического симптома «бабочки», характерного для герминомы, подвергаются лучевой терапии после шунтирующей операции;
• при отсутствии симптома «бабочки» с целью верификации гистологического диагноза производится процедура, при которой устанавливается наличие а) герминомы или б) опухоли другой гистоструктуры. В подгруппе (б) тактика лечения больных различна и зависит от наличия метастазов;
• при отсутствии метастазов осуществляется удаление опухоли (также как и во 2-й группе), и в зависимости от гистоструктуры решается вопрос об адъюван-тной терапии;
• в случае метастазирования больные подвергаются лучевой и, возможно, химиотерапии после шунтирования желудочковой системы (также как в 3-й группе);
• в 3-ю группу входят больные с наличием метастазов опухоли и высоким уровнем опухолевых маркеров.
Повышение уровня маркеров указывает на наличие злокачественных форм герминативноклеточных опухолей. В этих случаях нет необходимости в верификации диагноза с помощью стереотаксической биопсии. Больные данной группы подвергаются лучевой и химиотерапии после предварительной шунтирующей операции без прямого хирургического вмешательства;
• ко 2-й группе относятся больные как с маркероотрицательными, так и с маркероположительными опухолями без признаков метастазирования. По данным МРТ эти опухоли подразделяются на хорошо отграниченные и инфильтративно растущие;
• при хорошо отграниченных опухолях, в зависимости от их локализации и преимущественного роста, применяется один из предложенных для удаления опухолей пинеальной области доступов. Предпочтителен инфратенториальный супрацеребеллярный доступ;
• при инфильтративно растущих опухолях, когда ее полное удаление невозможно, целесообразно применение затылочного транстенториального доступа. Данный доступ позволяет в случае необходимости произвести перфорацию дна третьего желудочка под прямым визуальным контролем или же стентирование водопровода мозга с целью разрешения или профилактики развития окклюзионной гидроцефалии;
• в случае радикального удаления доброкачественной опухоли больные не требуют дополнительных лечебных процедур;
• больные со злокачественными опухолями пинеальной области после прямого хирургического вмешательства подвергаются лучевой и в ряде случаев, химиотерапии.
А.Н. Коновалов, Д.И. Пицхелаури
Некоторые виды опухолей
Наиболее частые опухоли пинеальной зоны – это герминомы (30%) и астроцитомы – 27%. Пинеоцитомы и тератомы – по 6%. Остальные встречаются еще реже.
Герминомы и тератомы – возникают из зародышевых клеток и располагаются чаще всего именно в пинеальной области – 56% случаев. 3⁄4 случаев – опухоль носит одиночный характер, в четверти – множественный. Встречается в возрасте от 10 до 20 лет, больше у мужчин. У каждого четвертого пациента – она доброкачественная.
Герминома заметно нарушает отток ликвора, в клинике преобладают все симптомы гидроцефалии. Головные боли носят распирающий характер, в глазах ощущается давление, чувство тошноты.
Также отмечаются зрительные нарушения: снижение его остроты, диплопия, сужение полей зрения. У мальчиков с такой опухолью нередко отмечается раннее половое созревание.
Метастазы обычно проходят по СМЖ и вызывают поражение корешков позвоночника, миелопатию.; нарушения мозжечка и эндокринные нарушения.
Метастазирует в соседние структуры мозга. Опухоли мозга имеют общие название “глиомы”.
Астроцитома — злокачественная опухоль из глиальных клеток, похожих на звездочки. Изначально эти клетки предназначены для регуляции количества межклеточной жидкости. Встречается в любом возрасте. Наиболее частая среди нейроэктодермальных.
Тератома мозга головы – встречается редко, чаще у мальчиков 10-12 лет. Метастазирует в половине случаев. При своем росте вызывает головокружения, цефалгии и тошноту.
Опухоли из зародышевых клеток — чаще злокачественные, могут метастазировать по СМЖ и по крови в системы других органов. Все эти опухоли подразделяют на герминомные и негерминомные.
По исходу герминомы лучше в силу своейдифференцированности.
Негерминомные опухоли:
- эмбриональная карцинома;
- хориокарцинома;
- тератома.
Симптомы заболевания
Наиболее ранним признаком пинеоцитомы является головная боль. Она – результат высокого внутричерепного давления из-за сдавления путей оттока ликвора. Возникает в виде приступов с:
- головокружением;
- тошнотой и рвотой, не приносящей облегчения;
- звоном, шумом в ушах;
- вынужденным положением головы (застывают в полунаклоне вперед);
- давлением на глаза, ощущением распирания;
- онемением лица и части тела;
- носовыми кровотечениями;
- потемнением в глазах.
По мере роста опухоли боли становятся почти постоянными, не снимаются обычными обезболивающими. Затем присоединяется нарушение зрения. Оно связано с давлением новообразования на расположенный поблизости перекрест зрительных нервов.
В зависимости от направления роста
Все остальные симптомы зависят от того, в какую сторону будет расти пинеалома:
- мозжечок – шаткость при ходьбе, сложность координации движений, размашистый почерк, мышечная слабость, дрожание рук, по мере прогрессирования больной не может устойчиво стоять, сидеть;
- вверх, по направлению к бугоркам четверохолмия – невозможность перевести взгляд вверх, сходящееся косоглазие или один глаз смотрит вверх и наружу, а второй внутрь и вниз, опущение век, двоение, отсутствие или неравномерная реакция зрачка на свет;
- гипоталамус – потеря аппетита или его резкое усиление, повышение температуры тела, жажда и частое мочеиспускание, обезвоживание (несахарный диабет), ожирение, постоянная сонливость;
- гипофиз – нарушение зрения, работы щитовидной железы, роста, функции надпочечников, половых.
Смотрите на видео о симптомах пинеаломы:
На поздней стадии
На поздней стадии крупная опухоль нарушает проведение импульсов из головного мозга. Это проявляется в эпизодах резкого ухудшения состояния – кризах:
- повышенный тонус мышц, разгибающих конечности, шею;
- подергивание зрачков глаз, напоминающее слежение за движущимся объектом (нистагм);
- потеря сознания;
- перепады давления и частоты пульса.
При злокачественной опухоли симптоматика быстро нарастает. Характерно появление очагов метастазов в спинном мозге, которые вызывают различные нарушения движений и чувствительности.
МРТ опухоли шишковидной железы
Пинеобластома имеет развитую сеть кровеносных сосудов. Они тонкие, поэтому при разрыве возможно кровоизлияние, в том числе и опасное для жизни внутрижелудочковое.
Влияние на организм
Эпифиз при развитии в нем опухоли теряет контроль над работой половых желез и нервной системой. В результате возникают нарушения:
- раннее созревание детей – преждевременно меняются молочные зубы, рост опережает сверстников;
- половые признаки появляются раньше времени;
- у мальчиков увеличиваются в размерах мошонка и половой член, начинают расти волосы на лице и в подмышечных впадинах, в паховой области;
- у девочек формируются молочные железы, досрочно начинаются менструации, возрастает половая возбудимость, возможны маточные кровотечения.
Такие изменения могут быть не всегда. Если в результате роста опухоли она стимулирует функции шишковидной железы, то есть обладает самостоятельной гормональной активностью, то уровень мелатонина возрастает.
Он подавляет работу половых желез, что проявляется задержкой физического и полового развития. Одним из характерных признаков считается нарушение сна. Оно бывает в форме бессонницы, сонливости, нарушения биоритма – сон днем и бодрствование по ночам.
Характер новообразований
Встречаются доброкачественные опухоли, раковые, смешанные. Первые формируются из клеток эпифиза – пинеоцитов. Их строение и функции очень похожи на палочки и колбочки глаза, распознающие свет. При утрате специфичности (признаков функционирующей ткани) новообразование становится раковым.
Известны 3 типа опухолевых процессов в ткани шишковидной железы:
- доброкачественные дифференцированные;
- смешанной, или промежуточной структуры (есть типичные и атипичные пинеоциты);
- злокачественные недифференцированные – клетки полностью утрачивают свое строение, быстро начинают делиться и распространяться на соседние участки мозга.
Примерно 35% всех опухолей эпифиза относятся к раковым. Это достаточно высокий показатель, еще не менее 42% смешанные, то есть склонные к озлокачествлению. Поэтому до точного подтверждения структуры все найденные новообразования шишковидной железы рассматривают как потенциально злокачественные.
В самом эпифизе находят не только пинеаломы. Опухоль может быть из:
- зародышевых клеток, которые не перешли в свое нормальное место расположение – яичники и яички (герминома, тератома), они похожи по структуре на новообразования половых желез;
- глиальных клеточных элементов (вспомогательных волокон нервной ткани) – глиомы составляют не менее 25% от всех опухолей эпифиза, быстро растут, но не имеют склонности к переходу в другие ткани (не метастазируют).
Методы диагностики
Опухоли эпифиза опасны тем, что их симптоматика может очень долго отсутствовать, а когда пациент обращается к врачу с постоянными головными болями и приступами потери сознания, то это уже запущенная стадия болезни.
Поставить правильно диагноз помогают:
- осмотр невролога – изменения тонуса мышц и рефлексов, признаки патологии глазодвигательных нервов, неустойчивость при выполнении проб на координацию, расстройства пищевого и питьевого поведения (гипоталамический синдром);
- осмотр окулиста – застойные явления на глазном дне, отечность дисков глазных нервов, нечеткость зрения;
- эхоэнцефалография – смещение сигнала в глубинных зонах;
- электромиография и электронейрография для оценки функции мышц и нервных волокон, что важно при нарушении движения и чувствительности;
- пункция спинного мозга – повышение уровня белка в ликворной жидкости, увеличение клеток, содержания альфа-фетопротеина, бета-хорионического гонадотропина (онкомаркеры).
По этим данным можно заподозрить новообразование в головном мозге, а чтобы выявить его локализацию, проводится:
- МРТ – послойное сканирование дает размеры, точное расположение, стадию, направление роста, прорастание в соседние ткани;
- КТ или мультиспиральная КТ – проводятся при невозможности пройти МРТ (противопоказания);
- ангиография – необходима для оценки состояния сосудов, ее назначают с МРТ или КТ контролем;
- вентрикулография – контрастом заполняют желудочки мозга для исключения прорастания в них опухоли, что важно для решения вопроса об операции.
МРТ головного мозга
Современное лечение
Наиболее предпочтительный метод лечения пинеаломы – это операция. Она проходит через трепанацию черепа. Из-за расположения эпифиза в глубинной части мозга неподалеку от жизненно важных центров считается крайне опасной. Показатели смертности после проведения приближаются к 65%. Поэтому на оперативное удаление нейрохирурги идут крайне редко. Если все же оно назначено, то обязательно берут ткань на анализ и при выявлении раковых клеток операция дополняется облучением.
Альтернативным вариантом является стереотаксическое разрушение пинеаломы. Сущность этого современного метода лечения состоит в направлении на опухоль радиоактивных лучей с разных сторон. Каждый из них является низкоэнергетическим, то есть не повреждает ткани мозга при прохождении. Они встречаются в заранее рассчитанной точке – центре новообразования. Это приводит к гибели опухолевых клеток при сохранении здоровых.
Лечение гамма-ножом
Используют гамма-нож, новалис и кибер-нож. Важной особенностью последнего способа является возможность контроля удаления при помощи томографии. Преимущества радиохирургии:
- не требуется вскрытие черепа;
- отсутствует необходимость в подготовке;
- нет послеоперационных осложнений, сразу можно приступить к обычной деятельности;
- не нужно вводить препараты для общего наркоза, безболезненное удаление;
- высокая эффективность и низкий риск рецидивов;
- применяется для лечения пациентов любого возраста и при сопутствующих болезнях.
К недостатку метода относится постепенное наступление эффекта. Не все пинеаломы одинаково чувствительны к излучению. Поэтому для лечения может потребоваться от 5 до 30 сеансов, их проводят через день или 5 раз в неделю. Схемы и количество курсов определяют по контрольным томограммам.
Стереотаксическое разрушение пинеаломы
Если обнаружено, что опухоль распространяется за пределы эпифиза, то стереотаксическое удаление могут совмещать с облучением. Когда пинеалома очень большая, то вначале нужно попытаться ее уменьшить сеансами химиотерапии или лучевой терапии, а потом провести разрушение.
В неоперабельных случаях для уменьшения головной боли и приступов потери сознания используют шунтирование. Оно состоит в создании пути для оттока спинномозговой жидкости. Важно учитывать, что при раковой опухоли по этим шунтам может распространяться опухоль.
Опухоли из пинеальных клеток
Пинеоцитома – развивается из зрелых клеток эпителия. Она называется еще доброкачественной пинеаломой или аденомой. Встречается в любом возрасте, но чаще от 25 до 40 лет. Пинеоцитома меняет функционирование эпифиза, своим ростом сдавливает соседние структуры головного мозга.
Опухоли из зародышевых и пинеальных клеток возникают чаще всего в молодости и детстве. Они вызывают ВЧГ, цефалгии, тошноты, паралич глазных яблок, при их движении вверх и вниз; нарушается координация движений; тремор рук, нарушения речи, почерка, постоянная сонливость, слабость; изменения веса и судороги.
Что такое пинеалома
Пинеаломой называется опухоль шишковидной железы головного мозга – эпифиза. Образуется из пинеоцитов – клеток, вырабатывающих гормоны (мелатонин и серотонин). Чаще встречается у детей и молодых людей, пик выявления приходится на подростковый возраст. В целом считается редкой, встречается в менее чем 1% мозговых новообразований, но в возрасте до 14 лет составляет почти 8% от всех опухолевых заболеваний. Нею страдают преимущественно мальчики.
Если она доброкачественная (аденома), то называется пинеоцитомой. Растет медленно в виде узла (скопления клеток), имеет четкие границы, капсулу, проявляется только при больших размерах. Злокачественные пинеобластомы имеют очень быстрый рост, прорастают за пределы эпифиза, а их метастазы распространяются по всему организму.
Возможны и смешанные формы, занимающие промежуточное положение между раковыми и доброкачественными. Они считаются полностью непредсказуемыми, так как неизвестно, в каком направлении будут развиваться.
Рекомендуем прочитать статью о шишковидной железе головного мозга. Из нее вы узнаете о том, что такое шишковидная железа головного мозга, строении и функциях эпифиза, особенностях у детей, а также об основных заболеваниях, с которыми можно столкнуться. А здесь подробнее о кисте эпифиза.
Симптоматика
Клиника опухолей эпифиза укладывается практически всегда в гидроцефалию с ее характерными симптомами:
- рвота;
- повышение АД;
- сонливость;
- дисмнезии;
- нарушения зрения;
- аномальное увеличение объема головы у младенцев;
- судороги.
Синдром сильвиева водопровода или синдром Парино проявляется:
- частичной потерей зрения;
- цефалгиями;
- умственными нарушениями и изменениями в проходке.
Все новообразования диагностируются при помощи МРТ и КТ. Лечение – радио- и химиотерапия.
Пинеальная киста – по официальным данным она встречается в 2% случаев, но исследователи считают, что % гораздо больший, просто он не диагностирован из-за отсутствия роста кисты и ее симптомов.
Патология чаще всего обнаруживается совершенно случайно при обследованиях по другому поводу. Причины ее появления неизвестны. Они нередко бывают врожденными, но чаще диагностируются до 45 лет. Она только доброкачественная, никогда не перерождается. Не прогрессирует. Очень часто не дает никаких симптомов вообще. Они могут проявиться только если образование имеет внушительные размеры. Общие проявления: давящие и распирающие головные боли без причин; анальгетиками не снимаются и могут длится несколько дней.
Нарушения зрения – диплопия, размытость, боль при движении глазных яблок. Головные боли могут провоцировать шум в голове, тошноту и рвоту, после которой наступает облегчение.
Сложность передвижения и точных движений. Нарушение сна и бодрствования: сонливость днем и бессонница ночью.
Если киста не нарушает работу мозга, лечение не проводится. Каждые полгода надо проходить МРТ. Операция показана только при росте кисты и увеличении ликвора в черепной коробке.
Причины возникновения герминомы головного мозга
Герминома головного мозга является дизонтогенетической опухолью, причина ее возникновения — различные нарушения эмбрионального развития. Согласно дизонтогенетической теории возникновения герминомы появляется в результате нарушения тканевой дифференцировки и миграции тканей на начальных этапах эмбрионального развития.
Такие факторы, как радиоактивное облучение, интоксикации, контакты с канцерогенами, различные инфекционные заболевания (герпес, корь, грипп в тяжелой форме, и т.д.) — могут являться факторами влияющими на плод и вызывающими различные эмбриональные нарушения.
Лечение нарушений
Для нормализации циркадных ритмов нужно соблюдать режим сна и отдыха. Ложиться спать нужно не позднее 23 часов, пик мелатонина наибольший в полночь. Спать нужно в полной темноте. Перед сном следует не играть в компьютерные игры, активно заниматься спортом после 19 часов, не смотреть боевики и ужастики перед сном. Врач может назначать седатики или искусственный мелатонин.
Киста – лечения обычно нет. Требуется только наблюдение в динамике и МРТ. Оперативное лечение показано только при активном росте кисты, мигренях, обмороках и нарушениях зрения. Лечение опухолей еще требует своего изучения.
Симптомы герминомы головного мозга
Герминома головного мозга локализуется в районе III желудочка и далее разрастается вдоль ликворных путей, тем самым нарушая отток ликвора. Поэтому для ее клинической картине характерны симптомы гидроцефалии. Пациенты жалуются на сильную, распирающую головную боль, чувство давления в глазах, а так же тошноту и рвоту не связанную с приемом пищи.
Распологаясь вблизи хиазмы зрительных нервов герминома часто может проявляться зрительными нарушениями(снижением остроты зрения, двоением, дефектами полей зрения). Герминома головного мозга может сопровождаться нарушением памяти и психо-эмоциональными расстройствами. Опухоли распологающиеся в области гипофиза могут нарушать функции гипоталамо-гипофизарной системы и вести к развитию нейроэндокринных синдромов: несахарный диабет, нарушенийя менструального цикла, ановуляции и аменореи у женщин.
Диагностика ↑
Рак — очень опасное, плохо поддающееся лечению заболевание, поэтому требует специальных диагностических мер и неотложной терапии. Сложность описываемой патологии заключается в размещении опухоли в пинеальной области, в глубоких отделах мозга, что затрудняет проведение, как диагностики, так и лечения.
Информативными методами в выявлении герминомы считаются томографические исследования. К ним относится компьютерная и магнитно-резонансная томография. Большую информативность можно получить от обследования при применении контрастного вещества, его вводят в спинномозговую жидкость. Место, где произошло наибольшее накопление контраста и свидетельствует о наличии патологических клеток. При помощи томографии можно определить размер, место образования и обширность процесса. Для того чтоб установить точный диагноз и подтвердить рак, необходимо в обязательном порядке произвести биопсию с дальнейшими морфологическими и гистологическими исследованиями поражённой ткани. Лишь этот метод может точно подтвердить или опровергнуть рак. Так, например, биохимический анализ крови на онкомаркеры, также выявляет антитела, которые свидетельствуют о наличии онкологии, но такое исследование не даёт стопроцентную гарантию верного диагноза и не может определить структуру и тип опухоли.
Лучшим вариантом биопсии является её проведения после хирургического вмешательства и полного удаления опухоли, что позволяет произвести морфологическое исследование всех тканей новообразования. К подобному методу не всегда удаётся прибегнуть, так как пинеальная область очень труднодоступна для инструментов хирурга, поэтому часто приходится прибегать к стереотаксической биопсии. Даже этот вид биопсии способен определить рак, даже при всей неоднородностей тканей мозга.
Клиническая картина ↑
Из-за того, что частым местом локализации является пинеальная область, нередко на фоне опухоли возникает гидроцефалия, то есть скопление лишней жидкости, вместе с этим характерны следующие симптомы:
- распирающая головная боль, которую трудно унять медикаментозными препаратами;
- давление на глазное яблоко;
- систематическая рвота;
- двоение в глазах и снижение остроты зрения;
- частичная или полная амнезия;
- обморочные состояния, головокружения;
- слабость, потеря трудоспособности.
В случае злокачественности процесса, с развитием опухоли также наблюдаются общие признаки, которые проявляет рак с любой локализацией:
- потеря аппетита;
- резкое снижение веса;
- анемия и связанные с ней симптомы;
- депрессивное состояние, потеря интереса к жизни.
Патоморфология
Макроскопически герминомы имеют красновато-серую окраску и мягкую консистенцию. Нередко в толще опухоли содержатся кисты разных размеров. Микроскопически герминомы состоят из двух типов клеток — больших полигональных клеток, окруженных фиброзной соединительной тканью и лимфоцитов, скопление которых более выражено вблизи сосудов (рис. 106). Рис.106. Герминома. Двухкомпонентное строение опухоли — среди опухолевых клеток (стрелки) очаговые скопления лимфоцитов, х200.
Ультраструктура клеток герминомы представлена скудной цитоплазмой, небольшим количеством органел и большим количеством гликогена. Могут встречаться и митотические фигуры.
Лимфоцитарная инфильтрация герминомы хорошо демонстрируется с помощью световой и электронной микроскопии. Исследование иммуногистохимическим методом показало, что от 70 до 80% лимфоцитов представлены Т-лимфоцитами, остальные являются В-лимфоцитами. Принято считать, что лимфоцитарная реакция на опухолевый процесс является иммунологическим ответом на опухолевые (инородные) белки. Помимо этого, в ткани термином могут быть обнаружены признаки гранулематозного воспаления.
К. Sano и соавторы выделяют в особую группу герминомы, которые содержат гигантские синцитиотрофобластные клетки.
Причины ↑
Точных данных относительно того, как же зарождается герминома у плода, медицине до сих пор не известно. Как правило, принято считать, что её образование происходит в результате аномалии развития пинеальной области мозга у эмбриона, вследствие мутационного процесса. Повлиять на подобное состояние, может воздействие канцерогенов, радиоактивного излучения и инфекционные процессы в период беременности женщины. Но подобные влияния носят косвенный характер и являются лишь факторами, а не конкретными причинами.
Лечение герминомы головного мозга
Так как герминома является радио- и химиочувствительной опухолью — то основной лечебной тактикой является проведение лучевой терапии. Облучение опухоли не проводят в детском возрасте по причине отрицательного влияния излучения на развивающиеся ткани мозга. У детей при невозможности лучевой терапии из-за обширного опухолевого процесса применяют методы полихимиотерапии. Лучевая и химиотерапия также проводится как дополнение к хирургическому лечению в случаях выявления злокачественного характера герминомы.
Оперативное лечение гермином и других образований серединных структур головного мозга является наиболее сложной задачей неврологии и нейрохирургии. Осуществление доступа к опухолям такой глубинной локализации является основной проблемой.
Герминома головного мозга удаляется с помощью различных операционных доступов, выбор которых осуществляется нейрохирургом после изучения локализации и обьемов поражения. При необходимости операция по удалению герминомы сопровождается шунтированием: вентрикулоперинеостомией или вентрикулоцистерностомией. Хирургическое лечение противопоказано, если герминома головного мозга характеризуется диссеминированным ростом или неоперабельным расположением. Герминома головного мозга небольшого размера может быть эффективно удалена при помощи стереотоксической радиохирургии, которая заключается в однократном локальном облучении опухоли высокой дозой излучения.
Основным недостатком лучевой терапии является высокий риск развития отсроченных лучевых осложнений, связанных с облучением мозга.
Радиохирургия с помощью Гамма-Ножа может проводиться как первичное лечение или по поводу рецидивов опухоли после проведенной лучевой терапии. При этом опухоль однократно облучается высокой дозой радиации без облучения окружающего мозга.
Преимуществом радиохирургии в лечении глубинно расположенных образований, окруженных важными анатомическими структурами, является возможность создать высокую цитотоксическую дозу в опухоли без облучения окружающего мозга. Поэтому, как неинвазивный и высокоточный метод, радиохирургия с помощью Гамма-Ножа имеет значительно меньше осложнений и может проводиться как самостоятельное лечение, так и после операции и лучевой терапии.
Клиника и диагностика
Поскольку супраселлярные герминомы могут служить причиной пангипопитуитаризма, дети с этим синдромом должны периодически проходить магнитно-резонансную томографию (МРТ)
.
Что касается термином пинеальной области, то следует отметить, что в клинической картине на первый план выступают симптомы повышения внутричерепного давления и нарушения глазодвигательной функции. При этом, как мы отмечали ранее, при герминомах, по сравнению с другими опухолями пинеальной области, глазодвигательные нарушения максимально выражены.
Основные клинические симптомы, характерные для больных с герминомами, представлены на рис. 107.
Рис.107. Основные клинические симптомы при герминомах пинеальной области. *ППР — преждевременное половое развитие.
Опухолевые маркеры — альфа фетопротеин и хорионический гонадотропин — при герминомах как в ликворе, так и в крови отсутствуют.
При компьютерной томографии (КТ)
для термином пинеальной области в преобладающем большинстве случаев характерно наличие очага гомогенного повышения плотности. Реже герминомы имеют одинаковую с мозговым веществом плотность. Введение рентгеноконтрастных препаратов обычно увеличивает плотность опухоли. Нередко в опухоли могут определяться кисты разных размеров. Часто в ее толще обнаруживается петрификат — обызвествленное шишковидное тело (рис.108). Петрификат, обычно, располагается по средней линии. По данным S.R.Ganti, при герминомах петрификат обнаруживается в 63% случаев.
Рис.108. Герминома пинеальной области. Разные больные.
При КТ выявляется умеренно гиперденсивная опухоль с инфильтрацией зрительных бугров, незначительное расширение боковых желудочков (а); после внутривенного введения контрастного вещества отмечается его накопление в строме опухоли (б); в толще опухоли, по средней линии, располагается крупный петрификат (в). При МРТ в режиме Т1 до (г) и после (д) внутривенного введения контрастного вещества определяется инфильтрация опухолью зрительных бугров. Сигнал от опухоли изоинтенсивен с белым веществом головного мозга (г); на сагиттальном срезе (е), помимо основного очага в пинеальной области, определяется узел опухоли в инфундибулярной части третьего желудочка.
При МРТ в режиме Т1 для герминомы характерна зона изо- или гипоинтенсивного сигнала; в Т2-взвешенных томограммах сигнал от опухоли в основном также изо- или гипоинтенсивен. Новообразование часто имеет гетерогенное строение, обусловленное наличием мелких кист и петрификата в строме опухоли. Иногда кисты могут достигать больших размеров. Редко в герминомах можно обнаружить следы кровоизлияния (рис.109).
Рис.109. Рентгенологические варианты термином пинеальной области. Разные больные.
# МРТ в режимах Tl, Т2 в пинеальной области обнаруживает опухоль изогипоинтенсивного сигнала, инфильтрирующую зрительные бугры и имеющую небольшие кисты (а,б); кроме этого, в режиме Т2 выявляется петрификат (б,стрелка); при контрастировании опухоль интенсивно накапливает контрастное вещество (в).
# КТ (г) и МРТ в режиме Т1 (д) больного с герминомой пинеальной области. В толще опухоли определяется значительный кистозный компонент со следами кровоизлияния.
# КТ (е) и МРТ в режиме Т1 (ж,з) определяют опухоль, основной объем которой представлен кистой.
Граница между герминомой и окружающим мозговым веществом во всех режимах сканирования (за исключением очень редких случаев) — нечеткая. Вокруг опухоли в режиме Т2 выявляется зона повышения сигнала, обусловленная отеком мозгового вещества, как реакцией на инвазию опухоли. Петрификаты, которые хорошо визуализируются при КТ, при МРТ из-за низкого сигнала выявляются плохо.
При внутривенном введении парамагнитного контрастного вещества обычно происходит интенсивное контрастирование опухоли. Граница опухоли с мозговым веществом практически всегда определяется более четко и лучше идентифицируются кисты в ее строме.
Герминомы распространяются и инфильтрируют окружающие структуры во всех направлениях (рис. 110), часто внедряясь в полость третьего желудочка или инвазируя четверохоломную пластинку.
Рис.110. Герминома пинеальной области. Разные больные.
# МРТ в режимах Т1 (а) и Т2 (б) выявляет опухоль с выраженным перитуморальным отеком;
# МРТ в режимах Т1 (в,г) и Т2 (д) в сагиттальной и аксиальной проекциях выявляет больших размеров опухоль пинеальной области с распространением в хиазмально-селлярную область. Опухоль содержит очаги кровоизлияния (г) и множественные мелкие кисты (д). Выявляется инфильтрация опухолью прилежащих мозговых структур; в зону инфильтрации включены крупные венозные коллекторы пинеальной области — вена Галена, внутренние вены (стрелки).
Второй по частоте локализацией герминомы является хиазмально-селлярная область, иногда в комбинации с узлом опухоли в пинеальной области (рис.111).
Рис.111. Герминома хиазмально-селлярной области. Разные больные.
# На КТ с контрастным усилением (а) опухоль имеет гиперденсивный характер с мелкими кистозными включениями; при МРТ в режиме Т1 (б) сигнал от образования изоинтенсивен с мозговым веществом. Опухоль занимает инфундибулярную часть третьего желудочка, межножковую цистерну и внедряется в турецкое седло; в режиме Т2 (в) в структуре опухоли отчетливо визуализируются мелкие кисты
# На КТ (г,д) с контрастным усилением определяется больших размеров герминома хиазмально-селлярной области с кистами.
# МРТ (е) больного с двумя узлами герминомы в хиазмально-селлярной и пинеальной областях.
В крайне редких случаях первичный очаг герминомы может встречаться в подкорковых ганглиях, боковом желудочке, стволе мозга, спинном мозге (рис.112).
Рис.112. Редкая локализация интракраниальных термином. Разные больные.
# При МРТ и режиме Т1 (а) и Т2 (б,в) в подкорковых узлах слева определяется гетерогенного строения больших размеров герминома с кистами;
# При МРТ в режиме Т1 (г.д) визуализируется объемное образование с пониженным сигналом, которое локализуется в правом боковом желудочке, распространяясь по прозрачной перегородке и своду (стрелки).
Герминомы склонны к метастазириванию по субарахноидальному пространству, в том числе и по спинному мозгу. M.T.Jenings обнаружил такое метастазирование у 11 % больных (рис. 113).
Рис.113. Герминома пинеальной области, метастазирующая по эпендиме желудочков и субарахноидальпому пространству головною (а,б) и спинного мозга (в,г).
Герминома пинеальной области: существует ли патогномоничный КТ и МРТ признак этой опухоли?
Несмотря на значительные успехи в рентгенодиагностике, до настоящего времени проблема дифференциального диагноза опухолей пинеальной области окончательно не решена. По литературным данным, нет специфических КТ или МРТ признаков, которые могли бы определить гистологическую принадлежность опухолей данной локализации, за исключением тератом. Но даже для тератом существует ограничение — не всегда удается различить злокачественные и доброкачественные формы этой опухоли.
Нами проведен тщательный анализ КТ и МРТ данных у 55 больных с герминативноклеточными опухолями пинеальной области, половину которых (27 случаев) составили герминомы.
В 40% термином (11 случаев) нами обнаружен так называемый симптом «бабочки». Характерная картина «бабочки с расправленными крыльями» обусловлена симметричной инфильтрацией опухолью зрительных бугров и, расположенным по средней линии на дорсальной поверхности опухоли или в ее толще, увеличенным в размерах петрифицированным шишковидным телом (рис.114). Этот симптом можно считать специфичным для термином, поскольку нам не удалось его выявить нив одном из случаев опухолей пинеальной области другой гистологической структуры.
Рис.114. Герминома пинеальной области с характерным рентгенологическим симптомом «бабочки». Разные больные.
# При КТ (а,б) в пинеальной области выявляется гомогенного строения гиперденсивная зона, в толще которой определяется крупный петрификат; опухоль врастает в зрительные бугры и распространяется в переднем направлении по стенкам третьего желудочка
# При КТ (в) и МРТ (г,д) определяется относительно гомогенного строения объемное образование пинеальной области с пстрификагом внутри; опухоль грубо инфильтрирует зрительные бугры и растет в переднем направлении по стенкам третьего желудочка, что напоминает бабочку с раскрытыми крыльями.
У всех больных с опухолями пинеальной области, у которых был обнаружен этот рентгенологический признак, проведение лучевой терапии привело к полному исчезновению опухоли. Такая реакция на лучевую терапию характерна для термином.
Приведенные факты позволяют считать, что симптом «бабочки» встречается исключительно у больных с герминомами. Мы полагаем, что в случаях, где выявляется эта характерная картина, нет необходимости уточнения диагноза с помощью стереотаксической биопсии. Таким больным может быть рекомендована лучевая терапия.
Отдаленные результаты лечения
Результаты лечения больных с герминомами, содержащими в своей структуре продуцирующие гонадотропин гигантские синцитиотрофобластические клетки, хуже, чем в группе больных с «чистыми» герминомами. Химиотерапия привела к исчезновению опухоли у 62,5% больных, у остальных отмечен частичный регресс опухоли. Большая эффективность отмечена от лучевой терапии, которая приводила к полному регрессу опухоли. 5-ти и 10-летняя выживаемость больных в этой группе отмечена в 83,3% случаев.
А.Н. Коновалов, Д.И. Пицхелаури
Лечение
Рис.115. Лучевая терапия и лечении интракраниальных термином. Разные больные.
# МРТ больного е герминомой пинеальной области и метастазом в хиазмально-селлярной области до лучевой терапии (а); МРТ того же больного после курса лучевой терапии с суммарной очаговой дозой 53 Гр (б).
# МРТ больного с герминомой пинеальной области и большим узлом опухоли в хиазмально-селлярной области до лучевой терапии (в) и после облучения этих структур дозой 56 Гр. (г)
# МРТ больного с герминомой пинеальной области до (д) и после проведения курса лучевой терапии (е). Следует отмстить, что в последних двух случаях вслед за регрессом опухоли водопровод мозга открылся полностью.
Для лечения термином применяются разные режимы лучевой терапии. Большинство клиницистов предпочитают облучение области очага дозами в диапазоне от 40 до 60 Гр и приблизительно 30 Гр для всего головного мозга или желудочковой системы.
Наиболее эффективным считается облучение расширенным локальным полем, которое охватывает пинеальную, селлярную области, область третьего и боковых желудочков. Установлено, что облученные по такой схеме пациенты хорошо успевают в школе или справляются с работой, в то время как облучение всего головного мозга, особенно в детском и юношеском возрасте, приводит к задержке развития и трудностям в обучении.
По нашим данным, в группе больных, у которых облучение проводилось только локальным полем, результаты были явно хуже по сравнению с теми больными, которые дополнительно подвергались облучению с расширенным полем. Из 8 больных, у которых проводилось только локальное облучение, у четверых произошло метастазирование опухоли вне поля облучения; трое из них погибли (р=0,01).
Необходимость проведения профилактического облучения спинного мозга с целью предотвращения метастазирования по нему, как мы отметили выше, остается дискутабельным. D.Linstadt установил, что спинальные метастазы у больных, которым проводилось профилактическое облучение спинного мозга, развились в 8% случаев, в то время как у необлученных метастазирование отмечено в 23% случаев. Разница на первый взгляд очевидна. В то же время трудно оценить, в какой степени полученный эффект компенсирует риск осложнений, связанных с облучением интактного спинного мозга (миелит, задержка развития).
Наши данные согласуются с приведенными выше. Так, из 41 больного с герминомами, в 36 случаях проведено облучение области расположения опухоли в сочетании с облучением всего мозга. В 5 случаях проведено также и облучение спинного мозга. При дальнейшем наблюдении в последней группе больных, случаев метастазирования по спинному мозгу отмечено не было, а у 5 больных (14%) первой группы наблюдалась спинальная диссеминация. Однако при статистическом анализе достоверного различия между этими малочисленными группами получено не было.
С нашей точки зрения, облучение спинного мозга является целесообразным лишь в тех случаях, где имеются клинические или рентгенологические признаки диссеминации процесса по оболочкам спинного мозга. Подобной тактики придерживается большинство клиницистов.
Несмотря на доказанную высокую эффективность лучевой терапии, в последнее время, с целью снижения дозы облучения, ее стали сочетать с адъювантной химиотерапией. Внедрение химиотерапии обусловлено также высокой чувствительностью термином к определенным химиотерапевтическим препаратам (рис.116).
Рис.116. Химиотерапия пленении герминомы пинеальной области.
МРТ с внутривенным контрастированием выявляет больших размеров опухоль пинеальной области с метастазированием в хиазмально-селлярную область и по передним рогам боковых желудочков (а,б, стрелки). Контрольные МРТ (в,г) с контрастированием после двух курсов химиотерапии (цисплатин — 25 мг/хг, этопозид — 8 (1 мг/м2, 1-4 дни), перед лучевой терапией, выявляют значительное сокращение объема основного узла опухоли и метастазов.
В лечении термином применяются следующие комбинации химиотерапевтических препаратов:
а) цисплатин, блеомицин и винбластин; б) цисплатин и этопозид.
Фармакокинетические исследования показали высокую способность цисплатина и этопозида проникать через гематоэнцефалический барьер.
Комбинирование лучевой терапии с низкими дозами (24 Гр) и химиотерапии особенно обосновано в тех случаях, когда герминома локализуется в гипоталамической области. Это снижает риск возникновения эндокринно-обменных нарушений.
Многие авторы отмечали появление побочных эффектов при лучевой терапии в стандартном режиме (плохая успеваемость в школе, неспособность полноценно работать). В связи с этим возможность снижения дозы облучения гипоталамической области и мозга в целом является очень важным фактором.
При таком подходе число излеченных больных с герминомами не только не снизилось, но увеличилось до 90%. С другой стороны, ограничение лечения герминомы только химиотерапией без облучения явно недостаточно. По данным М.Matsutani, в группе больных с герминомами после химиотерапии полная ремиссия наступила у 85% больных. Проведение лучевой терапии приводило к исчезновению опухолей в оставшихся 15% случаев.