Сердечно-сосудистые заболевания, такие как болезни сердца и инсульты, являются самой распространенной причиной смертности. При этом из всех видов инсульта самым опасным является геморрагический инсульт – состояние, возникающее в момент, когда у человека лопнул сосуд в голове, и состояние это зачастую приводит к самым печальным последствиям: инвалидности или смерти.
Важнейшей частью лечения является вовремя оказанная врачебная помощь, именно поэтому нужно знать основные признаки разрыва сосуда и правила оказания первой помощи пострадавшему.
Определение
Если лопнул сосуд в голове, патология называется внутримозговое кровоизлияние, что отражено в МБК-10, как раздел 161. Геморрагический инсульт по распространенности занимает 2 место после инсульта, развивающегося по ишемическому типу. Патология чаще выявляется у пациентов в возрасте 45-60 лет. Статистика показывает, большая часть пациентов – представители негроидной и монголоидной расы.
Часто встречающаяся локализация очага геморрагии – область больших полушарий, базальные ганглии, мозжечок, мост, ствол. Кровоизлияния, произошедшие на фоне артериальной гипертензии, обычно протекают остро и бывают обширными. Интракраниальные гематомы представляют собой объемные образования, которые часто отличаются тенденцией к расширению в связи с разрастанием патологического очага.
Если лопнул сосуд в голове, последствия возникают как результат механического воздействия объемного образования на прилегающие мозговые структуры. Внутримозговая гематома сдавливает окружающие ткани, провоцируя возникновение неврологической симптоматики.
Диагностирование аневризмы
При появлении упорных головных болей нужно обратиться к неврологу. Он может предположить наличие аневризмы на консультации. Человеку с подозрением на мозговую аневризму проводят диагностику современными инструментальными способами:
- Компьютерная томография (КТ) определяет локализацию и объём повреждённых тканей.
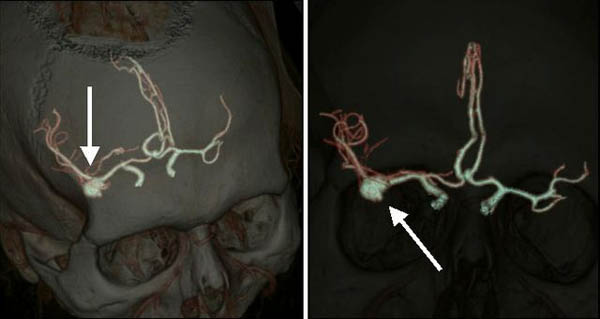
- КТ-ангиография. Рентгенологическая методика с применением контрастного вещества позволяет увидеть полный сосудистый рисунок головы. Это исследование определяет размер, форму и расположение извитых артерий и вен.
- Магнитно-резонансная томография (МРТ) способна различать мягкие ткани. Трёхмерное исследование мозга обнаруживает локализацию, форму очага поражения. Контрастная МРТ сосудов мозга выявляет характер аневризмы.
- При кровоизлиянии в подпаутинную оболочку или желудочки мозга делают спинномозговую пункцию. В ликворе обнаруживается кровь.
При контрастной ангиографии в бедренную вену вводят катетер через небольшой прокол. Все действия врача прослеживаются на экране монитора. Когда йодсодержащее вещество поступает в сосуды мозга, делают рентгеновские снимки. Программа создаёт трёхмерное изображение органов человека. Больному выдают на руки письменное заключение и CD.
Этим методом выявляют не только локализацию, но и характер повреждения. Ангиография позволяет врачу точно определить способ лечения.
Причины разрыва сосудов в голове
Внутричерепное кровоизлияние чаще возникает из-за разрыва небольшого сосуда, подвергшегося атеросклеротическим изменениям, при этом кровь попадает непосредственно в ткани мозга. Основная причина, которая провоцирует патологический процесс, когда лопаются сосуды в голове – длительно текущая артериальная гипертензия (80-85% случаев).
Другие причины возникновения связаны с врожденными и приобретенными патологиями сосудов – атеросклерозом, аневризмами, артериовенозными и другими видами сосудистых мальформаций. В анамнезе артериальная гипертензия может сочетаться с поражением элементов сосудистой системы или патологиями крови (дискразия). Если сосуд лопнул у пациента молодого возраста, причины могут быть связаны с кокаиновой наркоманией. Другие причины и провоцирующие факторы:
- Аневризма микотического типа, спровоцированная инфекционными болезнями ЦНС или травмами в области черепа.
- Инфаркт мозга геморрагического типа.
- Избыточная терапия антикоагулянтами – препаратами, препятствующими свертыванию крови.
- Диссекция (расслоение) внутричерепных артерий.
- Нарушения в работе системы гемостаза (поддерживает жидкое состояние и другие свойства крови).
- Опухолевые процессы с локализацией в тканях головного мозга.
- Дефицит витаминов и нутриентов.
- Интоксикации хронические и острые.
- Воспалительные процессы, которые затрагивают сосуды, пролегающие в головном мозге.
- Избыточная масса тела.
- Диета питания с повышенным содержанием насыщенных жиров.
- Прием симпатомиметических (возбуждающих симпатическую нервную систему) препаратов.
- Курение, злоупотребление спиртными напитками.
В пожилом возрасте лопнувшие сосуды могут стать следствием церебральной амилоидной ангиопатии. Заболевание сопровождается отложением белковых соединений, которые аккумулируются и образуют фибриллы в стенках мозговых артерий.
В основе патогенеза геморрагического инсульта лежит механизм ангиодистонических нарушений, которые влияют на динамику регионарной циркуляции крови в тканях мозга. На вопрос, может ли лопнуть сосуд в голове и по какой причине, врач в первую очередь назовет хроническое повышение значений артериального давления и гипертонические кризы.
Гипертонические кризы – состояния, требующие неотложной медицинской помощи, характеризующиеся чрезмерным повышением значений артериального давления. Кризы провоцируют развитие параличей и спазмов стенок артерий и артериол, питающих мозг. Дезорганизация стенок сосудов чаще ассоциируется с нарушением обменных процессов и расстройством нейрогуморальной регуляции.
Вследствие патологических изменений повышается проницаемость стенки артерии, которая легко пропускает клетки плазмы и эритроциты. Подобное состояние называется диапедезом и часто предшествует разрыву стенки. В механизме развития очага геморрагии важную роль играет нарушение процессов свертываемости крови.
Первая помощь
Первое, что необходимо сделать, – вызвать бригаду скорой помощи. При этом нужно точно и четко назвать предвестников приступа и настоящее состояние больного.
До приезда медиков человека необходимо уложить на спину, но с условием, чтобы голова находилась намного выше тела.
Под нее можно подложить несколько подушек или сложенное в несколько раз одеяло. При возможности необходимо измерить давление и немедленно освободить человека от цепочек, галстука, воротника, расстегнуть все пуговицы на верхней одежде, ослабить ремни.
Если человек находится в сознании, необходимо дать ему препараты от высокого давления (если он их принимает). Быстро снизить давление поможет горячая ножная ванна, настойка боярышника или валерианы.
https://youtu.be/Vbcgo661S3M
При сильной рвоте человека ни в коем случае нельзя класть на спину, особенно при отсутствии сознания. Рвотные массы будут отходить легче и не попадут в легкие, если пострадавшего расположить в положении на боку. При отсутствии пульса или дыхания необходимо срочно начать массаж сердца и искусственное дыхание.
Симптоматика
Если лопнул сосуд в голове, появляются признаки внутримозгового кровотечения – внезапная боль в зоне головы, усиливающаяся после нагрузки, тошнота, которая нередко сопровождается рвотой. У пациентов пожилого возраста боль в голове иногда отсутствует или бывает умеренной.
В случае, когда очаг кровоизлияния отличается большими размерами, неврологическая симптоматика может дополняться помрачением сознания. Типичный признак – судорожные приступы очаговые (с поражением отдельных участков тела) или генерализированные (распространенные по всему телу).
Иногда перед тем, как лопнул сосуд в голове, появляются симптомы-предшественники, которые включают чувство жара, зрительную дисфункцию, нарастающую боль в области головы. Чаще инсульт развивается стремительно без предшествующих признаков. Обычно разрыв сосудистой стенки случается в дневное время и обусловлен физическим или эмоциональным перенапряжением.
Если в голове лопнул сосуд, состояние сопровождается специфическими симптомами, какие проявляются остро с тенденцией к нарастанию. Клиническая картина развивается быстро. Часто наблюдается помрачение сознания, сопор, обморочные состояния. В тяжелых случаях наступает оглушение и кома. Очаговая неврологическая симптоматика зависит от локализации очага геморрагии:
- Полушария. Патология сопровождается гемипарезами (парезы в одной половине тела).
- Задняя ямка черепа. Наблюдаются симптомы поражения структур ствола и мозжечка – паралич глазных мышц, сужение зрачков до точечного состояния, стерторозное дыхание (шумное дыхание, сопровождающееся инспираторным и экспираторным хрипом, характерным для обструкции, закупорки дыхательных путей).
- Желудочковая система. Наиболее опасная для жизни форма, сопровождается менингеальными (ригидность затылочных мышц, симптомы Кернига и Брудзинского, изменение рефлексов) и стволовыми (тахипноэ – учащенное, поверхностное дыхание, тахикардия, оглушение или сопор, повышение значений артериального давления, повышенный тонус скелетной мускулатуры) симптомами, гипертермией (накоплением избыточного тепла в организме), судорогами горметонического типа, быстрым угнетением сознания.
При попадании крови в желудочковую систему может развиться гидроцефалия окклюзионного типа, протекающая в острой форме. Очаг геморрагии с локализацией в лобной доле приводит к выраженному нарушению когнитивных способностей (памяти, мыслительной деятельности, речи).
Супратенториальная (расположенная в области больших полушарий) гематома, сопровождающаяся отеком мозга, может привести к транстенториальному (височная доля вклинивается сквозь отверстие мозжечкового намета и под него) вклинению, которое в свою очередь вызывает сдавление ствола и появление вторичных очагов геморрагии в зоне среднего мозга и моста.
Гематомы с локализацией в области мозжечка при увеличении могут блокировать 4-й желудочек, что приводит к развитию гидроцефалии, протекающей в острой форме. Очаги геморрагии, расположенные в зоне мозжечка, с диаметром, превышающим 3 см, могут спровоцировать дислокацию срединных структур. Описанные состояния часто приводят к грубому угнетению сознания, развитию комы и смерти больного.
Обширные внутримозговые кровотечения обычно (70% случаев) заканчиваются летальным исходом. У выживших больных неврологическая симптоматика постепенно регрессирует параллельно с процессом рассасывания излившейся в полость черепа крови. Кровоизлияния наносят меньше повреждений мозговым структурам, чем инфаркты, поэтому часто неврологический дефицит быстро устраняется.
Если произошел разрыв небольшого сосуда с последующим образованием малого очага геморрагии, обычно развивается очаговая неврологическая симптоматика без угнетения сознания. В этом случае головная боль носит умеренный характер. Тошнота как клинический признак может отсутствовать.
Осложнение
Часто такие последствия болезни не несут положительных результатов, отталкиваться нужно от того, как быстро была оказана первая помощь. Самое страшное может быть в том, что есть вероятность поражения ствола мозга, и это непосредственно влияет на дыхание и сердце.
Бывает так, что человек умирает в тот же день, но и в некоторых случаях произойти это может через пару недель, когда начинают погибать клетки мозга. Также приводить это может к геморрагическому инсульту или вазоспазму, если всё-таки не произошло смещение тканей и желудочков в мозге.
Грозит тогда больному следующее:
- парализация;
- разные психические заболевания;
- постоянные головные боли;
- без поддержки нет возможности ходить;
- происходит нарушение слуха, зрения, речи;
- память ухудшается, а также мышление.
Ухудшение состояние может быть сразу, происходит разрыв сосуда из-за сильного стресса или сильного физического перенапряжения. У пострадавшего начинается сильный и резкий болевой синдром в голове. При этом может быть потеря сознания и наступает инсульт, бывают такие случаи, что человек впадает в коматозное состояние.
Чтобы не лопнул сосуд ,надо следить за состоянием своего здоровья: соблюдать правильное питание, заниматься умеренными физическими упражнениями, не употреблять алкоголь и не курить. Если только человек замечает, что у него головокружение, резкая боль в голове или шум в ушах, немедленно нужно вызывать медиков, так как вовремя оказанная помощь предотвратит большую часть осложнений.
Диагностика
Методами первого выбора при постановке дифференциального диагноза являются исследования в формате МРТ и КТ. Дифференциация проводится в отношении инсульта ишемического типа и субарахноидального (подоболочечного) кровоизлияния. При постановке диагноза следует учитывать, что острый неврологический дефицит может развиться вследствие эпилептического приступа или гипогликемии (критическое снижение уровня глюкозы в крови). Анализ крови показывает уровень глюкозы. Компьютерная томография позволяет установить:
- Точную локализацию очага кровоизлияния.
- Объем и распространенность патологического процесса.
- Наличие и степень выраженности отека мозга.
- Наличие и степень выраженности дислокации мозговых структур.
Если невозможно провести обследование МРТ и КТ в качестве альтернативы берут пробу цереброспинальной жидкости. В ликворе обнаруживают кровь, если очаг геморрагии находится в зоне субарахноидального пространства или задней ямки черепа. Лечащий врач расскажет, что делать, если лопнул сосуд в голове, с учетом результатов обследования.
Провоцирующие факторы
Если в организме имеются какие-либо нарушения, спровоцировать разрыв сосуда могут такие факторы:
- Ожирение.
- Курение.
- Депрессивное состояние.
- Неправильно подобранная диета, голодание.
- Сосудистые нарушения.
- Постоянный стресс, эмоциональная нестабильность.
- Переутомление как физическое, так и умственное.
- Большое количество спиртного.
- Гипертонические кризы.
- Острая интоксикация наркотиками или химическими веществами.
- Солнечный удар, перегрев.
- Черепно-мозговая травма.
Чаще всего больной человек даже не подозревает, что у него есть поврежденный сосуд в голове. Но, например, при полученной серьезной черепно-мозговой травме травму, стенки такого сосуда лопаются и происходит кровоизлияние.
Методы лечения
Лечение состояний, которые развиваются вследствие того, что лопнул сосуд в головном мозге, чаще носит симптоматический характер. Осуществляется контроль регулируемых факторов риска. В случаях, когда интракраниальное кровотечение грозит серьезными осложнениями, проводится нейрохирургическое вмешательство. Обычно операцию назначают, если диаметр объемного очага геморрагии превышает 3 см.
В случае если пациенту проводилась терапия антикоагулянтами, препараты отменяют и назначают лекарства, нейтрализующие эффект – внутривенное введение плазмы крови, протромбиновый комплекс, витамин K. Препарат Дабигатран (антикоагулянт) выводится посредством процедуры гемодиализа – внепочечное, аппаратное очищение крови. Параллельно проводятся мероприятия:
- Контроль показателей артериального давления (антигипертензивная терапия препаратом Никардипин).
- Противосудорожная терапия (при наличии судорог).
- ИВЛ (искусственная вентиляция легких) в случае угнетения сознания ниже 8 баллов (шкала комы Глазго), тахипноэ 35-40 раз в минуту.
- Коррекция гипогликемии и гипергликемии.
Раннее нейрохирургическое удаление крупных лобарных (кровь не выходит за пределы белого вещества) гематом повышает выживаемость. Однако оперативное вмешательство связано с риском рецидива – повторного кровоизлияния. Операция не проводится, если очаг геморрагии расположен в глубинных отделах мозга.
Лечение
Важным моментом при лечении лопнувшего сосуда является скорость: чем раньше начаты восстановительные процедуры, тем выше шансы, что после реабилитации человек сможет вернуться в нормальной (или близкой к нормальной) жизни.
Пострадавшего в обязательном порядке госпитализируют: если повреждения невелики, то больной попадает в неврологическое или нейрохирургическое отделение, но чаще всё-таки необходима реанимация.
Процесс лечения направлен не только на устранение последствий кровоизлияния в мозг, но и недопущение повторных разрывов.
При сильных повреждениях мозга, например, в случае разрыва крупной аорты или образования значительной гематомы требуется оперативное вмешательство: необходимо удалить гематому и убрать скопившуюся кровь.
Дальнейшая терапия направлена на восстановление работы основных функций организма (дыхательных, сердечно-сосудистой системы), защиту больного от нагрузок, обеспечение ему полного покоя.
Затем начинают восстановление двигательных функций (с помощью различных физиопроцедур и массажа), речевого аппарата.
Возможные последствия
Прогноз относительно неблагоприятный. Негативные последствия состояния, когда лопнул сосуд в головном мозге, чаще связаны с отеком и дислокацией мозговых структур. Наряду с сердечной недостаточностью, протекающей в острой форме, это основные причины летального исхода в случае развития геморрагического инсульта. Неблагоприятными факторами, которые влияют на исход, являются длительно текущая кома (дольше 12 часов), возраст пациента старше 65 лет, локализация очага геморрагии вблизи желудочковой системы.
Геморрагический инсульт, известный так же как внутримозговое кровоизлияние или разрыв мозговой артерии – угрожающий здоровью и жизни больного патологический процесс, который может произойти по разным причинам. Своевременная диагностика и корректное лечение помогут избежать серьезных последствий.
Чем помочь
Определить, что у человека геморрагический инсульт и лопнул сосуд головного мозга, можно по неадекватному поведению и резкому изменению его самочувствия.
Необходимо:
- Попросить его улыбнуться. При инсульте улыбка будет односторонняя, так как одна половина тела не работает.
- Попросить произнести свое имя и фамилию. Речь больного будет невнятной, замедленной, с запинками.
- Предложить поднять обе руки вверх. Человек либо не сможет этого сделать, либо рука с поврежденной части тела будет ниже другой.
- Попросить высунуть язык как можно дальше. При инсульте язык искривляется или западает в одну сторону.
Дальнейшая судьба больного находится в руках окружающих его людей на момент приступа. Первым делом необходимо вызвать скорую помощь. А затем, ожидая врачей:
- Уложить пострадавшего так, чтобы голова и плечи возвышались над телом. Важно не позволять ему вставать или передвигаться.
- Ослабить ремни, расстегнуть манжеты и ворот рубашки.
- Если есть зубные протезы, их необходимо достать.
- Повернуть голову больного на бок.
- При рвоте обеспечить очищение ротовой полости платком или куском ткани.
- Ко лбу приложить холодный компресс.
- Растирать ладони и ступни для улучшения кровообращения.
Нельзя самостоятельно давать какие-либо препараты больному. Любое ошибочное и неграмотное действие может быть фатальным.
Жизнь после операции
После открытой операции период восстановления занимает не более 2 мес., а после эндоваскулярной — около 10-20 дней. Сроки зависят от локализации аневризмы, наличия осложнений, общего состояния больного, объемов травматизации тканей, течения послеоперационного процесса в ближайшие 3 дня после операции. После открытого оперативного вмешательства в течение 1,5-2 нед. отмечаются боли на месте раны, может развиться отек тканей и их онемение, чувство легкого жжения или покалывания. По мере заживления, ощущения сменяются зудом. Около 14 дней будет отмечаться головная боль, усталость, беспокойство, беспричинная тревога.
После выписки из больницы пациенты наблюдаются у невролога (невропатолога). Им назначается лечение, направленное на исключение болей, нормализацию кровотока и мозговой деятельности. На протяжении года после операции запрещено заниматься контактными видами спорта, поднимать веса более 2,5 кг, длительно сидеть или бегать. В противном случае есть высокая вероятность повторного образования деффекта. Через ½ г. с разрешения врача можно приступать к легкому или умственному труду. Пациенты должны обследоваться у невролога или нейрохирурга 2 раза/год.
Симптомы
Клиническая картина сильно зависит от размеров, строения и локализации деффекта. Симптоматика проявляется лишь при наличии большой аневризмы или при ее размещении в физиологически важных зонах. Поэтому патологию нередко находят при случайном обследовании или на тяжелой стадии. Наиболее распространенные симптомы:
- Боли в глазах и/или возле них;
- Онемение, слабость мускулатуры или паралич лица;
- Расширение зрачков, снижение зрения;
- Непереносимость яркого света (светобоязнь);
- Беспричинная тошнота;
- Беспричинная рвота, после которой нет облегчения;
- Частое или постоянное головокружение;
- Нарушения слуха;
- Частые и сильные головные боли, трудно поддающиеся стандартному лечению;
- Нарушения речи;
- Двоение в глазах;
- Снижение работоспособности, появление беспричинной усталости;
- Нарушения движений (сперва высокоточных, затем и простых) и походки;
- Расстройства сна.
Подготовка к операции
В предоперационный период проводятся процедуры по стабилизации состояния пациента, профилактике рецидива кровоизлияния, связанного с разрывом стенки, профилактике и терапии ишемических процессов в мозге, ангиоспазмов. Часто встречающиеся и наиболее опасные осложнения после оперативного лечения аневризмы церебральных сосудов включают прогрессирующий ангиоспазм, отек мозга, ишемию, развитие гидроцефалии. Чтобы предотвратить осложнения, проводятся мероприятия:
- Профилактика интраоперационного (в течение операции) разрыва стенки сосудистой мальформации.
- Поддержание гомеостаза.
- Защита мозговой ткани от ишемии.
Медикаментозная терапия на подготовительном этапе предполагает прием препаратов Клопидогрел или Тикагрелор (для профилактики тромбоза), Ацетилсалициловая кислота (для улучшения реологических характеристик крови), Цефазолин или Цефуроксим (для профилактики развития бактериальной инфекции).
Особенности лечения
Как показывает медицинская практика, путем хирургического вмешательства лечится аневризма головного мозга. Последствия после операции непредсказуемы. Отзывы людей, перенесших подобное хирургическое вмешательство, можно назвать утешительными, поскольку они выжили и дальше радуются каждому новому дню.
При появлении вышеуказанной симптоматики нужно проходить комплексное обследование. Посредством компьютерной томографии врач сможет за считанные минуты диагностировать разрыв аневризмы головного мозга. Последствия нарушения целостности сосудистой стенки плачевны, и в большинстве случаев приводят к смерти пациента.
Своевременно начать операцию — это единственный способ спасти жизнь человеку. На сегодняшний день выделяют два основных способа хирургического лечения аневризмы:
- клипирование;
- окклюзию эндоваскулярного типа.
Из названия первого метода видно, что на поврежденный сосуд устанавливается клипса. С ее помощью пережимается сосуд, и рецидив аневризмы исключается. После такого хирургического вмешательства жизнь человека претерпевает ряд существенных изменений, кроме того, он получает группу инвалидности.
Если аневризма имеет множественный характер, то есть повреждены стенки нескольких сосудов, врачи выбирают второй способ хирургического вмешательства. В определенную область сосудистого поражения вводится специальный металлический стент. С его помощью сосуды разгружаются, таким способом предотвращается вероятность их разрыва.
Важно! После проведения любого хирургического вмешательства ни один доктор не сможет сказать, сколько будет жить человек. Это зависит во многом от самого пациента: насколько он готов изменить свой образ жизни, сможет ли отказаться от вредных привычек.
Оперативное лечение
Для предупреждения разрыва сосуда применяются два хирургических способа по удалению аневризмы.
Один из них, клипирование – операция на открытом мозге проводится путём трепанацией черепа. Аневризму исключают из мозгового кровотока путём наложения микроклипсы на шейку в месте отхождения от главной артерии. Врач удаляет аневризму, стараясь не повредить сосуд, на котором она сидит.
Другой способ – малоинвазивное эндоваскулярное вмешательство по новой технологии. Аневризма блокируется введением специальной микроскопической спирали. Врачи вводят в вену катетер через маленький надрез на бедре. По нему вводят проводник, который достигает сосудов мозга. Через него и вводят микроспираль. Заполняя пространство расширенного участка, она выключает сосуд из кровотока.
Выполнение операций стало возможным благодаря высокотехнологичной диагностике сосудов методом контрастной ангиографии. Оптимальный вариант подбирают исходя из размеров, места расположения аневризмы, состояния пациента. Если заболевание было диагностировано и вовремя прооперировано, никаких последствий не отмечается. Больной считается полностью выздоровевшим.
Восстановительный период
После операции необходим период реабилитации. Программа включает комплекс лечебных мероприятий – массаж, физкультуру, физиотерапию. В послеоперационном периоде требуется длительное восстановление функций с применением речевой гимнастики и электростимуляции.
Реабилитация
Продолжительность восстановления после разрыва аневризмы у всех проходит по-разному. Играет большую роль тип аневризмы, квалификация нейрохирурга, затронутые структуры мозга, возраст пациента и степень тяжести осложнений.
В первую очередь рекомендуется восстановление в специализированных санаториях, где реабилитолог откорректирует индивидуальную программу лечебных процедур. Курсы физиотерапии в этом случае включают инструментальные методики для стимуляции повреждённых тканей и тактильное воздействие на затронутые сосуды и мышцы.
В целом комплекс реабилитации состоит из таких мероприятий:
- занятия с узкопрофильными специалистами по восстановлению ходьбы, речи, навыков чтения, письма и мелкой моторики;
- лечебный массаж (голова, воротниковая зона, плечевой пояс, конечности) и ЛФК с тренажёрами;
- иглоукалывание;
- мышечная электростимуляция;
- сероводородные, кислородные или йодобромные ванны;
- УВЧ и электрофорез согласно показаниям.
На протяжении всего периода реабилитации чрезвычайно важно сохранять умеренную активность.
Шанс выжить, качество последующей жизни
В 50% из всех случаев разорвавшейся аневризмы наступает летальный исход. Качество жизни выживших пациентов часто существенно отличается в зависимости от типа аневризмы и большинства взаимосвязанных факторов.
Зачастую пациент всё же переводится на инвалидность. Это происходит, если случаются эпилептические приступы, ярко выражены неврологические очаговые нарушения и налицо тяжёлые изменения в психике.
- 1-я группа присваивается при афатических расстройствах, органической психопатологии, гемиплегии и гемипарезах.
- Критериями для 2-й группы являются значительные нарушения двигательной функции, интеллекта, атрофии зрительного нерва, афазия. Сюда же относятся лица, страдающие от стойкой декомпенсации мозгового кровообращения и повторно перенесшие кровоизлияние.
- Ограниченная трудоспособность по 3-ей группе присваивается в случае необходимости перевода на более лёгкую работу пациентов с умеренно выраженными последствиями.
При своевременно проведенной операции и грамотной реабилитации продолжительность жизни после разрыва аневризмы практически не отличается от средней продолжительности жизни здорового человека.
Виды оперативного вмешательства
Врачебная тактика зависит от локализации церебральной аневризмы (сонная, передняя, средняя, позвоночная артерия), наличия или отсутствия механического повреждения (разрыв) стенки, клинической симптоматики, общего состояния пациента. Хирургическая операция показана всем пациентам при аневризме, выявленной в ходе диагностического обследования сосудов, расположенных в головном мозге.
Если патологически измененный сосуд не разорвался, сроки оперативного вмешательства могут быть отложены. Согласно данным медицинской статистики, вероятность разрыва не превышает 1-2% ежегодно. Если по результатам нейровизуализации структур головного мозга обнаружена разорвавшаяся аневризма, операцию по удалению патологически измененных сосудов проводят в максимально короткие сроки.
Экстренность реагирования связана с большим риском повторного нарушения целостности стенки с развитием нового внутричерепного кровоизлияния. Возникновение повторных очагов геморрагии, связанных с разрывом стенок артериовенозной мальформации, наблюдается в 15-25% случаев в течение первых 2 недель с момента первого разрыва. В течение 6 месяцев – риск повторного кровоизлияния повышается до 50% с показателями летальности около 60%.
Тактика оперативного вмешательства определяется под влиянием таких установленных факторов, как повторное механическое повреждение стенок патологического сосуда и развитие ангиоспазма – значительное сужение сосудистого просвета в результате продолжительного, интенсивного сокращения гладкой мускулатуры сосудов. Сроки проведения операции устанавливают с учетом формы ишемии, возникшей вследствие нарушения мозгового кровообращения.
При компенсированной форме ишемического процесса оперативное вмешательство можно проводить сразу. В случае декомпенсированной формы рекомендуется выжидательная тактика. Выделяют 2 основных вида операций при аневризме артерий, пролегающих в головном мозге: эндоваскулярная хирургия (малоинвазивное вмешательство без разрезов) и открытое микрохирургическое вмешательство.
Эндоваскулярное оперативное лечение осуществляется через небольшие проколы (пункции) диаметром 1-4 мм. Врачебные манипуляции проводятся под постоянным контролем при помощи рентгеновского оборудования. В некоторых случаях тактика предполагает совмещение обоих методов. Сначала для предотвращения рецидива при наличии разрыва стенки аневризмы проводится эндовазальная эмболизация (закупорка), затем – открытая операция (после стабилизации состояния больного).
Операция открытого типа проводится под общим наркозом с использованием микрохирургических инструментов, операционного оборудования и микроскопа. В ходе операции открытого типа в 98% случаев удается полностью изолировать поврежденный участок сосуда от системы кровообращения. Открытая операция предполагает последовательное выполнение действий:
- Трепанация (вскрытие) черепной коробки.
- Рассечение твердой оболочки мозга.
- Вскрытие арахноидальной оболочки.
- Выделение основных питающих сосудов и аневризмы.
- Клипирование аневризмы (исключение из общего кровотока).
- Закрытие раны.
Контрольное диагностическое обследование чаще проводится методом интраоперационной (происходящей во время операции) допплерографии. Эндовазальное вмешательство проводится в случае, когда клипирование посредством открытой операции невозможно. Сложности чаще связаны с труднодоступной локализацией (вертебробазилярный бассейн, параклиноидная зона, внутренняя сонная артерия, область офтальмологического сегмента) патологически измененного сосуда, пожилым возрастом пациента (больше 75 лет).
Рентгеноэндоваскулярная хирургия предполагает помещение в полость аневризмы баллона-катетера или микроспиралей. Действие микроспирали основано на образовании тромбов в полости пораженного участка артерии. Тромбы закупоривают сосудистый просвет, что приводит к выключению аневризмы из общего кровотока. В 85% случаев эмболизация (закупорка) аневризмы позволяет достигать радикального исключения патологически расширенного сосуда из системы кровообращения головного мозга.
Безоперационное лечение
Методы лечения делятся на консервативные и хирургические. Но операция не всегда показана. Чаще всего пациенты наблюдаются неврологами. При этом используются препараты для улучшения кровообращения, предупреждающие разрыв аневризмы:
- блокаторы кальциевых каналов Нифедипин, Амлодипин, Кордафен стабилизируют артериальное давление,
- обезболивающие и рвотные препараты необходимы для улучшения общего состояния,
- противосудорожные лекарства,
- гипотензивные средства уменьшают риск разрыва аневризмы.
Лечение проводится в нейрохирургическом отделении. Взвешивается состояние пациента с риском лечения. Выбор методики зависит от типа выпячивания, расположения и размера.