Заболевания соединительной ткани — это довольно частое явление. Одна из таких болезней — дерматомиозит.
Недуг может возникнуть в любом возрасте. Не зависит от половой принадлежности — проявляется как у женщин, так и у мужчин. Симптомы дерматомиозита разнообразны. Зависят от того, какие органы и системы затронуты патологическим процессом.
Современная медицина позволяет диагностировать это заболевание на ранних этапах, когда назначенное лечение будет наиболее эффективным.
Разновидности дерматомиозита
Дерматомиозит – системная усиливающаяся патология, из-за которой в первую очередь страдают мышечные ткани и кожный покров, нарушается работа органов, что может сопровождаться гнойной инфекцией. У четверти пациентов кожные заболевания не наблюдаются. В этом случае подразумевают полимиозит. Дерматомиозит относится к классу воспалительных нервно-мышечных заболеваний. В 25% случаях наблюдается вторичная опухолевая патология. Заболевание может носить острый характер проявления, подострый или являться хронической формой.
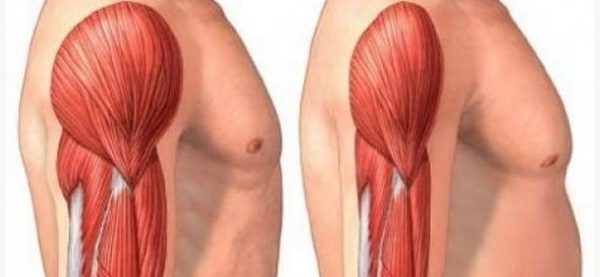
Развитию дерматомиозита сопутствует продромальный этап, клинические симптомы и период обострения. Болезнь может проходить с разным проявлением воспалительной активности (от 1 до 3).
Диагностика
Основные диагностические критерии дерматомиозита:
- клинические симптомы поражения мышечной системы и кожных покровов;
- характерные патоморфологические изменения мышечных волокон;
- электромиографические изменения;
- повышение активности сывороточных ферментов.
Основная роль в патологическом механизме развития дерматомиозита принадлежит аутоиммунным процессам, которые можно рассматривать как сбой иммунной системы.
К вспомогательным (дополнительным) диагностическим маркерам дерматомиозита относят кальцинозы и дисфагию.
Иммунологический анализ выявляет антитела к миозину, эндотелию, тиреоглобулину
Диагноз дерматомиозита ставится при наличии:
- кожной сыпи, сочетающейся с тремя любыми основными критериями;
- кожных проявлений, двух основных и двух дополнительных критериев.
Для подтверждения диагноза проводится лабораторно-инструментальное обследование:
- общий анализ крови (выявляются увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево);
- биохимический анализ крови (на повышение уровня альдолазы, трансаминаз, серомукоида, гаптоглобина, сиаловых кислот, миоглобина, фибриногена, α2- и γ-глобулинов);
- иммунологическое исследование крови (выявляются наличие неспецифических антител к эндотелию, миозину, тиреоглобулину, повышение уровня миозит-специфических антител, небольшое количество антител к ДНК и LE-клеток, уменьшение уровня IgA при одновременном повышении IgM и IgG, уменьшение числа Т-лимфоцитов, снижение титра комплемента);
- гистологическое исследование кожно-мышечного биоптата (устанавливаются утрата поперечной исчерченности, воспалительная инфильтрация миоцитов, дегенеративные изменения, выраженный фиброз);
- электромиография (выявляются фибриллярные колебания в состоянии покоя, полифазовые коротковолновые изменения, повышенная мышечная возбудимость).
Причины патологии
На сегодняшний день причина является нераскрытой. Считается, что главная предпосылка появления патологии состоит в вирусном заражении, но ни одни клинические и лабораторные исследования пока не могут доказать это со 100% вероятностью. Немаловажной составляющей является аутоиммунный процесс. 15% рассмотренных миопатий связано с онкологическими патологиями, при которых чаще всего речь идет о дерматомиозите.
Заболевание начинает проявляться легкой слабостью, недомоганием, повышенной температурой тела, потерей веса и аппетита, заболеванием кожного покрова с последующим увеличением недуга в области бедер и плеч. Дерматомиозит может протекать медленно, на протяжении нескольких месяцев, или сразу принять острую форму, что чаще всего происходит у молодого поколения.
Причины развития
На сегодняшний день точных причин, которые могут спровоцировать возникновение дерматомиозита, не существует. Ученые-медики отнесли данный тип патологии к мультифакториальной группе заболеваний (с наследственной предрасположенностью). Огромную роль в развитии заболевания играют:
- Инфекционные факторы. Подтверждением этому служат результаты проведенных исследований, доказавших, что у пациентов, которые в течение 3 месяцев несколько раз переболели каким-либо инфекционным заболеванием (например: хламидиоз, сыпной тиф), увеличиваются шансы к появлению дерматомиозита.
- Вирусные болезни. Вирус гриппа, пикорнавирусы (вызывают воспаление в кишечнике), парвовирусы (поражают суставы без дегенеративных изменений, кожу), предрасполагают к появлению ДМ.
- Бактериальные возбудители. Причина: вакцинирование против тифа и кори, прием БАДов на основе гормона роста («Неотропин», «Джинтропин»).
- Патогенетический фактор. Аутоиммунная реакция (состояние при котором иммунитет человека атакует здоровые клетки собственного организма) работает против содержимого клеток мышечной ткани (белки, рибонуклеиновые кислоты). Подобные реакции приводят к нарушению баланса между лимфоцитами и не дают притормозить слишком агрессивный иммунный ответ.
Другими предрасполагающими факторами являются:
- переохлаждение организма.
- солнечный / тепловой удар.
- травмы физического и психического типа.
- наследственная предрасположенность.
- обострение очаговой инфекции.
- аллергия на лекарственные препараты.
С учетом того, что факторов, которые могут спровоцировать развитие синдрома Вагнера (дерматомиозит), слишком много и они различны, ученые приняли решение распределить заболевание по классам.
Факторы риска
Дерматомиозит чаще всего настигает женщин, чем мужчин.
Таблица. Распределение 150 пациентов с дерматомиозитом (полимиозитом) по клиническим группам и полу.
| Диагноз | Процент больных | Процент женщин |
| Полимиозит | 34 | 69 |
| Дерматомиозит | 29 | 58 |
| Дерматомиозит или полимиозит у детей | 7 | 36 |
| Дерматомиозит или полимиозит в сочетании с новообразованием (доброкачественным или злокачественным) | 8.5 | 57 |
| Дерматомиозит или полимиозит в сочетании с другими диффузными патологиями соединительной ткани | 21 | 90 |
Большинство женщин заболевают в возрасте от 40 до 60 лет, дети – в 5-15 летнем возрасте.
Чаще всего страдают люди, работа которых связана с токсическим влиянием вредных веществ.
Факторами риска являются эндокринные болезни, гормональные сбои, инфекции и прочее
Болезнь сопровождается острыми или хроническими вирусными и бактериальными инфекциями.
Эндокринные болезни. Сбой функционирования щитовидной железы.
Гормональный сбой, климакс, период беременности.
Постоянное нахождение под палящими солнечными лучами или же, напротив, долгое пребывание на холоде.
Формы заболевания
В зависимости от причины возникновения выделяют следующие формы дерматомиозита:
- идиопатический (первичный) – заболевание начинается само по себе, без связи с какими-либо факторами, выяснить причину не представляется возможным;
- вторичный опухолевый (паранеопластический) – развивается на фоне злокачественных опухолей;
- детский (ювенильный);
- сочетающийся с другими патологиями соединительной ткани.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
При отсутствии адекватного лечения в первые два года от момента постановки диагноза погибает около 40% пациентов; причиной становятся желудочно-кишечные кровотечения и дыхательная недостаточность.
Симптомы патологии
Клиника заболевания имеет постепенное становление. По началу дерматомиозита можно обнаружить нарастающую слабость мышечных тканей, которая может усиливаться на протяжении нескольких лет. Острое развитие не особо свойственно дерматомиозиту. Основным симптомам могут сопутствовать раздражения на коже, синдром Рейно.
Синдром Рейно
Наблюдается слабость в шее, руках, что может препятствовать выполнению ежедневной работы. При более запущенных формах заболевания больным тяжело дается встать с кровати, держать на весу голову, трудно самостоятельно ходить.
Поражение мышц горла, верхних пищеварительных каналов приводит к нечетко поставленной речи, трудностям во время глотания и прохождения пищи. Нарушение диафрагмы и межреберных тканей приводит к сбоям в работе легких и развитию пневмонии. Характерная особенность дерматомиозита состоит в заражении кожного покрова. Проявляется отечность лица, сыпь на щеках, в районе носогубных складок, груди, лопаток.
Типичными симптомами дерматомиозита являются слабость, сыпь на коже, сбой работы легких
Наиболее часто наблюдается симптом Готтрона, который проявляется шелушением кожи на руках, красными пятнами на ладонях, ломкими и слоящимися ногтевыми пластинами. Естественный симптом дерматомиозита – смена пигментации и депигментации на коже, сопровождающаяся сухостью, атрофией и гиперкератозом.
В слизистой оболочке происходят процессы стоматита и конъюнктивита, проявляется отечность. Иногда можно обнаружить заболевание суставов плеч, локтей, кистей, колен и голеностопа. Ювенильный дерматомиозит сопровождается внутримышечным и внутрикожным кальцификатом в области плеч, таза и ягодиц. Кальцинаты провоцируют образование язв на кожном покрове и выход кальциевых отложений.
Системные симптомы патологии затрагивают работу:
- сердца, приводя к миокардиту и миокардиофиброзу;
- легких, что вызывает пневмосклероз и пневмонию:
- ЖКТ, провоцируя гепатомегалию и дисфагию;
- нервной системы;
- эндокринных желез, что провоцирует нарушение работы половых желез и надпочечников;
- почек, вызывая гломерулонфрит.
Дерматомиозит начинает проявляться с обычных, на первый взгляд несерьезных проблем, таких как: слабость, потеря аппетита и веса, повышенная температура, появление незначительной сыпи на коже. Постепенно болезнь начинает прогрессировать и приобретать более серьезные формы проявления. Патология может протекать медленно и затянуться на несколько месяцев или принять острую форму, которая обычно встречается у людей в молодости.
С течением времени патология прогрессирует, и симптомы становятся более выраженными
Среди симптомов можно выделить следующие.
- Подкожный кальциноз – в большинстве случаях встречается у детей.
- Антисинтетазный синдром. Проявляется острой лихорадкой, заболеванием легких и симметричностью артрита. Как правило, при таком симптоме в крови обнаруживают антител к Jo-1. Патология активно проявляется весной.
Таблица. Варианты поражения кожи при дерматомиозите.
| Варианты поражения кожи | Описание |
| Периорбитальный отек (гелиотропная сыпь) | Фиолетовая или темно-синяя сыпь, локализующая вокруг глаз. |
| Эритематозная фотосенситивная сыпь | Эритема лица в области коленей, на локтевых сгибах, шее и в области декольте. |
| Папулы Готтрона | Плотные эритематозные высыпания, часто локализующиеся над пястно-фаланговыми и проксимальными межфаланговыми суставами, над сгибательными поверхностями локтевых и коленных суставов. |
| «Рука механика» | Шелушение, болезненные трещины на коже кистей. |
| Капилляриты ногтевого ложа | Расширенные и извитые капилляры ногтевого ложа. |
| Пойкилодермия | Гиперпигментация и атрофия с наличием сосудистых звездочек, шелушений, что обусловливает пестрый характер пораженного участка кожи. |
Классификация и стадии
В зависимости от этиологического фактора, спровоцировавшего развитие дерматомиозита, выделяют следующие его формы:
- Идиопатическая форма, то есть это такой дерматомиозит, причины которого не установлены. Его диагностируют в 30-40% случаев. Он часто развивается после постановки плановой вакцины. Если идиопатическая форма болезни манифестирует у ребенка, то ее называют ювенальной. У больных с такой формой патологии снижается функционирование половых желез, надпочечников и гипоталамуса. Скелетные мышцы становятся слабыми, страдает кожа и слизистые оболочки.
- Вторичный опухолевый (паранеопластический) дерматомиозит. Он манифестирует из-за формирования злокачественных опухолей в организме. Диагностируется такая форма болезни преимущественно у пожилых пациентов. На коже появляются элементы сыпи, имеющие фиолетовый окрас. Проксимальные мышцы ослабевают, Вокруг глаз заметны отеки лилового цвета. Симптомы вторичного дерматомиозита могут напоминать симптомы первичного дерматомиозита, но при опухолевой форме болезни терапия будет неэффективной.
- Детский (ювенальный) дерматомиозит. Он диагностируется в 20-30% случаев. У больных выявляется кальциноз мышечных тканей. Сама болезнь имеет острое начало, которое сопровождается болями в мышцах, повышением температуры тела и высыпаниями.
- Смешанный дерматомиозит, который сочетается с другими заболеваниями соединительной ткани.
В зависимости от характера течения болезни различают острый, подострый и хронический дерматомиозит.
Стадии развития дерматомиозита:
- Продромальная стадия. Симптомы болезни яркие, они могут сохраняться в течение нескольких дней или нескольких месяцев.
- Манифестная стадия. У больного развиваются кожные, мышечные и другие симптомы патологии.
- Дистрофическая стадия. Она является самой тяжелой, так как при ней страдает организм в целом.
Диагностика дерматомиозита
- лабораторные факторы;
- мышечная биопсия.
Полимиозит стоит заподозрить при обнаружении у больного проксимальной мышечной слабости, проявлении без основанных болевых ощущений в мышцах. Точность диагностирования заболевания становится выше, если можно подтвердить наличие следующих проблем:
- проксимальная слабость мышечных тканей;
- кожная сыпь;
- чрезмерная работа ферментов мышц. При отсутствии чрезмерного количества креатинкиназы стоит провести обследование на повышение альдолазы либо аминотрансферазы, которые по сравнению с креатинкиназом не так специфичны;
- нарушения в мышечных тканях, которые можно обнаружить, сделав МРТ и электромиографию;
- нарушения, обнаруженные при мышечной биопсии.
Для постановки диагноза рекомендуется провести биопсию мышц
Биопсия мышц поможет ликвидировать клинически схожие проявления, в том числе миозит и рабдомиолиз, который вызван вирусным заражением. Имеющиеся нарушения, обнаруженные во время гистологического исследования, могут носить различный характер, но общим для них являются: места дегенерации и регенерации мышечных тканей, воспалительные реакции. Прежде чем приступить к лечению, стоит убедиться в точности диагноза. Это можно сделать при помощи гистологической верификации. Проводят с целью исключить хоть малейшую вероятность наличия прочих патологий мышц. Чтобы повысить степень осведомленности гистологического исследования, биоптат нужно взять из мышцы, соответствующей как можно большему перечню признаков:
- слабость на момент клинических исследований;
- изменения, полученные при электромиографии;
- обнаружение воспалительных реакций после проведения МРТ.
При помощи клинических исследований, можно убедиться, или, напротив, опровергнуть вероятность наличия болезни, дать оценку степени его осложнения, проследить перекрестные нарушения. Стоит выявить аутоантител. Вероятность выявления аутоантител равняется 75%. Более полное исследование антинуклеарных антител очень важно при обнаружении перекрестных осложнений, которые свойственны для иных аутоиммунных патологий. Приблизительно у 25% пациентов присутствуют миозитспецифиские аутоантитела. До сих пор не известно, какая связь присутствует между антителами и патогенезом.
Обратите внимание! Временное наблюдение за активностью креатинкиназы дает хорошие результаты для мониторинга заболевания. При острой мышечной атрофии деятельность фермента может сохранять нормальные показатели, невзирая на активность миозита. Информация, полученная в ходе МРТ, завышенные показатели работы креатинкиназы и биопсии мышц помогают определить миопатию и полимиозит.
Врачи часто настаивают на проведении онкоскрининга, поскольку дерматомиозит может наблюдаться при злокачественных опухолях
Некоторыми здравоохранительными органами настоятельно рекомендуется провести скрининговое обследование больным в возрасте 40 и более лет, имеющих дерматомиозит, и пациентам старше 60 лет с полимиозитом. Как правило, у людей такой возрастной категории с имеющимися заболеваниями, очень часто обнаруживают злокачественные опухоли.
Скрининг подразумевает под собой физикальное обследование, включающее:
- осмотр таза, молочных желез и прямой кишки;
- лабораторный и биохимический анализ крови;
- маммография;
- анализ мочи;
- рентгенография грудного отдела;
- прочие исследования.
Важно! Необходимость дополнительного обследования назначается на основе сведений анамнеза и физикальных данных. Иногда прописывают КТ таза и грудного отдела. Больные молодого возраста, которым не характерны клинические симптомы злокачественных образований, в скрининге не нуждаются.
Особенности протекания дерматомиозита у детей
По сравнению с взрослыми пациентами у детей дерматомиозит начинается более остро. Для продромального периода характерны:
- общее недомогание;
- повышение температуры тела;
- миалгии;
- снижение мышечной силы;
- артралгии;
- общая слабость.
Клиническая картина ювенильного дерматомиозита сочетает признаки поражения различных органов и систем, но наиболее ярко выражены воспалительные изменения со стороны кожных покровов и мышц.
У детей и подростков на фоне дерматомиозита могут образовываться внутримышечные, внутрифасциальные и внутрикожные кальцификаты, обычно локализующиеся в проекции крупных суставов, ягодиц, плечевого пояса и области таза.
Возможные осложнения
- Затруднение процесса глотания. Поражение желудочных мышц.
- Заболевание дыхательных путей, появление отдышки из-за поражения грудных мышц, что в худшем случае может привести к остановке дыхания.
- Аспирационная пневмония. За счет того, что процесс глотания нарушен, то что содержится в желудке, на вдохе может попадать в дыхательные органы, что спровоцирует появление пневмонии.
- Кальциевые отложения. Кальций может откладываться в кожном покрове, мышечных и соединительных тканях.
- Сердечно-сосудистые заболевания. Миокардит, аритмия и сердечная недостаточность.
- Сосудистые заболевания. Белая кожа на пальцах и носу во время холода свидетельствует о синдроме Рейно.
- Проблема почек. Появление почечной недостаточности.
- Высокая вероятность появления онкопатологии.
Диагностика болезни
Диагностика дерматомиозита включает в себя сбор данных по симптомам, а также проведение опроса, лабораторных и инструментальных исследований. К таковым исследованиям относятся:
- Рентген. Посредством рентгена определяются наличие кальцинатов, увеличение размеров сердечной мышцы и признаки остеопороза.
- Анализ крови. Посредством анализа выявляется состав креатинфосфокиназа, альдолазы и СОЭ. По повышенному количеству этих составляющих врач определяет наличие заболевания.
- Электрокардиография. Это исследование позволяет определить наличие нарушений проводимости и аритмий.
- Спирография. Позволяет выявить наличие дыхательной недостаточности.
- Иммунологическое исследование. Выявляется высокий титр ревматоидного фактора.
- Биопсия мышц. Если же все вышеперечисленные исследования не позволяют построить картину заболевания, тогда решающим методом является проведение биопсии. Она проводится под местным наркозом, у больного с помощью специального приспособления взимается образец участка мышечной ткани для исследования. После взятия образца проводится микроскопическое изучение для определения наличия воспаления.
После того как диагноз будет поставлен, врач примет соответствующее решение по выбору методики лечения недуга.
Лечение заболевания
Во многих случаях прописывают иммунодепрессанты. Двигательные процессы должны быть умеренными до замедления воспалительного процесса. На начальных стадиях лечения рекомендуется применять глюкокортикоиды. Взрослым, у которых болезнь протекает в острой форме, прописывают 50 мг преднизона внутрь раз в сутки. Постоянное отслеживание активности креатинкиназы считается эффективным показателем лечения: у большего количества больных спустя 2-3 месяца наблюдается ее снижение или достижение допустимых норм с дальнейшим повышением силы мышц.
Для лечения дерматомиозита назначают иммунодепрессанты и глюкокортикоиды
Когда активность фермента стабилизировалась, количество применяемого преднизона уменьшают. Если действие ферментов усиливается, доза снова повышается. Если достигнуто полное выздоровление, средство постепенно выводят из режима пациента под строжайшим наблюдением его дальнейшего состояния. Но в большинстве случаях больные взрослого возраста нуждаются в долгом лечении при помощи преднизона. Для детей предназначается 40-50 мг доза в сутки. Прекращение применение препарата детьми допускается после ремиссии.
Бывают случаи, когда у больных, которые на протяжении длительного времени употребляют большую дозировку глюкокортикоида, в результате появления стероидной миопатии повышается слабость.
При несоответствующей реакции на терапию этим препаратом и при появлении гормональной миопатии или прочих проблем, нужно уменьшить количество применяемого лекарства или отказаться от преднизолона. В этом случае стоит рассмотреть лечение иммунодепрессантами. Многие специалисты прописывают комбинированное лечение на начальных этапах терапии. Некоторые больные принимают один метотрексат в течение 5 и более лет. Терапия внутривенными препаратами может принести результат пациентам, которые не воспринимают медикаментозное лечение. Но их немалая цена не дает возможность организовать сравнительные исследования. Миозит, схожий со злокачественным образованием чаще всего разнится большей рефрактерностью по отношению к кортикостероидам. Миозит, схожий с опухолью, может утихнуть, если ее удалить.
Важно! Пациенты, имеющие аутоиммунное заболевание, имеют большую склонность к появлению атеросклероза, поэтому должны находиться под регулярным наблюдением. Постоянное и долгое лечение требует от больных профилактики остеопороза.
Лечение
Терапия дерматомиозита направлена на подавление активности аутоиммунного воспалительного процесса и обычно проводится кортикостероидами длительным курсом (1-2 года). При необходимости в схему могут включаться нестероидные противовоспалительные средства, в частности салицилаты.
При неэффективности кортикостероидной терапии назначают цитостатики, обладающие выраженным иммуносупрессивным действием.
Для терапии дерматомиозита показаны кортикостероиды длительным курсом
Для улучшения сократительной функции мышц используют инъекции Прозерина, витаминов группы В, кокарбоксилазы, АТФ.
В последние годы в комплексном лечении дерматомиозитов стали использовать плазмаферез, лимфоцитаферез.
Для профилактики формирования мышечных контрактур показаны регулярные занятия лечебной физкультурой.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
Необходимый уход за пациентами
- Спальное место человека, имеющего дерматомиозит, должно быть комфортным, мягким и сохранять тепло. Пораженные суставы должны быть ограждены от возможных микротравм.
- По врачебному назначению наложить на суставы теплый компресс.
- Нужно постоянно контролировать прием лекарственных препаратов больным, напоминать о необходимости их приема, следить за соблюдением дозировки. Отслеживать возможные отклонения от привычного состояния и проявляющиеся осложнения во время лечения.
- Контроль гигиены больного. По необходимости, оказывать помощь во время смены постельного и личного белья, приема ванны. Если прослеживаются боли в суставах и мышцах, чрезмерная слабость, больной не в силах один выполнить эти простые действия.
- Питание больного должно содержать в себе необходимые витамины, особенно витамины B, C и D, и не включать много жирных кислот. Стоит уменьшить применение поваренной соли. Еда должна быть достаточно калорийной и хорошо усваиваемой желудком, рацион – сбалансированным.
- Регулярное выполнение лечебной гимнастики. Физические упражнения должны быть направлены на работу с пораженными мышцами и суставами, отдельными группами мышц. При обнаружении дерматомиозита стоит выполнять специальные гимнастические упражнения для мускулов лица. Во время упражнений происходят активные и пассивные нагрузки на все суставы. Проведение лечебных процедур должно происходить на момент слабой активности иммуновоспалительных процессов при полном наблюдении состояния пациента.
- С учетом того, что лечение требует немалого времени, есть вероятность появления различных осложнений от используемых лечебных средств (особенно при применении цитостатика и глюкокортикостероида). Стоит уделить особое внимание постоянным беседам с больным, в ходе которых стоит доносить необходимый смысл осуществляемой терапии, убеждая больного проявлять больше терпимости и сдержанности, направляя на положительные мысли и заряжая хорошими эмоциями. Не менее важно разговаривать с семьей больного. Стоит ввести их в курс дела и осветить суть и нюансы заболевания, установленный курс лечения, ознакомить с возможными осложнениями и убедить их быть терпимыми при оказании больному необходимой помощи и поддержки.
- Стоит оказать помощь больному при оптимальной организации его дня, продумать его рабочее время и периоды отдыха. От ночной работы лучше отказаться, минимизировать физические нагрузки и оградить от эмоциональных всплесков.
За больным дерматомиозитом необходим постоянный уход и контроль
Как лечить дерматомиозит
Препаратами выбора в лечении больных с дерматомиозитом являются глюкокортикостероиды. Это вещества с высокой противовоспалительной активностью. Особенно эффективны они при назначении в адекватной для стадии заболевания дозе, желательно на ранних сроках.
Основным глюкокортикостероидом в лечении дерматомиозита является преднизолон. Его назначают в таблетках, в дозе до 100 мг в сутки, в 4-6 приемов. Обычно за 1-2 недели терапии гормонами состояние больного значительно улучшается: восстанавливается тембр голоса, больной перестает поперхиваться при еде, уменьшаются отеки, боли и слабость в мышцах.
После достижения максимального эффекта дозу преднизолона начинают постепенно снижать. Это делается для того, чтобы найти то количество таблеток в день, которое поможет пациенту сохранять удовлетворительное состояние и избегать периодов обострения.
К сожалению, преднизолон, как и другие глюкокортикостероиды, имеет ряд побочных эффектов:
- Образование эрозий и язв в желудке и двенадцатиперстной кишке.
- Присоединение инфекций.
- Повышение уровня сахара в крови.
- Кардиомиопатия.
- Панкреатит и панкреонекроз.
- Артериальная гипертензия.
- Психозы (особенно у женщин климактерического возраста).
Иммунодепрессанты назначаются для борьбы с иммунной системой, которая поражает собственные ткани. Лекарством выбора является азатиоприн. Назначают его по 2-3 мг на кг массы тела пациента. Азатиоприн обычно вводят в схему лечения, если терапия одним преднизолоном не дает желаемого эффекта.
Профилактика и прогноз дерматомиозита
При тяжелых и запущенных формах заболевания риск летального исхода в первые пару лет развития патологии приближен к 30-40% всех случаев, особенно в результате заболевания дыхательных путей и кровоизлияния желудка. При всей тяжести заболевания появляются контрактуры и постепенно отнимаются конечности, что в дальнейшем заканчивается тем, что больной становится инвалидом. Своевременное оказание помощи и установление терапевтического курса поможет предотвратить развитие болезни и улучшить дальнейший прогноз.
Если больному была оказана своевременная помощь, осложнений не возникнет
Особых профилактических рекомендаций по лечению патологии не разработано.
Неспецифические способы профилактики дерматомиозита включают: наблюдение у ревматолога, контроль приема лекарственных средств.
Больных стоит избегать причин, которые провоцируют обострение заболевания, а именно: длительного нахождения на солнце и холоде, простуд, абортов, депрессий, постоянного контакта с химическими препаратами, прием лекарств, на которые имеется аллергия.
Женщины должны согласовывать беременность с ревматологом.
Немаловажную роль играет своевременное выявление и лечение злокачественных образований.
Санаторно-курортный отдых не рекомендуется.
Профилактика
Первичные меры профилактики дерматомиозита не разработаны. Вторичная профилактика направлена на предотвращение обострений заболевания и снижение активности воспалительного процесса. Она включает:
- санирование очагов хронической инфекции;
- ограничение физических нагрузок;
- избегание чрезмерной инсоляции и переохлаждения;
- соблюдение режима дня;
- диспансерный контроль ревматолога;
- тщательное соблюдение назначенной врачом схемы медикаментозной терапии.
Видео с YouTube по теме статьи:
Подводим итоги
Дерматомиозит – крайне неприятное заболевание, избавиться от которого не слишком просто. Однако чем раньше больной обратиться за помощью и начнет терапию, тем легче для него пройдет эта болезнь и тем быстрее он сможет вновь жить полной жизнью.
К сожалению, предотвратить такую патологию сложно, поскольку точной причины развития заболевания до сих пор не обнаружено. Однако если человек будет вести здоровый образ жизни, то риск развития такой болезни будет сведен к минимуму.
Прогноз для жизни
При запущенном течении дерматомиозита летальность в первые 2 года развития заболевания достигает 40%, главным образом, вследствие поражения дыхательной мускулатуры и желудочно-кишечных кровотечений. При тяжелом затяжном характере дерматомиозита развиваются контрактуры и деформации конечностей, приводящие к инвалидности.
Другие болезни — клиники в
Клиника восточной медицины «Саган Дали»
+7
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
0 Написать свой отзыв
Семейные
Центр китайской медицины «ТАО»
+7
- Консультация от 1000
- Массаж от 1500
- Рефлексотерапия от 1000
0 Написать свой отзыв
Семейные
Клиника «Ваше здоровье плюс»
+7
- Консультация от 1850
- Рефлексотерапия от 2000
- Неврология от 500
0 Написать свой отзыв
Показать все клиники Москвы
Причины
Патология полиэтиологическая, ей предшествует множество факторов:
- латентные инфекционные агенты: вирусы гриппа, парагриппа, гепатита B, пикорнавирусы, парвовирусная инфекция, бактериологические возбудители болезни Лайма и бета-гемолитические стрептококки группы А, простейшие, например, токсоплазмы;
- злокачественные новообразования;
- вакцинирование от тифа, кори, паротита, холеры, краснухи;
- терапия Д-пеницилламинами, гормонами роста.
Другие болезни — специалисты в Москве
Батомункуев Александр Сергеевич
Массажист
Закревская Наталья Алексеевна
0 Написать свой отзыв
РевматологТерапевт
Патогенез
Начинается патогенетический процесс с неспецифического воздействия — переохлаждения, избыточной солнечной инсоляции, вакцинации, острой интоксикации, травм и прочих экзогенных факторов. Он связан с наличием инфекционных агентов, внедренных в геном мышечных клеток, изменениями нейроэндокринной реактивности или генетической предрасположенностью — наличием антигенов гистосовместимости HLA, связанных с B8 либо DR3.
При дерматомиозите происходит развитие иммунновоспалительной реакции, направленной на деструкцию измененных внутриядерных структур клеток мускулатуры и кожи. Благодаря перекрестным реакциям в иммунное поражение вовлекаются родственные по антигенам клеточные популяции. Микрофагальные механизмы элиминации из организма иммунокомплексов приводят к активации фиброгенеза и системного воспаления мелких сосудов. Гиперреактивность иммунной системы направлена на разрушение внутриядерного строения вириона, она проявляется наличием в кровотоке антител Mi2, Jo1, SRP, а также аутоантител к ядерным белкам и другим антигенам растворимого типа.
Симптомы дерматомиозита
Дерматомиозит (полимиозит) — системное поражение поперечнополосатой мускулатуры (подобно патологии сосудов при узелковом периартериите); симптомы дерматомиозита делают очевидным большое значение мышечной системы в физиологии и патологии. Главным проявлением дерматомиозита и его симптомом является тяжелейшее поражение скелетных мышц, включая мышцы глотки, гортани, грудной клетки и диафрагмы, приводящее к полной обездвиженности больных, явлениям дисфагии, дизартрии, недостаточной вентиляции легких с частым присоединением аспирационной пневмонии. Многие проявления и симптомы, имеющие миогенное происхождение, могут быть приняты за висцериты или за поражение нервной системы.
Полимиозит беден собственно висцеритами, особенно если сердце включить в мышечную систему; вовлечение в патологический процесс легких, почек и других органов наблюдается редко, но ангииты, проявления гиперергической реакции ретикулоэндотелиальной системы и другие общеаллергические проявления дерматомиозита отмечаются так же, как при других коллагенозах.
Симптомы дерматомиозита (полимиозита) проявляются преимущественно:
- кожными признаками,
- мышечной симптоматикой,
- болями,
- слабостью,
- утомляемостью,
- общими признаками: исхуданием,
- анорексией,
- температурной реакцией.
Дерматомиозит и полимиозит
Дерматомиозит — это болезнь, при которой поражаются двигательные функции, при этом проявляется сильное покраснение кожи, вызванное расширением капилляров. Но, если кожа не поражается, то болезнь называется полимиозит (системное воспаление мышц, при котором поражаются поперечно-полосатые мышцы ног и рук).
Заболевание может быть в юном возрасте, но называется оно ювенильный дерматомиозит. Вместе с полимиозитом формируются системные ревматические заболевания, характеризующиеся воспалением мышц и болью в мышечных тканях.
Особенности процесса лечения болезни
При любой из форм протекания заболевания назначается терапия глюкокортикостероидами (кортикостероидными гормонами). Во время применения стероидных гормональных препаратов наблюдаются положительные изменения в течении болезни. Специалисты назначают большие суточные дозы гормональных лекарств: Преднизолон – 60–80 мг, Дексаметазон – 6–8 мг на протяжении 2–3 месяцев и дольше.
Когда врач констатирует положительный результат лечения, он может дать рекомендации по снижению дозировки гормональных препаратов. Гормональные лекарства можно отменять полностью только в случае достижения стойкой ремиссии.
Вследствие принятия глюкокортикостероидов рассасываются уплотнения кожных покровов и мышечных тканей, нормализуется процесс глотания, возможность говорить, налаживается деятельность сердечно-сосудистой и дыхательной систем. Положительный эффект нарастает медленными темпами, ведь сначала налаживаются функциональные способности мышц гладкой мускулатуры, потом – поперечно-полосатых волокон.
Можно применять при заболевании такие средства:
-
препараты пиразолонового ряда (дозировка стандартная);
- антибиотики. При тонзиллите и гайморите, а также других вторичных инфекциях;
- витамины В1, В2, В6, В12 в инъекциях, а также витамин С внутривенно. Назначают при комплексном подходе к лечению;
- Прозерин, АТФ, Кокарбоксилаза, Неробол (улучшают работу мышц);
Когда острая фаза болезни прошла, нужно начинать выполнять упражнения лечебной гимнастики, делать массаж рук и ног. Прогноз при этом заболевании удовлетворительный, когда больной начал своевременный прием оптимальных доз гормональных средств.
Если специалисты вовремя диагностировали болезнь и назначили лечение, дерматомиозит удается контролировать. Для хронической формы заболевания характерна волнообразность клинических признаков.
Анализы и диагностика
При подозрении на дерматомиозит необходим первичный осмотр и изучение состояния больного, сбор данных анамнеза и жалоб. В анализах крови можно выявить:
- незначительное повышение СОЭ;
- умеренный лейкоцитоз;
- увеличенное количество миоглобина, фибриногена, креатина, мочевой кислоты, гаптоглобинов, серомукоида, α-2- и γ-глобулинов;
- повышение ферментативной активности, вызванной мышечным распадом, наибольшее диагностическое значение имеет креатинфосфокиназа, лактатдегидрогеназа, АЛТ, АСТ, альдолаза.
При полимиозите важны электромиографические исследования нормальной электрической активности расслабленных мышц, низкоамплитудной — при их произвольных сокращениях, а также изучение коротких, полифазных потенциалов моторных единиц, выявляющих спонтанные потенциалы фибрилляции.
Для подтверждения диагноза следует провести:
- биопсию мышц;
- иммунологические пробы антител Jo 1 к гистидил-транспортной РНКсинтетазе;
- рентгенографию и УЗИ для выявления альвеолита, пневмонии, кальцинатов, остеопороза или других глубинных изменений.
Дерматомиозит: общие сведения
Дерматомиозит (болезнь / синдром Вагнера-Унферрихта) — редкое воспалительное заболевание хронического характера. Развиваясь в организме человека, оно видоизменяет кожный покров и мышцы, влияя на их двигательную функцию. Если недуг поражает гладкую и скелетную мускулатуру, при этом не затрагивает кожу, что случается в 25 % всех клинических случаев, то его диагностируют как полимиозит (другое название дерматомиозита).
Для справки! В год дерматомиозит диагностируют у 5 человек на 1 млн. населения. Женский пол более подвержен данному типу заболевания, чем мужской. У взрослых болезнь возникает чаще, чем у детей.
Симптомы заболевания
Первое подробное описание дерматомиозита было опубликовано в 1940 году:
- Начинается заболевание с субфебрильной температуры (37,1 — 38°С).
- У пациента возникает фоточувствительность кожи (чрезмерная чувствительность к солнечному свету вызывает покраснение, шелушение кожи).
- Выпадают волосы, на кожном покрове головы появляются очаги покраснения.
- Чувствуются боли в области бедра и конечностях.
- Больной быстро теряет вес.
- Происходит поражение кожного покрова: отекает внутренняя оболочка век и роговица (наружная оболочка глаз), а также область под глазами.
- На коже в области суставов появляются аномальные покраснения с глянцевым блеском. После того, как эти очаги исчезают, кожа уже не выглядит как прежде, она атрофируется (эпидермис истончается, становится сморщенным и обезвоженным). Позднее развивается пойкилодермия (гиперпигментация, расширение мелких кровеносных сосудов).
- На слизистой ротовой полости образуются воспаленные очаги (от чёрно-красного до сине-красного цвета). Язык, губы и нижняя десна отекают, на них появляются болезненные язвы. Утолщается и слущивается слизистая щек, поверхности языка и уголков губ.
- Нарушается мимика лица, оно приобретает выражение страха, лоб высоко поднят.
Для справки! Из-за того, что при дерматомиозите на коже возникают голубовато-фиолетовые пятна, патология получила дополнительное название — «Лиловая болезнь».
Патологические изменения мышц
Вслед за атрофией кожи происходит поражение мышц. Такое состояние дает о себе знать ощущением болезненности и невозможности расслабить мускулатуру тела. Состояние больного ухудшается, наступает атрофия мышц, снижается их физическая сила. Мышцы-сгибатели практически все время находятся в сокращенном состоянии, что не позволяет крови полноценно доставлять к мышечным волокнам питательные вещества.
Изменение функций гладкой мускулатуры
Помимо поражения кожи и скелетной мышечной ткани, дерматомиозит может стать причиной патологии сердечной мышцы. В результате чего, у больного может появиться тахикардия (учащенное сердцебиение), аритмия (нарушение частоты ударов), экстрасистолия (неправильное сокращение сердечных камер).
Отрицательно может сказаться заболевание и на гладкой мускулатуре тела, в частности ЖКТ (желудочно кишечного тракта), вызывая дисфагию (расстройство глотания), болезненные спазмы в желудке, язвенные образования на слизистой.
Другие нарушения в организме
- Сосуды. В некоторых случаях дерматомиозит (синдром Вагнера) становится причиной спазма сосудов головного мозга, вызывая кислородное голодание его клеток.
- Легкие. Патология также может затронуть легкие и спровоцировать такие заболевания как бронхопневмония (воспаление стенок бронхиального дерева) и проникновение в легкие инородных тел по причине расстройства глотания (аспирация).
- Лимфосистема (часть сердечно-сосудистой системы). При дерматомиозите из строя может выйти лимфатическая система, что грозит организму возникновением злокачественных и доброкачественных опухолей, а также увеличением селезенки.
- Нервы. Кроме внутренних органов, дерматомиозит отрицательно сказывается на работе нервной системы больного. Такое состояние дает о себе знать нарушением психики и болью при надавливании на крупные нервы, которые располагаются в пояснично-крестцовой зоне, в области шеи и конечностях.
- Скелет. Если дерматомиозит длится несколько месяцев, то патологические изменения затрагивают и скелет. У больного на фоне бездействия возникает атрофия скелета, что сказывается на функции опорно-двигательного аппарата.
- Глаза. В глазном дне возникают атрофические очаги, поражается сетчатка, что становится причиной расстройства зрения.
Недуг у детей
Для ювенильного (детского) дерматомиозита характерны симптомы воспаления мышц, слабость, что в последующем приводит к ограничению физической активности. Характерной особенностью заболевания у детей, отличающего его от дерматомиозита взрослого человека, считается формирование болезни без возникновения опухолей.
Причины появления у детей рассматривают чаще со стороны влияния инфекций. Существует суждение, что заболевание дерматомиозита в молодом возрасте обусловлено наследственностью. Огромную значимость в формировании болезни имеет облучение поверхностей солнечным светом. К главным признакам ребяческого (ювенильного) дерматомиозита необходимо причислить воспаление мышц, мускульное бессилие, дерматологические высыпания, болезни кожи, заболевания легких и кишечного тракта.
В результате чрезвычайно быстрого распространения болезни в детском организме, именно дети умирают чаще взрослых. Смертельные исходы зафиксированы уже в течение первых лет болезни. Естественно, если грамотно подойти к процессу лечения и в течении всего заболевания выполнять рекомендации доктора, пить необходимые лекарства и всячески улучшать функции мышц, то болезнь можно побороть. В среднем лечение длится в течение трёх лет, однако в отдельных вариантах – до 15 лет.
Классификация заболевания
Существующие формы дерматомиозита различают с учетом происхождения и течения заболевания:
- Первичный.
- Вторичный (опухолевый).
- Детский (ювенильный).
- Полимиозит.
Первичный (клиническая картина)
Характеризуется ослаблением скелетных мышц, проявлениями на слизистых оболочках и коже (100 % поражение, отечность, покраснение).
Патология развивается постепенно, но также может быть острой и хронической:
- В первом случае заболевание проявляет себя отечностью и гиперемией (переполнение сосудов кровью) вокруг глаз и на открытых частях тела (лицо, шея, кисти рук). Болью в области суставов и мышц, мышечной слабостью. Появлением субфебрильной температуры (37,1 — 38°С).
- При остром дерматомиозите (синдроме Вагнера) у больного наблюдается лихорадка с температурой 38 — 39°С. Резко ухудшается общее состояние здоровья. Возникают ярко выраженные воспаленные очаги на коже лица, конечностях и туловище. Интенсивно ослабляются мышцы, вплоть до потери двигательных функций.
- Хроническая форма дерматомиозита выражается появлением высыпаний на кожном покрове еще до поражения гладкой мускулатуры, которое развивается постепенно и не является таким ярко выраженным, как при первых двух формах.
Вторичный синдром
Патология дает знать о себе фиолетовой сыпью на коже и ослаблением проксимальных (ближайших к телу) мышц. Вокруг глаз появляется отечность с лиловым оттенком.
В 25 % клинических случаев у больных дерматомиозит сочетается с появлением злокачественного новообразования. У одних пациентов болезнь развивается до появления неоплазмы (опухоли) за 30-60 дней, у других одновременно с появлением новообразования, у остальных — после того как была диагностирована опухоль. Медики объясняют данный фактор возрастной особенностью и наличием ревматических заболеваний.
Сочетание дерматомиозита с опухолью наблюдается у мужского пола в 3 раза чаще, чем у женщин. Хотя именно женский пол преобладает среди пациентов, больных полимиозитом.
Развитие опухолевого дерматомиозита объясняется несколькими факторами:
- Возможной перекрестной реакцией между мышечными и опухолевыми антигенами (производители антител, вызывают иммунный ответ организма).
- Активирование скрытой вирусной инфекции (например, цитомегаловирус, герпес разных видов) с последующим иммунным ответом и развитием синдрома Вагнера.
Клинические симптомы вторичного ДМ могут совпадать с первичным (идиопатическим), но в данном случае отличие сводится к отсутствию реакции больного организма на проводимое лечение.
Детский дерматомиозит
У детей синдром Вагнера чаще всего появляется в возрасте 4 — 10 лет, одинаково как у мальчиков, так и у девочек. Практически в половине клинических случаев патология начинается остро (появляется резкая боль в мышцах, высыпания, температура). Симптомы и течение заболевания подобны картине развития дерматомиозита у взрослых.
Отличительные особенности сводятся к:
- Острому началу патологии.
- Сильному поражению мелких сосудов головного мозга.
- Наличию жидкости в отечных областях, в том числе в воспаленных суставах.
- К последствию в виде отложения солей в мягких тканях.
Начинается детский дерматомиозит с лихорадки, появления резкой боли в мышцах. Пациент чувствует общую слабость, в течение первых двух дней заметно теряет вес. Отдельные участки кожи лица приобретают лиловый оттенок, либо появляются лиловые и красные высыпания в области вокруг глаз, в некоторых случаях сыпь ярко заметна на щеках, шее, кистях рук, стопах, сзади и спереди грудной клетки.
Для справки! Параллельно может развиваться: отечность кожного покрова и подкожной клетчатки, могут воспаляться ткани, окутывающие суставы (с появлением в них жидкости).
Нарастает мышечная слабость, это приводит к обездвиженности пациента. Нередко такое состояние сопровождается ощущением боли, в результате чего иногда возникает необходимость в уточнении диагноза. Симптомы болезни начинают походить на полиартрит (воспалительное заболевание суставов).
Хотя, если в этот период дает о себе знать дисфагия (нарушение глотания) и дисфония (проблемы с голосом), то в диагнозе дерматомиозит специалисты могут не сомневаться. Если только последние два нарушения, не являются результатом неврологического заболевания. По этой причине диагноз не может быть поставлен без проведения дифференциальной диагностики, которая позволяет вычислить единственную вероятную болезнь у пациента.
Основной причиной, способной привести к летальному исходу у детей, является интенсивное изменение мускулатуры дыхательного аппарата с последующим возникновением дыхательной недостаточности. Если описанное состояние сопровождается пневмонией застойного (воспаление легких с застоем кровообращения) или аспирационного (инфекционно-токсическое повреждение, при вдыхании инородного тела) характера, то при недостаточном лечении, иногда при остром или вялом течении болезни наступает летальный исход.
Полимиозит (разновидность ДМ)
Патология поражает скелетную мышечную ткань, преимущественно конечностей. Сопровождается болевым синдромом, ослаблением и атрофией мышц. При полимиозите патологические изменения также охватывают гладкую мускулатуру легких и сердца.
С целью диагностики заболевания пройдите консультацию у ревматолога, терапевта, дерматолога. Вам назначат:
- Сдачу анализов на лабораторные исследования.
- Электромиографию (для оценки функционального состояния мышц).
- Биопсию (возьмут мышечную ткань на изучение).
- УЗИ и ЭКГ (для обследования внутренних органов).
Что касается лечения, то его проводят с помощью стероидных гормонов (таблетки «Преднизолон»). Но если результат отсутствует, что случается в 50 % случаев, тогда больному назначают иммунодепрессанты («Метотрексат» для внутривенного введения).
Важно! В качестве альтернативы может быть использован «Азатиоприн», но с условием ежемесячной оценки состояния печени посредством биохимического теста.
Что касается прогноза полимиозита, то самый неблагоприятный исход ожидает пациентов с острой формой болезни, особенно при неграмотном лечении организма. Смерть пациента может наступить в результате осложнений в виде возникновения легочно-сердечной недостаточности или развития пневмонии.
Больше о симптомах, диагностике и лечении полимиозита расскажет специалист в предложенном видеоматериале. Из него вы узнаете, у каких врачей нужно получить консультацию, какие анализы нужно сдать для подтверждения диагноза.
Что запомнить:
- Дерматомиозит — серьезное воспалительное заболевание, поэтому при первых симптомах его развития следует обратиться к врачу-ревматологу.
- Оставляя заболевание без лечения, вы повышаете риск летального исхода.
- Вылечить ДМ без применения гормональных препаратов невозможно.
- Отмена высоких доз лекарств должна происходить постепенно.
- Профилактических мер по отношению к ДМ е существует, но после лечения патологии обязательно нужно встать на учет и принимать назначенные лекарства с целью поддержки здоровья.
Симптоматика
- мышечный синдром. Для него характерно появление болей в мышцах при попытке совершать любые движения, а также при прощупывании мышечных волокон. Появление болей сопровождается мышечной слабостью, которая постепенно прогрессирует. Из-за этого человек не может нормально совершать привычные для него движения. Поражённые мышцы отекают и становятся более плотными. Если данные симптомы были замечены не вовремя, и не было проведено адекватное лечение, то со временем в поражённых мышцах начнутся процессы атрофии и миофиброза;
- суставной синдром. В этом случае поражаются мелкие суставы кисти, а также лучезапястные суставы. Симптомы выражены ярко. В месте поражения сустава отмечается покраснение, отёчность и болезненность;
- поражения внутренних органов. У 50% пациентов больных полимиозитом, отмечаются боли в животе, анорексия, диарея или запор. В некоторых случаях возможно развитие эрозивного поражения слизистой оболочки ЖКТ. В случаи поражения дыхательной мускулатуры развивается пневмония. Также страдает и ССС — у пациента с полимиозитом развивается аритмия, сердечная недостаточность, синдром Рейно. Если появились симптомы данных заболеваний, то лечение следует проводить только комплексное и в условиях стационара. Народные средства в этом случае не помогут.
Симптомы полимиозита
Cимптомы
Симптомы патологии проявляются поэтапно и чаще всего возникают после перенесенной вирусной инфекции:
- кожная сыпь темного цвета и эритематозного типа (при дерматомиозите);
- образование подкожных кальцинатов (характерно для детей);
- ослабленность проксимальных мышц;
- полиарталгия;
- дисфагия;
- синдром Рейно;
- гипертермия;
- кашель и диспное (при поражении легких);
- снижение массы тела;
- общая слабость, утомляемость;
- аритмия (при поражении сердечной мышцы);
- рвота с кровью, нарушения целостности кишечника (при поражении ЖКТ).
Признаки миозитов зависят от области и степени поражения мышц.
Фото дерматомиозита и полимиозита
Симптомы и кожные проявления
Лечение болезни носит волнообразный и нарастающий характер. Проанализируем формы заболевания:
- Острая форма заболевания. Спустя 6 месяцев прослеживается поражение большей части мышц. В данном случае человек не в силах сам передвигаться и есть. Прослеживаются речевые расстройства. У больного наблюдается температура тела выше 37 градусов. Пациент, у которого острая форма болезни дерматомиозита, может умереть по причине воспаления в тканях легких либо по причине синдрома, вызванного нарушением функции миокарда, который сформировался в результате поражения мышцы сердца.
- Подострая форма заболевания. Прослеживается стабильное возобновление недуга после того, как будет полное выздоровление, симптомы поражения внутренних органов возрастают. Если пациент соблюдает советы профессионала, болезнь не закончится летальным исходом, но неспособность передвигаться все же останется.
- Форма затяжного характера — хроническая. Данная форма болезни относится к самой удачной, поскольку происходит разрушение только определенных групп мышц. Так, не нарушается работоспособность больного. Отягощения дерматомиозита могут сформироваться у юных парней по причине возникновения в организме кальциноза. Вследствие этого развивается неподвижность сустава.
Появляются разнообразные признаки воспалительного характера на кожных покровах, что проявляется в отдельности либо совокупно на различных стадиях. Изменения кожи при болезни дерматомиозита появляются раньше в мышечных тканях – в течение пары месяцев и даже лет.
Рассмотрим главные симптомы заболевания:
- высыпания в варианте папул, пузырей;
- отек кожи и подкожные кровоизлияния;
- покраснение на веках, около глаз, над губами, на скулах, в области спины, шеи, на боковых стенках носа;
- алые, розоватого оттенка, облезающие пятнышки над суставами пальцев рук, коленей;
- чрезмерная суховатость кожи;
- ломкость ногтевых пластинок.
При нарушении ткани мышц появляется слабость, невысокая температура. От первых признаков заболевания до проявленной симптоматики в основной массе ситуации проходит период до 6 месяцев. Возрастание нарушений врач описывает в варианте таких признаков у пациента:
- появляются болезненные ощущения в мышцах в состоянии покоя, а также во время надавливания;
- усиливающая слабость мышц шеи, рук и ног, брюшной зоны;
- больной не может держать голову;
- аномальное увеличение и уплотнение мышц;
- плохая речь;
- невозможность глотания по причине того, что у пациента ослабление мышц горла и пищевого тракта.
Также можно охарактеризовать появление заболевания по другим признакам и выделить следующие симптомы:
- температура до 39 градусов;
- выпадение прядей;
- дыхание тяжелое с хрипами;
- кислородное голодание;
- воспаление легких;
- фиброз в альвеолярных стенках;
- боли в суставах и слабость;
- заболевания пищеварительной системы;
- белок в моче по причине разрушения белковых соединений мышц.
Диагностика заболевания
Диагностировать полимиозит становится возможным при явно выраженных признаках, учитывая электромиографические данные, лабораторные анализы.
Критерии диагностики болезни
Для определения наличия болезни существуют диагностические критерии:
- Гелиотропная сыпь (локализуется в области век, имеет красновато-фиолетовый окрас).
- Признак Готтрона (пятнистость, которая возникает на кистях рук).
-
Эритема области локтевых и коленных суставов.
- Ослабленные мышцы рук и ног, туловища.
- Возрастание активности креатинфосфокиназы в крови.
- Ощущения болезненности мышечных тканей при надавливании.
- Недеструктивный артрит и /или артралгии.
- Наличие воспалительных процессов.
- Характерные изменения, выявляемые в мышцах и прилежащих мягких тканях при проведении гистологического исследования.
Именно такие критерии свидетельствуют о развитии болезни. Каждый врач должен тщательно исследовать нарушения в состоянии здоровья больного, чтобы вынести правильный диагноз, не спутав эту болезнь с другими.
Диагностические результаты, свидетельствующие о прогрессивном течении полимиозита:
- иногда диагностируется малокровие;
- ферменты отличаются нарастающей активностью;
- увеличивается креатинин мочи;
- истончаются мышечные волокна, теряется их поперечная исчерченность, нарушается трофика, часто вплоть до некрозов.
Диета при дерматомиозите
Витаминно-белковая диета
- Эффективность: 5 кг за 7-10 дней
- Сроки: до 14 дней
- Стоимость продуктов: 1700-1800 руб. в неделю
Так как патология может поражать мышцы глотки и вызывать дисфагию, больным рекомендовано питание перетертой и жидкой пищей. В рационе должны присутствовать:
- свежевыжатые соки;
- овощные крем-супы и пюре;
- легкий диетический белок в достаточном количестве.
Причем важно сохранять нормальные пропорции БЖУ и использовать натуральные продукты, а также здоровые способы их обработки.
Дерматомиозит и склеродермия разные заболевания
Дерматомиозит (полимиозит) следует считать самостоятельной нозологической формой в рамках как первичного, так и вторичного варианта. Вся семиотика болезни, значительность поражения мышц, определяющая обычно и исход заболевания при относительной скудости висцеральных проявлений, своеобразие возможных этиологических факторов свидетельствуют о самостоятельности болезни. Неоднократно проявлялась тенденция сближать дерматомиозит со склеродермией или с системной красной волчанкой в более тесные группировки (или даже в нозологические группы) по наличию несколько сходных проявлений. Конечно, при этих заболеваниях есть элементы поражения одних и тех же систем — мышечной, кожной, но ведь известны внешне близкие патологические проявления полимиозита, например суставов, даже при столь далеко стоящих друг от друга заболеваниях, как ревматоидный артрит и лейкемия, ревматизм и билиарный цирроз печени и т. д. И само поражение суставов при этих страданиях имеет существенное различие. Также и в дерматологии, вообще объединяющей болезни по принципу патологии одной системы, могут быть трудности в разграничении, например, между экссудативным эритродермическим псориазом, злокачественной пузырчаткой и красной волчанкой (генерализованной, дискоидной), остающихся, однако, в представлении всех дерматологов самостоятельными заболеваниями. Аналогичным образом следует оценивать и поражение мышц или кожи при полимиозите, системной красной волчанке и склеродермии. Как кожные проявления, так и кальциноз при дерматомиозите и склеродермии резко разнятся по стереотипу, течению и прогнозу (Muller и соавторы, 1959). Таким образом, трудно согласиться с авторами, которые сближали и выделяли дерматомиозит и склеродермию как бы в особую подгруппу коллагенозов (Talbott, 1961). Правильной считается следующая формулировка Н.Г. Гусевой:
«Дерматомиозит и склеродермия — это две различные нозологические формы, относящиеся к одной группе коллагеновых болезней. Поражение кожи (иногда с маскообразностью лица), суставов, явления дисфагии и другие признаки, способствующие иногда отожествлению этих форм, имеют лишь внешнее сходство и совершенно различное происхождение».
Лечение народными средствами
Дерматомиозит трудно поддается лечению, однако, проявляя терпение, можно добиться результатов с применением народных средств.
Нужно понимать, что лечение растениями используется в период снижения признаков и ярко выраженных симптомов. Ведется лечение весною и в осеннее время, чтобы предупредить появление обострения. Курс лечения длится в течение месяца.
Рассмотрим народные методы лечения:
- Лечение в качестве прикладывания компрессов и примочек. Для приготовления компресса нужны такие ингредиенты, как листья и почки ивы (по 1 ст. л.). Все компоненты заливаются водой и завариваются. После охлаждения можно приложить к болезненным участкам тела.
- Также можно воспользоваться следующим рецептом и сделать примочки: берем алтей (1 ст. л.) и заливаем его стаканом кипятка, завариваем.
- Для приготовления мазей понадобится ива и масло сливочное. После приготовления лекарство можно наносить на пораженные зоны.
- Отлично помогают при болезни дерматомиозита такой состав ингредиентов: овес (500 г), молоко (литр или полтора). Приобретенный состав отправить на маленький огонь и в течение двух минут варить. После того как настойка остудилась, ее необходимо процедить. Лечение длится в течение месяца, в день можно выпить до стакана отвара.
Причины, лечение, последствия
Когда нельзя определить причину заболевания Вагнера, то такой тип врач относит к варианту идиопатического дерматомиозита. Может начинаться остро, но чаще развивается медленно, отличаясь кожными и мышечными проявлениями:
- при инфекции, вызванной паразитами, или при инфекции вирусного типа;
- когда у пациента злокачественная опухоль.
На формирование болезни оказывает большое влияние присутствие аллергена. Иногда встречается переходный вид, между дерматомиозитом и заболеванием соединительной ткани (склеродермией), что свидетельствует о восприимчивости к аллергенам и наследственности.
Можно выделить главные опасности, влияющие на появление заболевания:
- обморожение;
- аллергический ответ на медикаменты;
- гормональный сбой.
На фото заметны симптомы дерматомиозита, лечение зависит от специфики болезни. Когда выражены признаки поражения мышц, нужно отправиться к врачу ревматологу. Также консультация необходима у таких докторов:
- врача, специализирующегося на лечении различных инфекций;
- врача, который осуществляет диагностику и лечение доброкачественных и злокачественных новообразований;
- врача, специализирующегося на заболеваниях кожи.
Болезнь нужно лечить глюкокортикостероидами. Данные вещества очень эффективны при снятии воспаления, поэтому лучше всего начать прием препаратов при первых проявлениях заболевания.
Из глюкокортикоидов чаще применяют препарат Преднизолон. Его назначают для приема в течение 2 недель. В результате со временем возвращается речевая функция, уменьшается отек кожи, болезненность, слабость.
Препарат Ритуксимаб применяется при лечении ревматоидного артрита.
При сыпи врач может назначить препарат Гидроксихлорохином.
Как протекает
Существует всего три теории возникновения болезни: генетическая, инфекционная и иммунная. Все эти теории тесно связаны между собой, о чем говорят анализы пациента, благодаря которым обнаруживают нарушения иммунитета, так в мышечной ткани находят иммунные клетки организма.
Если пациент длительно время заражен какой-либо инфекцией, ее клетки поселяются в мышечной ткани, на что организм реагирует бурной иммунной реакцией. Как правило, толчком к этому становится стресс или переохлаждение, гормональные перестройки, вакцинации и другие факторы.
Протекает заболевания достаточно тяжело, при острой форме поражаются мышцы и внутренние органы, пациент не может двигаться, у него повышается температура и появляется лихорадка. Если терапию назначают неадекватно или несвоевременно, болезнь переходит в хроническую форму. Если совсем не лечить полимиозит, возможен летальный исход.
При хронической форме заболевания нарушается двигательная активность отдельных группы мышц, они атрофируются, человек не может шевелиться. Воспаление нередко переходит на другие группы мышц, осложняя течение заболевания. Лечение обычно долгое и трудное и не всегда заканчивается полным выздоровлением.
Фото дерматомиозита и полимиозита
Полимиозит и дерматомиозит – ревматические болезни, особенностями которых считаются появление воспаления и преобразование мышц (полимиозит) или мышц и кожи. Более характерным дерматологическим признаком считается гелиотропная сыпь. При любых подобных симптомах, перечисленных выше, необходимо обязательно обратиться в клинику, чтобы исключить появление болезни. Ниже представлены фото дерматомиозита на разных участках тела.
Почему развивается дерматомиозит?
- Хроническая вирусная инфекция (например, вирус Коксаки, опоясывающий лишай, грипп, краснуха).
- Злокачественные новообразования, 30% больных дерматомиозитом имеют онкологический диагноз. Здесь имеет значение как аутоиммунная реакция (когда организм нападает и на клетки опухоли, так и на свои клетки), так и непосредственное токсическое действие продуктов распада опухолевых клеток.
- Генетическая предрасположенность. У лиц с дерматомиозитом в анализе крови отмечается накопление HLAB8, который связывают с разнообразными иммунными нарушениями.








