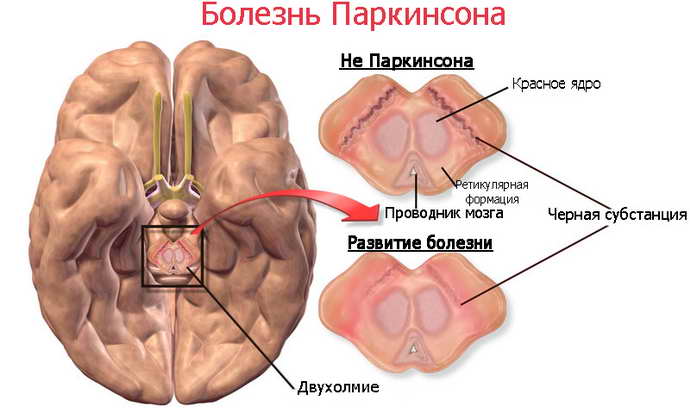
В 1817 г. английский врач Дж. Паркинсон впервые описал поражение нервной системы человека, которое в последующем получило название «паркинсонизм». В 1894 г. французский ученый Е. Brissaud предположил, что в основе заболевания лежит поражение черной субстанции в головном мозге, которая входит в состав экстрапирамидной системы. По мере изучения причин заболевания и усовершенствования диагностических методов исследования (появления КТ, МРТ) было установлено, что паркинсонизм вызывают разные этиологические факторы.
На сегодняшний день принята единая классификация паркинсонизма по причинному фактору.
- Идиопатический паркинсонизм (болезнь Паркинсона, юношеский паркинсонизм).
- Вторичный паркинсонизм (сосудистый, токсический, лекарственный, посттравматический, постэнцефалитический).
- Паркинсонизм при мультисистемных заболеваниях центральной нервной системы (стрионигральная дегенерация, оливопонтоцеребеллярная атрофия, болезнь Альцгеймера, гепатоцеребральная дегенерация, хорея Гентингтона и др.).
Сосудистый паркинсонизм – это вариант вторичного паркинсонизма, который возникает в результате повреждения определенных структур экстрапирамидной системы при цереброваскулярных заболеваниях (патология сосудов головного мозга).
На его долю приходится от 1 до 15 % всех случаев паркинсонизма.
Что такое болезнь Паркинсона
С болезнью Паркинсона преимущественно сталкиваются люди преклонного возраста. При патологии происходит нарушении функции нейронов, которые расположены в зонах подкорковых ядер.
Негативные симптомы возникают после того, как уже больше 70% нейронов перестали работать или погиби. Заболевание имеет свойство прогрессировать даже в том случае, когда проводится правильная терапия.
Возраст людей с болезнью Паркинсона начинается от 55 лет. Первыми проявлениями считаются тремор конечностей, нарушение речи и проблемы с опорно-двигательным аппаратом. Данные проявления медленно прогрессируют и способны развиваться в течение нескольких лет.
Патология считается распространённой, примерно один из пятидесяти человек старше 70 лет страдают данным недугом. Болезнь может быть как приобретённой, так и наследственной.
Медицинские специалисты утверждают, что патология в редких случаях затрагивает даже людей молодого возраста. По этой причине в группе риска может оказаться каждый, хотя граждане старше 50-60 лет имеют больше шансов заболеть.
Что это за синдром
В МКБ-10 заболевание обозначается кодом G21.4. Это вторичная форма заболевания, которая развивается при геморрагических или ишемических поражениях среднего мозга или его лобных долей.
Сама форма достаточно редкая, но из всех вторичных паркинсонизмов диагностируется чаще остальных.
В редких случаях можно выделить лишь одну причину.
Обычно предпосылкой для развития патологии служит сочетание нескольких факторов, среди которых преобладают возрастные изменения в структурах сосудистой системы мозга, гипертония и атеросклероз.
Данная форма чаще развивается у пациентов мужского пола.
Что такое паркинсонизм
Синдром паркинсонизма не является самостоятельным заболеванием, он возникает при наличии другой патологии мозга. Нередко нарушение вызывают инсульты, черепно-мозговые травмы, токсические отравления. Поражённые очаги можно выявить при помощи нейровизуализации.
Отклонение может появиться в любом возрасте, оно наблюдается даже у маленьких детей. Синдром начинается резко сразу после того, как происходит повреждение структур центральной нервной системы. Патология имеет разные формы, например, лекарственную. В этом случае паркинсонизм появляется из-за приёма медикаментов, в частности нейролептиков.
Категории паркинсонизма включают целый ряд патологий, которые на сегодняшний день достаточно сложно выявить и отделить от других болезней. В самом начале болезни достаточно сложно понять, что именно происходит с человеком.
Можно предположить, что он столкнулся с болезнью Паркинсона, с недугом неясного происхождения, либо с синдромом паркинсонизма.
Рассматриваемое отклонение быстро прогрессирует, по этой причине симптомы стремительно усиливаются. Для того чтобы определить конкретную патологию, потребуется пройти ряд обследований. Лечение при болезни Паркинсона и паркинсонизме будет отличаться. Следовательно, крайне важно точно установить, с какой именно патологией приходится иметь дело.
Симптомы и признаки
Болезнь проявляется в виде следующих признаков:
- нарушения сознания разной степени тяжести (холинолитический синдром);
- снижение двигательной активности пациента;
- депрессивные состояния;
- оскуднение мимики и жестикуляции;
- различные расстройства психики;
- преимущественно согнутое или полусогнутое положение верхних и нижних конечностей;
- недержание мочи;
- дрожание конечностей (тремор), которое утихает в моменты активных действий.
Первичными и самыми явными признаками являются тремор и скованность движений, которые проявляются даже на самых ранних стадиях, когда когнитивные функции еще не затронуты.
Сами движения, если и остаются нормальными, могут заметно замедляться. В то же время мышечная активность может сохраняться в норме в лежачем положении. Больного сосудистым паркинсонизмом легко опознать по отсутствию эмоций на лице.
Со временем нарушаются не только двигательные функции, но и ослабевает мышечная сила, при этом в случае необходимости зафиксировать тело или конечности в определенном положении мышечная сила может проявляться чрезмерно.
В половине случаев у пациента проявляются все признаки гипертонии.
Паркинсонизм либо сочетается с ней, либо является причиной или наоборот – следствием гипертонии, но в большинстве случаев такое нарушение является предвестником болезни Паркинсона и диагностируется еще за несколько лет до развития паркинсонизма.
Симптомы болезни Паркинсона
Для того чтобы лучше понимать отличия между рассматриваемыми терминами, следует рассмотреть симптомы заболеваний. Патология Паркинсона имеет ряд характерных симптомов. По ним можно заподозрить появление болезни и сразу обратиться к врачу.
Основные признаки:
- Дрожание конечностей в состоянии покоя.
- Ограниченность в движениях, непосредственно в человек становится значительнее медленнее.
- Наблюдается регидность мышц. То есть, человек ощущает скованность, а также снижение подвижности.
- Ухудшение способности держать равновесие.
Следует отметить, что тремор наблюдается именно в спокойном состоянии. Когда человек начинает двигаться, дрожание конечностей исчезает. Люди могут замечать, что у больного резко дёргаются руки, либо голова. При этом могут наблюдаться признаки, которые не имеют связи с двигательной активностью.
Другие симптомы:
- Чрезмерная потливость.
- Утрата чувства обоняния.
- Депрессивные состояния.
- Повышенная утомляемость.
- Наличие психических расстройств.
- Проблемы с метаболизмом.
- Патологии желудочно-кишечного тракта.
- Ухудшение функции мыслительной деятельности.
Возможны расстройства памяти, человек может не запоминать даже простые вещи, например, куда он положил ключи. При этом симптомы будут со временем прогрессировать даже при правильной схеме терапии. Патология не лечится полностью, можно лишь приглушать её проявления.
Тактика лечения
Лечение сосудистого паркинсонизма комплексное и включает применение нескольких групп препаратов. Их необходимо принимать курсом, поскольку полностью восстановить функции нервной системы не получится. Их действие направлено на стабилизацию состояния больного, снижение частоты рецидивов, улучшение координации движений и сохранение уровня интеллектуального развития.
Первый этап — это базисная терапия. Она подразумевает прием препаратов для улучшения церебрального кровообращения. По необходимости назначают антикоагулянты — средства, которые разжижают кровь и препятствуют появлению тромбов.
Второй этап — это симптоматическое лечение. Препараты, которые назначаются против сосудистого паркинсонизма, подбираются индивидуально:
- противопаркинсонические средства — вызывают положительную динамику у 30—50% пациентов;
- ноотропы — вещества для активации мозговой активности;
- антидепрессанты;
- обезболивающие средства.
Последний этап — это лечебная физкультура. Тренировки проводятся в домашних условиях и включают простые упражнения для повышения силы и эластичности мышц. Также полезно выполнять задачи на развитие координации движений.
Симптомы паркинсонизма
Для заболевания характерно то, что проявления поначалу слабые и редкие. У человека могут наблюдаться только некоторые признаки из числа общих. Например, он может страдать от бессонницы, плохого настроения и повышенной усталости. Со временем возникают другие симптомы паркинсонизма, которые указывают на наличие серьёзных отклонений в организме.
Например, может быть тяжёлое глотание и при том недостаточное выделение слюны. Возникнут проблемы с речью, а также будет сложнее двигаться. У человека изменится походка, пациент не сможет делать широкие шаги. Может наблюдаться слабоумие, а также тремор.
При этом паркинсонизм бывает разных типов, например, при сосудистом виде у больного симптомы появляются из-за проблем с кровообращением в головном мозге. Конечности не дрожат, но есть проблемы с речью и координацией движений.
Встречается также постэнцефалитический синдром, при котором наблюдаются судороги глазных мышц, а также закатывание глазных яблок в сторону.
При вегетативных нарушениях присутствует повышенное потоотделение, частое сердцебиение, ожирение, либо сильная худоба. При этом умственные способности остаются на том же уровне. Если же отмечается марганцевый паркинсонизм, тогда будут замедлены движения, нарушится походка и функциональность речи.
Причины и механизм развития
Синдром сосудистого паркинсонизма — это следствие нарушения работы экстрапирамидной системы. Она представляет собой скопление ганглиев (нервных узлов), черную субстанцию и других структур среднего мозга, которые регулируют двигательную активность и координацию движений. При нарушении кровоснабжения определенных отделов возникает характерный комплекс симптомов, который проявляется двигательными расстройствами. За кровообращение в тканях головного мозга отвечают церебральные сосуды разного диаметра. Причиной сосудистого паркинсонизма являются их патологии, вследствие чего отделы центральной нервной системы испытывают дефицит кислорода и питательных веществ.
Болезнь может проявляться в том числе при поражении сосудов мелкого калибра.
Причинами такого расстройства могут становиться следующие заболевания:
Можете также почитать:Что такое сосудистый генез болезней головного мозга
- гипертоническая энцефалопатия — нарушение работы отделов головного мозга, вызванное постоянным повышением артериального давления;
- склероз мелких артериол — разрастания плотной соединительной ткани вместо эластичной оболочки;
- амилоидоз сосудов — патология белкового обмена, которая протекает с отложением специфического белка (амилоида) в тканях;
- системная красная волчанка — хроническое аутоиммунное заболевание;
- антифосфолипидный синдром — аутоиммунная патология, связанная с образованием антител к фосфолипидам, которые являются одним из основных структурных компонентов клеточных мембран.
Поражение крупных церебральных артерий встречается редко. У таких пациентов диагностируют инсульты базальных ганглиев, что проявляется выраженной симптоматикой. Заболевания, которые могут приводить к таким последствиям:
- тромбоз средней мозговой артерии либо ее ветвей;
- атеросклероз сосудов головного мозга — появление плотных склеротических бляшек;
- артериовенозные мальформации — патология, при которой отсутствует капиллярная сеть, а кровь из артерий попадает непосредственно в вены;
- узелковый васкулит — воспаление стенок сосудов, в том числе может протекать с некротическим компонентом.
СПРАВКА! Сосудистый паркинсонизм регистрируется у 11% пациентов, которые перенесли инсульт головного мозга. Также его диагностируют в 14% случаев дисциркулярной энцефалопатии.
Основным патогенетическим звеном в развитии паркинсонизма является повышение артериального давления, в некоторых случаях — органические повреждения сосудистых стенок, снижение их прочности и эластичности. У таких пациентов повышается порозность стенок, вследствие чего жидкость беспрепятственно проникает за пределы артерий и накапливается в окружающих тканях. Это становится причиной отечности головного мозга, нарушения питания и кровоснабжения нервных клеток, а затем — их некроза (гибели). Регенеративные процессы протекают медленно, поэтому наблюдается развитие спонгиоза — губчатости белого вещества.
Основная причина нарушения работы головного мозга — это дефицит кровоснабжения его определенных отделов
Двигательная активность контролируется медиаторами — биологически активными веществами. Наиболее важными из них являются дофамины: они активируют движения мышц, оказывают возбуждающий эффект и устраняют скованность. При нарушении кровоснабжения клеток экстрапирамидной системы наблюдается гибель дофаминовых рецепторов. Равновесие нарушается, и регуляция двигательной активности осуществляется антагонистами дофамина — ацетилхолином и гамма-аминомасляной кислотой. Эти вещества производят обратный эффект, поэтому под их действием проявляются типичные признаки паркинсонизма.
Основные отличия
Чтобы было понятнее, в чем именно заключаются отличия между недугом Паркинсона и паркинсонизмом, стоит отдельно рассмотреть их отличия. Исходя из них, будет ясно, какие именно особенности имеет каждая патология. Отметим, что болезнь Паркинсона имеет только первичный характер. При этом все происходящие изменения необратимы.
В случае с паркинсонизмом, он может быть как первичным, так и вторичным, когда патология возникает из-за инфекции, травмы или иных поражений мозга. Если диагностируется вторичный паркинсонизм, тогда все происходящие изменения обратимы. При этом болезнь может возникнуть абсолютно в любом возрасте. С ней сталкиваются не только старики, но и маленькие дети.
Болезнь Паркинсона преимущественно поражает людей преклонного возраста. Она крайне редко возникает у молодых граждан, в большинстве случаев диагностируется после 65 лет. Является только самостоятельной патологией и не может образоваться из-за травм или инфекций.
В свою очередь паркинсонизм часто появляется при болезнях сосудов, атеросклерозе, инсульте, а также в случае отравления токсическими веществами. К нему могут привести энцефалит и мозговые травмы различной степени. В таких ситуациях возникшие симптомы можно устранить безвозвратно. Болезнь Паркинсона на данный момент не лечится, более того, проводимая терапия считается малоэффективной.
Как можно понять, хоть патологии и являются похожими, они имеют явные отличия. Для лучшего понимания ситуации следует рассмотреть способы лечения каждой болезни.
Причины возникновения
Причинами развития паркинсонизма сосудистой формы могут являться следующие болезни:
- микроангиопатии (поражения мелких сосудов и артерий головного мозга);
- амилоидная ангиопатия (поражения сосудов, обусловленные отложениями в них амилоидных белков);
- разные виды васкулитов;
- кауголопатии (нарушения свертываемости крови);
- атеросклероз;
- антифосфолипидный синдром (образование тромбозов в результате нарушений аутоиммунной реакции к фосфолипидным соединениям);
- менинговаскулярный сифилис;
- артериовенозные мальформации;
- кардиогенные патологии, затрагивающие головной мозг.
Часто сосудистая форма болезни Паркинсона возникает у людей с артериальной гипертензией, при которой нарушаются процессы кровоснабжения глубинных тканей мозга.
Терапия болезни Паркинсона
Перед тем, как начинать лечение, важно провести профессиональную диагностику заболевания. В случае с патологией Паркинсона нет методов исследования, которые позволили бы определить характерные нарушения. Диагноз ставится по характерным симптомам, при этом исключается вероятность наличия других патологий.
Как правило, если после приёма противопаркинсонических препаратов человеку становится легче, тогда подозрения подтверждаются. В остальном привычные обследования не способны выявить болезнь Паркинсона.
Существует один метод диагностики, который называется ПЭТ. Он расшифровывается как позитронно-эмиссионная томография. С его помощью можно увидеть низкий уровень дофамина в мозге человека, что будет говорить о наличии рассматриваемой болезни. Он крайне редко используется, потому как является дорогим и большинство больниц не оснащено нужным оборудованием.
Что касается лечения, то на начальных стадиях применяются медикаменты. В организм вводится недостающее вещество, и именно оно является главным в терапии. У пациентов ослабевают проявления болезни, возникает возможность вернуться к привычному образу жизни.
Если через несколько лет человеку не становится лучше даже при увеличении дозировки препаратов, тогда обращаются к оперативному вмешательству. В мозг помещается специальный стимулятор, который должен улучшить состояние пациента.
В остальном можно лишь надеяться на то, что негативные симптомы будут как можно дольше не проявляться. Как уже говорилось, болезнь полностью не лечится, потому она остаётся с человеком на всю жизнь.
Диагностика
Диагностику проводит врач-невролог, оценивая состояние пациента с помощью подробного опроса больного на предмет жалоб, а также его родных и близких касаемо возможных поведенческих изменений (если необходимо). Специалист выясняет, имела ли место медикаментозная терапия или воздействие других токсических веществ, способных вызвать паркинсонизм.
К визуализирующим методам диагностики, проводимых с целью оценки структурных изменений в мозге, относят:
- компьютерную томографию (КТ) — обследование, в котором посредством рентгеновского излучения и детектора, вращающегося вокруг человека, формируются снимки его тела или головы. Компьютер преобразует их в изображения, которые напоминают двумерные срезы (поперечные сечения). КТ позволяет диагностировать травмы и патологии головного мозга;
- магнитно-резонансную томографию (МРТ) — метод заключается в применении сильного магнитного поля и высокочастотных радиоволн для получения очень подробных изображений. МРТ не использует рентгеновские лучи, поэтому считается безопасным методом. С его помощью можно диагностировать опухоли, аневризму и другие сосудистые нарушения, а также дегенеративные изменения зон мозга, отвечающих за движение;
МРТ — безопасный метод диагностики при паркинсонизме
Когда диагноз является спорным, врач выписывает человеку Леводопу, чтобы исключить болезнь Паркинсона. Если лекарство не приводит к явному улучшению, то с большой долей вероятности причина нарушений — паркинсонизм.
Лечение паркинсонизма
Для терапии данного синдрома применяются различные медикаментозные препараты. Использовать могут Леводопу, средство эффективно уменьшает проявления паркинсонизма. Минус в том, что имеет широкий спектр побочных эффектов. По этой причине его могут назначать не каждому пациенту.
Прописать врач может Амантадин, с него часто начинают лечение. Препарат стимулирует выработку дофамина, а также защищает нейроны от негативного влияния. Лекарство достаточно хорошо переносится, и побочные эффекты редко возникают.
Доктор может назначить Ротиготин, который выступает агонистом дофаминовых рецепторов. Средство выпускается в виде пластыря, которые наносится на кожу. Эффективен Ротиготин только на ранних стадиях, его можно использовать до начала основного лечения.
Если болезнь не поддаётся лечению, тогда стоит задуматься о длительности жизни с болезнью. Исследования показали, что у людей в возрасте до 39 лет есть возможность прожить около 38 лет. Если пациенту до 65, тогда впереди ещё примерно 20 лет. Если же человек заболел в возрасте старше 65 лет, тогда есть шанс прожить около 5 лет. При своевременном лечении жизнь будет максимально комфортной и длительной.
Принципы лечения
- Базисная терапия направлена на предотвращение дальнейшего повреждения мозга сосудистой патологией. Она включает в себя антиагреганты и антикоагулянты.
- Симптоматическая терапия применяется для коррекции двигательных нарушений, когнитивных изменений.
- Препараты леводопы (мадопар) в высоких дозировках дают положительный эффект у 30-50% больных, поэтому в последние годы они применяются, хотя раньше говорилось об их полной неэффективности при сосудистом паркинсонизме. Применяют весь спектр противопаркинсонических препаратов (ингибиторы МАО, агонисты дофаминовых рецепторов, амантадин).
- Антидепрессанты улучшают эмоциональный фон человека. Негативные эмоции и подавленное настроение ухудшает клиническую картину, маскируя реальный уровень неврологических проявлений.
- Ноотропы улучшают память, внимание.
- Анальгетики могут применяться при выраженных головных болях.
- Упражнения ЛФК направлены на тренировку координации движений, также включают в себя оздоровительный комплекс, дыхательную гимнастику.
Следует отметить, что в последние годы широко изучается нейрохирургическое лечение паркинсонизма — стереотаксические операции, но при сосудистом паркинсонизме они чаще всего будут не эффективны в связи с многоочаговым поражением головного мозга.
Атипичный паркинсонизм
Симптомы паркинсонизма атипичного типа отличаются от привычных для патологии клинических проявлений. Медицина выделяет несколько форм состояния, каждая из которых сопровождается своими особенностями. У большинства синдромов есть ряд общих характеристик.
Они развиваются стремительно, редко положительно реагируют на прием «Леводопы», сопровождаются расстройствами когнитивных функций, нарушением работы глазодвигательных мышц. У таких пациентов выражены постуральные нарушения, мозжечковые и пирамидные признаки, автономные сбои.
Этиология
Паркинсонизм формируется в головном мозгу человека и имеет неврологические причины проявления. Основным прогрессирующим фактором является отмирание клеток мозга в зоне, которая отвечает за поддержку мышечного тонуса, оказывает нормальное функционирование мышцам-сгибателям и мышцам-разгибателям.
Благодаря этим нейронам в мозгу человека вырабатывался дофамин. Он отвечает за передачу сигналов между клетками. По причине отмирания нейронов развивается нехватка этого вещества, и как результат появляется тремор, повышается мышечный тонус и скованность.
Паркинсонизм
Этиология при паркинсонизме базируется на таких факторах:
- осложнённые инфекции;
- нарушение мозгового кровообращения;
- интоксикация организма марганцем или угарным газом;
- повреждения головного мозга;
- употребление лекарств;
- новообразования в головном мозгу;
- атеросклероз сосудов;
- наследственность.
Суть патологии простыми словами
Паркинсонизм — комплекс симптомов неврологического типа, проявляющиеся при разных заболеваниях, чаще при болезни Пркинсона.
Болезнь поражает структуры нервной системы, отвечающие за двигательную активность.
В результате гибели нейронов мозга уменьшается количество дофамина и нарушается проводимость нервных импульсов. Это происходит по невыясненным причинам.
В качестве провоцирующих факторов врачи называют наследственность, старение организма, неблагоприятную экологическую обстановку и нейроинфекции.
По МКБ 10 паркинсонизм относят к группе «Экстрапирамидальные и другие двигательные нарушения» и отмечают кодом G20-G26. При паркинсонизме у больного развиваются двигательные нарушения следующего характера:
- Тремор (дрожание конечностей и/или головы).
- Ригидность мышц (увеличение их тонуса).
- Гипокинезия (недостаточность темпа и объема движения).
- Постуральная неустойчивость (трудности с преодолением инерции движения или покоя).
На поздних стадиях проявляются вегетативные расстройства (слюнотечение, повышенное потоотделение, ухудшение обмена веществ. Среди психических отклонений у пациентов отмечают: депрессию, слабоумие, хроническую утомляемость, апатию.
Коварство заболевания состоит в его длительном латентном течении. Первые клинические признаки проявляются после гибели почти 80% нейронов, когда все изменения имеют необратимый характер.
До настоящего момента не изобретено средства, способного вылечить паркинсонизм, все лечение направлено на снятие симптомов и замедление прогрессирования болезни.
Возможные осложнения и прогноз
Постепенное прогрессирование болезни приводит к снижению способности пациента к самообслуживанию. Расстройства мозговой деятельности становятся причиной деменции — приобретенного слабоумия. Однако наиболее опасен псевдобульбарный паралич — нарушение мышечной активности вследствие отсутствия ее иннервации. У таких пациентов остается риск аспирации (вдыхания) пищи и развития аспирационной пневмонии — воспаления легких. Прогноз зависит от причины и тяжести течения болезни, возраста больного и других факторов.
Нейрофизиологические причины паркинсонизма
Важная роль в контроле над движениями отводится нейромедиаторам. Это биологически активные структуры, отвечающие за передачу импульсов между нервными клетками. Когда они воздействуют на мембраны нейронов, запускаются химические реакции, создающие потенциал действия.В его осуществлении принимают участие как возбуждающие, так и тормозящие структуры, между которыми постоянно сохраняется баланс. Благодаря этому человек имеет возможность совершать точные и аккуратные произвольные движения.
Многократное превышение показателей тормозящих структур (дофамина) происходит из-за массовой дегенерации дофаминэргических нейронов.
Синдром паркинсонизма – это один из вариантов нарушения столь важного равновесия. При его развитии объем возбуждающих нейромедиаторов (глутамата) начинает многократно превышать показатели тормозящих структур (дофамина). Это происходит из-за массовой дегенерации дофаминэргических нейронов. Передача импульсов нарушается, способность пострадавшего контролировать свои движения снижается или исчезает.
Формы паркинсонизма:
дрожательная, дрожательно – ригидная, ригидно – дрожательная, акинетико – ригидная, смешанная.
По степени тяжести различают пять стадий болезни Паркинсона. Наибольшее распространение получила классификация, предложенная в 1967 году Хеном и Яром: • 0 стадия — двигательные проявления отсутствуют • I стадия — односторонние проявления заболевания • II стадия — двусторонние симптомы без постуральных нарушений • III стадия — умеренная постуральная неустойчивость, но пациент не нуждается в посторонней помощи • IV стадия — значительная утрата двигательной активности, но пациент в состоянии стоять и передвигаться без поддержки • V стадия — в отсутствие посторонней помощи пациент прикован к креслу или постели
Симптомы
Первые признаки вторичного паркинсонизма заметны невооруженным глазом, к ним относятся:
- тремор рук (дрожание) — появляется, несмотря на ошибочное мнение, не всегда. Бывали случаи развития синдрома без тремора;
- ригидность мышц — к этому приводит изменения мышечного тонуса. Нередко вызывает ссутуливание больного, а также боль в мышцах. Есть вероятность ошибочной постановки диагноза без детального изучения анамнеза больного (часто ставят ревматизм);
- медлительность во всем, в том числе при смене позы во время сна. Кроме того, человек начинает выполнять обычные движения медленней в несколько раз (одевание, чистка зубов и т. п.), обедняется его жестикуляция и появление маски на лице;
- проблемы с равновесием (постуральная неустойчивость).
Сосудистый тип недуга характерен нарушениями речевых функций, координацией движения, глотательным рефлексом.
Кроме того, для сосудистого паркинсонизма характерно:
- отсутствие дрожания конечностей;
- симметричность симптомов;
- усиление симптоматики в нижних конечностях;
- изменение походки в само начале болезни (тогда как в обычном случае походка меняется на более поздних сроках прогрессирования заболевания).
Постинфекционный тип болезни отличается от остальных, наличием ярко выраженными вегетативными нарушениями, в частности:
- повышенное потоотделение;
- нарушение теплообмена (проявляется холодными конечностями);
- учащенное сердцебиение;
- повышенное слюнотечение;
- худоба или набор веса.
Токсический паркинсонизм также имеет несколько отличительных особенностей. Так, при данном недуге могут наблюдаться медлительность движений, изменение походки, нарушение речевых функций.
Остальные подвиды не имеют особенностей и протекают по стандартному варианту.
Стоит запомнить, что главная отличительная черта вторичного типа болезни в быстром развитии симптомов и их ускоренное прогрессирование.
Паркинсонизм – основные признаки синдрома
Паркинсонизм способен проявиться в любом возрасте. Его развитие связывают с различными заболеваниями мозга, последствиями интоксикации, перенесенным инсультом. Иногда синдром возникает у лиц, принимающих определенные медикаменты (Сульпирид).
Начальные признаки паркинсонизма имеют слабовыраженный характер. Первые проявления патологии – бессонница, депрессия, повышенная утомляемость, нарушение походки.
У больных присутствует малозаметное дрожание пальцев, тремор конечностей, недостаточная чувствительность. Движения становятся замедленными, лишаются привычного автоматизма. Для паркинсонизма характерны отсутствие нормального равновесия, проблемы с глотанием, жесткость мышц.
Препараты, повышающие риск возникновения паркинсонизма
Злоупотребление любыми медикаментами способно негативно сказаться на состоянии головного мозга. В плане развития паркинсонизмов особенно опасны нейролептики, антипсихотики, симпатолитики, «Метилдопа». Повышенные риски сопряжены с длительным приемом антиконвульсантов, антидепрессантов, антагонистов кальция, ряда противорвотных средств, «Резерпина». С осторожностью при склонности к паркинсонизму назначают препараты лития, которые снижают чувствительность постсинаптической мембраны к дофамину.
В плане развития паркинсонизмов особенно опасен препарат Метилдопа.
Диагностика патологии
Постановка диагноза начинается с опроса и осмотра пациента, составления общей картины ситуации, сбора анамнеза. По результатам этапа составляется индивидуальный план дальнейшей работы с больным, направленный на установление формы патологии, выявление очагов поражения ЦНС.
Методы диагностики паркинсонизма:
- люмбальная пункция – оценивается не только состав материала, но и особенности его выделения в момент забора. При посттравматической форме ликвор обычно выходит частыми каплями;
- анализы крови – подход позволяет оценить общее состояние организма, выявить присутствие в нем излишков марганца или других химических веществ;
- МРТ – помогает обнаружить опухоли, измененные отделы мозга, зоны дегенерации тканей;
- ЭЭГ – выявляет сбои электрической активности мозгового вещества;
- УЗИ сосудов головы и шеи – необходимо для оценки качества кровоснабжения органа ЦНС;
- электромиография – позволяет исключить мышечные поражения непаркинсонического происхождения.
ЭЭГ – выявляет сбои электрической активности мозгового вещества.
В зависимости от потенциальных причин паркинсонизма больному назначают КТ, рентген шеи и головы, функциональные пробы. Иногда невролог дополнительно рекомендует пациенту посетить психолога или психиатра, терапевта, офтальмолога, онколога.
Общие сведения
Итак, паркинсонизм, что это такое? Это симптом, который характеризуется дрожанием (тремором) верхних конечностей, медлительностью и изменением мышечного тонуса. Впервые о данном симптоме упомянул Дж. Паркинсон, в своем эссе, и назвал он такой недуг — дрожательный паралич.
Порядок выработки дофамина
В то время все больные приписывались к одной группе, что и породило мнение о связи паркинсонизма и болезни Паркинсона. Но это не так.
Паркинсонизм имеет две разновидности:
- Первичный.
- Вторичный.
Первичный паркинсонизм и есть та самая болезнь Паркинсона, о которой более подробно можно прочесть в данной статье.
Что касается вторичного типа недуга, то это отдельный синдром, который возникает на фоне воздействия на организм всевозможных инфекций или иных факторов. Как правило, 30% случаев проявления дрожательного паралича являются вторичным паркинсонизм. Дифференциальная диагностика двух этих недугов принципиальный вопрос для неврологии, так как имеются определенные отличия в лечении обоих недугов.